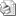
|
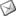
|
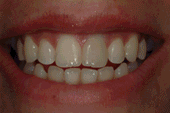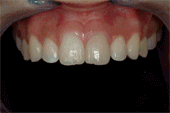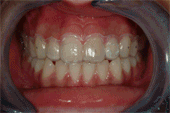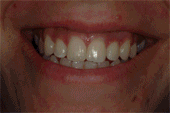
Soler A, Hernández –Alfaro F , Ferrés E, Monner A. Injerto de tejido conectivo. Rev Oper Dent Endod 2006;5:36Injerto de tejido conectivoAni Soler Gomis* Federico Hernández-Alfaro ** Antoni Monner Diéguez ** Eduard Ferrés Padrós*** * Alumna del Máster de Implantología Oral: Cirugía y Prótesis ** Coordinador del Master de Implantología Oral: Cirugía y Prótesis ***Tutor del Máster de Implantología Oral: Cirugía y Prótesis Universitat Internacional de Catalunya Barcelona,España Paciente de 38 años de edad, acudió a la clínica dental de la “Universitat Internacional de Catalunya” con la intención de colocarse un implante para reponer la pieza 24. Según el protocolo de la universidad, durante la primera visita se le realizaron fotos extraorales de frente y en sonrisa, así como de sus perfiles para estudiar sus proporciones faciales. Se realizó la toma de impresiones con alginato superior e inferior, y el posterior montaje en articulador. Tras estudiar los modelos se determinó la altura protésica disponible para reponer la pieza ausente, y la distancia mesio-distal (de punto de contacto a punto de contacto), observando que disponíamos de 5mm y 7mm respectivamente.(Figura 1). 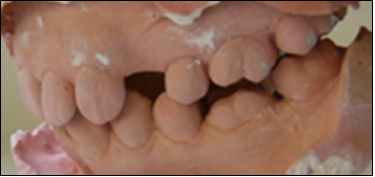 Fig.1.Altura protésica disponible para reponer la pieza ausente era de 5mm, y la distancia mesio-distal de 7mm. Fue realizada una ortopantomografía inicial de rutina, para observar la anatomía y descartar cualquier patología. Para calcular la altura ósea disponible para el implante y evitar someter a la paciente a una tomografía axial computarizada, realizamos una radiografía periapical con una gutapercha de 15mm unida a la superficie de la placa radiográfica. Tras el revelado se mide la longitud radiográfica de la gutapercha para valorar si ha existido distorsión. En este caso, la longitud radiográfica de la gutapercha era de 15mm, por lo tanto no había distorsión. Así que disponíamos de 13mm hasta la cortical exterior del seno.(Fig.2) 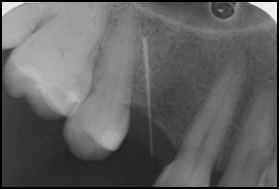 Fig.2.Tras el revelado de la radiografía periapical con una gutapercha de 15mm unida a ella, medimos la longitud radiográfica de la gutapercha para valorar si ha existido distorsión. Para calcular la anchura de cresta ósea disponible y del mismo modo evitar someter a la paciente a una tomografía axial computarizada, realizamos la técnica de mapping. Esta técnica consiste en la fabricación de una plancha de termovacío sobre el modelo de escayola, la cual perforamos con un condensador de endodoncia de calibre 30 marcando las perforaciones con un rotulador permanente. Posicionamos la plancha en la boca de la paciente y medimos el grosor de encía en estas perforaciones utilizando el condensador de endodoncia con tope de silicona. Posteriormente, realizamos un duplicado del modelo y lo cortamos en sentido sagital a nivel de la zona edéntula. A continuación, transportamos las medidas que hemos obtenido en boca al modelo de escayola recortado, de manera que podemos dibujar el contorno de la cresta ósea en el modelo. De este modo determinamos la cantidad de hueso disponible para reponer el premolar ausente, que en este caso es de 5mm de anchura en la parte más coronal y 7mm en la parte más apical. Al realizar la exploración intraoral, observamos una concavidad vestibular importante debido a la reabsorción de la cortical ósea externa. Informamos a la paciente de este defecto y junto con ella decidimos realizar durante la cirugía de colocación del implante, un injerto de tejido conectivo obtenido de paladar para aumentar el volumen vestibular y mejorar el contorno estético del implante. Es importante destacar que el injerto se realizaba simplemente por motivos estéticos, ya que tras realizar el mapping habíamos observado que la anchura ósea de la que disponíamos era adecuada para la colocación del implante. Se citó a la paciente para la cirugía y seguimos el protocolo profiláctico de la universidad administrando a la paciente 2g de amoxicilina una hora antes de la intervención. Inyectamos 2 carpules de articaína 40% + 1 mg de epinefrina con técnica anestésica infitrativa y palatina. Realizamos incisión sulcular a nivel del 23 y 25 y una incisión crestal en el tramo edéntulo. Con la ayuda de un periostotomo despegamos un colgajo de espesor total. Continuamos con el fresado convencional para la colocación de un implante de 3,75 x 12mm. (Fig.3) 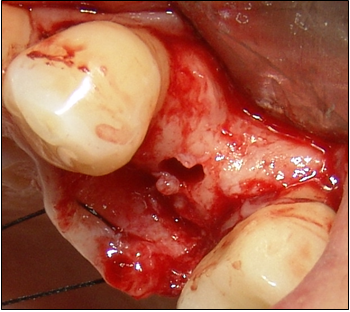 Fig.3.Realizamos un colgajo de espesor total para la colocación de un implante de 3,75 x 12mm. Tras colocar el implante pasamos a realizar el injerto de tejido conectivo. El injerto de tejido conectivo es un procedimiento habitual para tratar defectos mucogingivales, recesiones gingivales o depresiones vestibulares. En este caso se trató para cubrir el defecto vestibular. Se toma el injerto de la zona palatina entre canino y primer molar. No debemos extendernos más allá de esta zona para evitar dañar el paquete vasculonervioso del nervio palatino anterior. Esta zona proporciona suficiente tejido donante y reduce el riesgo de invasión de las estructuras neurovasculares asociadas. Existen algunas zonas palatinas que no pueden proporcionar un tejido conjuntivo donante adecuado debido a la forma anatómica del paladar (si es muy estrecho), o a un espesor insuficiente del tejido blando. Por tanto, antes de realizar esta técnica debemos medir con una sonda la zona dadora, la cual debe ser de 3mm como mínimo. En el caso de que no se cumplan estos requisitos, no podríamos realizar la técnica de injerto de tejido conectivo, ya que la predictibilidad se vería comprometida, con mayor riesgo de necrosis y descamación del tejido palatino contiguo, lo que comporta un postoperatorio más doloroso. Como consideraciones clínicas, debemos saber que el grosor del paladar está formado por epitelio, tejido conectivo y tejido adiposo, aunque no conocemos la proporción de cada uno de ellos. Una vez obtenido el injerto, es importante eliminar cuidadosamente el tejido adiposo con un bisturí para evitar posibles reabsorciones de tejido. Por el mismo motivo, debemos advertir al paciente que en ocasiones es necesario realizar un segundo injerto durante la segunda fase quirúrgica. Existen diferentes técnicas para la obtención del injerto. En el caso que presentamos, el primer paso es realizar una incisión horizontal en la mucosa palatina hasta contactar con el hueso a 2-3mm del margen gingival de los premolares. Para ello debemos orientar el bisturí perpendicular al hueso.(Fig.4) 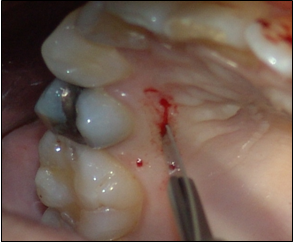 Fig.4.Se realiza una incisión horizontal en la mucosa palatina hasta contactar con el hueso a 2-3mm del margen gingival de los premolares. Para ello debemos orientar el bisturí perpendicular al hueso. Posteriormente, y con el bisturí paralelo al hueso realizamos dos incisiones paralelas entre sí, la primera por encima del periostio, y la segunda por debajo del epitelio, delimitando el tejido conectivo. Para poder liberar el injerto deberemos realizar tres incisiones más: una de base del injerto y las otras dos por mesial y distal del injerto.(Fig.5) 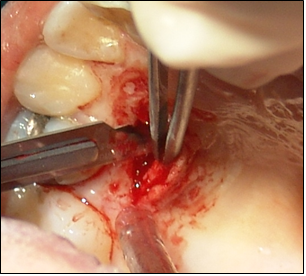 Fig.5.Dos incisiones paralelas entre sí, la primera por encima del periostio, y la segunda por debajo del epitelio, delimitando el tejido conectivo. Para poder liberar el injerto deberemos realizar tres incisiones más: una de base del injerto y las otras dos por mesial y distal del injerto. Con unas pinzas atraumáticas removemos el injerto y lo colocamos en una gasa estéril impregnada de suero fisiológico. El injerto de tejido conjuntivo se corta a modo de ventana lateral a la misma medida que el lecho receptor. Una vez eliminado el tejido adiposo con el bisturí, lo reposicionamos en el lecho receptor con unas pinzas atraumáticas. 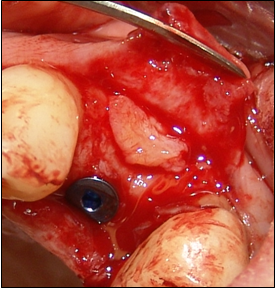 Fig.6. Reposición del injerto de la zona receptora El área donante se puede suturar con puntos simples, o en “X” como se realizó en este caso, con seda 4/0, a fin de cerrar la incisión horizontal, la cual es la única visible. En la zona receptora, el injerto de tejido conectivo ofrece variaciones en la técnica quirúrgica, según el tipo de disección, pudiendo ser supraperióstico, si la disección del bolsillo es a espesor parcial; o subperióstico que consistirá en la disección del bolsillo a espesor total. La diferencia entre ambos radica en si el injerto recibe vascularización únicamente del colgajo, o del colgajo y del periostio. En el caso que presentamos, la irrigación fue subperióstica, ya que se realizó durante la cirugía para la colocación del implante y se había levantado un colgajo a espesor total. Suturamos la zona receptora con el injerto ya posicionado con puntos simples y seda 4/0. Como ventajas de esta técnica podemos citar: Técnica poco invasiva Procedimiento efectivo: ganancia considerable de volumen tisular Estética: uniformidad en cuanto al color Ausencia de cicatrices: no incisiones liberadoras, sólo existe una incisión horizontal. Cicatrización por 1º intención tanto en la región donante como receptora Aunque también hay una serie de desventajas como son: Cantidad de tejido en la zona donante a veces es insuficiente Son necesarias dos zonas quirúrgicas La dificultad quirúrgica moderada, ya que no existe una visión directa Para concluir, señalar que la técnica de injerto de tejido conectivo es un procedimiento efectivo para ganar volumen vestibular cuando disponemos de suficiente anchura ósea para colocar el implante y únicamente pretendemos mejorar la estética periimplantaria. BIBLIOGRAFIA Sedon C.L, Breault L. G, Covington L.L. Bishop B.G. The subepitelial connective tissue graft: Part I. Selection and Surgical Techniques J Compend Dent Practice 2005 Feb, vol 5 nº1 Rumeu J. Tratamiento del defecto del reborde alveolar mediante injerto conectivo subepitelial. Descripción de la técnica y presentación de un caso clínico. Periodoncia Vol 6 nº2 abr-jun 96 Khoury F, Happe A. The Palatal Connective Tissue Flap Method for Soft Tissue Management to Cover Maxillary Defects: A clinical report. Int J Maxillofac Implants 2000; 15: 415-420 Gasparini D. O. Double-fold connective tissue pedicle graft: a novel approach for ridge augmentation. Int J Periodontics Restorative Dent 2004; 24: 280-287 Raetzke PB. Covering localized areas of root exposure employing the «envelope» technique. J Periodontol 1985; 56: 397-402. Langer S, Langer L. Subepithelial connective tissue graft technique for root coverage. J Periodontol 1985; 56:715-720. Lindhe J., Karring T., P. Lang N., Periodontología Clínica e Implantología Odontológica 3º edición. Editorial médica panamericana. 2003. Págs 587- 599. Carnio J., DDS, William W., Hallmon. Técnica para aumentar el tejido conjuntivo del paladar en la zona donante: caso clínico y evaluación histológica. Int J Periodontics Restorative Dent. 2005 , vol. 9, nº 3: 263-268 Fombellida F., Martos F. Cirugía Mucogingival. Team Work Media España. 2004 Tözum T., Keceli G., Guncu G., Hatipoglu H. Treatment of Gingival Recession: Comparison of Two Tecniques of Subepithelial Connective Tissue Graft. J. Periodontology, 2005. Volume 7, nº: 11.1842:48. Cetiner D., Bodur A., Uraz A. Expanded Mesh Connective Tissue Graft for the Treatment of Multiple Gingival Recessions. J. Periodontol. 2004. Volume 75, nº 8: 1167-1172. Hirsch A., Brayer L., Shapira L., Goldstein M. Prevention of Gingival Recession Following Flap Debridement Surgery by Subepithelial Connective Tissue Graft: Consecutive Case Series. J. Periodontol 2004. volume 75, nº 5: 757-761. Harris R. Clinical Evaluation of 3 Tecniques to Augment Keratinized Tissue Without Root Coverage.j Periodontol 2001. volume 72, nº7: 932-938. Covani U., Barone A., Cornelini R. Crespi R. Soft tissue healing around implants placed immediately after tooth extraction without incision: a clinical report. Int J Oral Maxillofac Implants. 2004 Jul-Aug;19(4):549-53. Nelson SW. The subepithelial connective tissue graft. J. Periodontol 58-95; 1987. |
| < Anterior | Siguiente > |
|---|