|
|
|
|
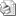
|
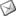
|
Roig M, Durán-Sindreu F, Ribot J. Manual de Endodoncia. Parte 3. Diagnóstico en Endodoncia. Rev Oper Dent Endod 2006;5:23
Manual de Endodoncia. Parte 3. Diagnóstico en Endodoncia.
Miguel Roig Cayón*
Fernando Durán-Sindreu Terol**
Joan de Ribot Porta**
Montserrat Mercadé Bellido**
* Jefe de Área de Restauración Dental
** Profesor del Máster en Endodoncia
Universitat Internacional de Catalunya
Barcelona,España
El diagnóstico endodóncico tiene dos objetivos:
- Establecer la existencia de patologías que afecten al
complejo pulpo-dentinario. Se determinará si existe o no una afectación
pulpar, las características de la misma, y si es necesario un
determinado tratamiento.
- Determinar las características anatómicas y fisiológicas que
pueden condicionar la realización de un tratamiento endodóncico. Debe
incluir el establecer si el nivel de dificultad entra en el grado de
capacitación del profesional, si precisa de consultas con otros
profesionales, o si debe ser referido a otros profesionales de la
salud.
El diagnóstico en endodoncia conduce a la determinación del estado
pulpar de un diente. Clínicamente no es posible establecer el estado
histopatológico de la pulpa. Podemos y debemos en cambio establecer la
existencia o no de enfermedad pulpar en el momento en que llevamos a
cabo el diagnóstico; y si la hay, determinar en qué etapa se encuentra.
La pauta terapéutica dependerá de dicha etapa. Por todo ello, creemos
necesario establecer dos premisas esenciales a la hora de establecer el
diagnóstico pulpar:
- Es necesario un claro conocimiento de la etiología, patogenia y
sintomatología de la patología pulpo-periapical, así como de otras
enfermedades de los dientes y tejidos duros y blandos adyacentes, para
poder realizar el diagnóstico diferencial.
- La sintomatología juega en ocasiones sólo un mínimo papel en la
realización del diagnóstico clínico. Es frecuente la existencia de
patología pulpo-periapical sin sintomatología clínica.
Para llevar a cabo un correcto diagnóstico endodóncico, y realizada ya
la historia médica general, se procederá de la forma siguiente:
1.1. ANAMNESIS:
Deberemos determinar el motivo principal de consulta, que debe incluir
una cronología del proceso. El síntoma principal será el dolor.
Deberemos intentar determinar la localización del proceso, su origen
(espontáneo o provocado), su duración y el carácter del dolor (sordo o
agudo; con o sin irradiación).
Toda la información que se extraiga de la anamnesis será subjetiva
(síntomas), y como tal debe valorarse. Debe contrastarse con la
información objetiva (signos) aportada por la exploración. Así, si bien
en muchas ocasiones la simple anamnesis nos da ya un diagnóstico de
presunción, éste deberá ser ratificado por la exploración.
Es importante en la anamnesis dirigir las respuestas del paciente,
dándole a elegir entre alternativas que nos permitan llegar a un
diagnóstico de presunción. En caso de dolor es aconsejable dar opciones
de respuesta para facilitar el diagnóstico. No basta por tanto
preguntar si le duele, sino concretar las preguntas:
- ¿le duele al comer?
- ¿le duele al masticar?
- ¿le duele al tomar cosas frías?
- ¿le duele al tomar cosas calientes?
- ¿le duelen más las cosas frías que las calientes?
- ¿le es posible encontrar un punto o un diente donde al presionar le duela?
- ¿le corre el dolor por la mandíbula, o hacia el ojo, o hacia el oído?
Este tipo de preguntas concretas nos permitirán establecer si el dolor
al que nos enfrentamos es un dolor localizado (de componente más bien
periapical) o irradiado (de componente más bien pulpar); o si se
corresponde a una lesión pulpar reversible o irreversible. En muchas
ocasiones el diagnóstico será fácil tras la respuesta del paciente.
Así, si el paciente refiere que el dolor es constante y le calma con el
frío (en ocasiones el paciente se presenta en la consulta con una
botella de agua fría de la que va bebiendo regularmente para aliviar el
dolor), tendremos un diagnóstico de presunción de pulpitis irreversible
sintomática avanzada, y deberemos buscar el diente problema para
realizar un tratamiento de urgencia que detallamos en un capítulo
aparte. En otros casos el diagnóstico puede llegar a ser verdaderamente
complejo. Es importante intentar llegar a un diagnóstico de presunción
(que puede incluir una o varias entidades patológicas) antes de pasar a
la exploración física.
1.2. EXPLORACIÓN FÍSICA:
La exploración, que incluye la inspección, palpación y percusión, debe
extenderse a los tejidos duros dentarios y a los tejidos blandos
circundantes. Aunque en la misma debemos intentar encontrar evidencias
que nos ratifiquen o descarten las posibles opciones que nos ha abierto
la anamnesis (diagnóstico diferencial), ello no debe hacernos olvidar
la importancia de seguir una sistemática en la exploración que evite
que nos puedan pasar por alto elementos de alto valor diagnóstico, o
entidades clínicas diferentes al motivo principal de consulta, pero que
estamos obligados a diagnosticar y comunicar al paciente, tales como
tumores de los tejidos blandos orales. La exploración física debe
siempre incluir:
1.2.1. Inspección:
La inspección deberá siempre seguir una rutina clínica, y remitimos al
lector a cualquier tratado para una mejor descripción de este apartado.
Recordar tan solo la importancia de no dejar de lado la inspección de
los tejidos blandos, que es probablemente lo primero que debamos
evaluar. Siguiendo un orden siempre igual en todos los pacientes,
buscaremos la existencia de inflamación de los tejidos, de fístulas, de
cambios de coloración, de úlceras. Las fístulas en ocasiones se
manifiestan a nivel extraoral, sobre todo en la mandíbula.
Concluida la exploración de los tejidos blandos, procederemos a la
exploración de los tejidos dentarios, buscando dientes con pérdidas de
tejido duro (traumatismos, abrasiones, erosiones, atricciones,
abfracciones), cavidades, restauraciones o recubrimientos cuspídeos.
Tras la anamnesis y la inspección, en muchos casos podemos llegar casi
a un diagnóstico de certeza de la patología, si bien habitualmente es
preciso ratificarlo con la palpación y pruebas complementarias (sobre
todo la radiografía intraoral).
1.2.2. Palpación:
La palpación de los tejidos blandos nos permite evaluar la existencia
de tumefacciones, y de las características de las mismas. Podremos
evaluar también la alteración de la sensibilidad de los tejidos orales
alrededor del diente a examen. Un aumento en la sensibilidad indica que
la inflamación del ligamento periodontal, alrededor del diente afecto,
se ha extendido al periostio. Con la palpación también se puede
detectar una tumoración incipiente. Palparemos bilateralmente para
detectar las diferencias.
La palpación nos permitirá determinar la existencia de movilidades
dentales, que nos orientarán sobre la integridad del aparato de
inserción del diente. Se realizará mediante un instrumento rígido, tal
como el mango de un espejo, y no sólo con los dedos. La prueba de
movilidad deberá complementarse con otras pruebas, fundamentalmente de
vitalidad pulpar, para comprobar el nivel de afectación pulpar, ya que
la inflamación periodontal puede deberse a múltiples causas. Así,
podemos tener movilidad dentaria por la presión originada por el
exudado purulento de un absceso perirradicular agudo, una fractura
radicular, un traumatismo reciente, el bruxismo crónico o el
desplazamiento dental y ortodóncico.
En ocasiones, el paciente refiere la existencia de parestesias en el
labio y mentón. Ello puede deberse a causas diversas, pero una
relativamente frecuente es una inflamación periapical importante en
premolares inferiores, que puede provocar una compresión del nervio
dentario inferior. En estos casos es preciso completar la palpación con
una delimitación de la zona parestésica, para lo cual podemos utilizar
una aguja de inyección, e irla apoyando (sin clavarla) sobre diferentes
puntos, preguntando al paciente si la nota o no. Con ello podremos
trazar un mapa de la zona y comprobar la evolución del caso.
1.2.3. Percusión:
La percusión es un elemento de ayuda para localizar dientes con dolor
periapical. La percusión de un diente con patología periapical aguda
puede dar dolor de moderado a severo. Es preciso realizar siempre una
presión digital ligera sobre el diente antes de percutir con el mango
del espejo. La percusión sobre un diente con una gran irritación
periapical puede provocar un dolor muy agudo, y en esos casos la simple
presión ligera sobre el diente puede orientar el diagnóstico. La prueba
de la percusión (o de la presión digital ligera en casos de dolor
severo) es siempre por comparación. No basta la respuesta ante un
diente, sino que es preciso comparar con la respuesta ante el mismo
estímulo de los dientes vecinos y a poder ser el contralateral. En
casos agudos el dolor puede afectar no al diente causal sino también al
vecino, complicando ligeramente el diagnóstico. En esas situaciones la
inspección y la exploración complementaria (radiografías
fundamentalmente) pueden ayudar al diagnóstico. Es un consejo útil
evitar que el paciente sepa sobre qué diente estamos percutiendo, pues
tienden a tratar de focalizar el dolor en el diente que creen
responsable del mismo. Puede para ello darse una numeración a cada
diente en el momento de percutir (“voy a golpear sobre el diente número
uno”… “ahora sobre el dos”… “ahora sobre el tres”,… y así
sucesivamente) y preguntar al final cuál le ha dolido más. Si queremos
repetir la prueba, puede ser útil cambiar el orden de la numeración
para confirmar que el paciente no está dirigiendo involuntariamente la
respuesta hacia un diente.
La percusión puede también ser de ayuda en situaciones sin patología
pulpar, tales como traumas oclusales o patología periodontal. Se ha
descrito que en los problemas periodontales molesta más la percusión
horizontal (en sentido vestíbulo-lingual) que la vertical (sobre la
cara oclusal o borde incisal), al revés de lo que ocurriría en las
lesiones de origen pulpar. No obstante es difícil clínicamente
establecer esa diferencia.
1.3. EXPLORACIÓN COMPLEMENTARIA:
1.3.1. Pruebas térmicas
Tradicionalmente se han venido realizando pruebas de frío y de calor.
Cuando un diente es expuesto a un cambio brusco de temperatura, este
cambio determina una reacción pulpar que da lugar a dolor. El dolor
como respuesta ante el estímulo de la pulpa normal es proporcional a la
intensidad de dicho estímulo, y desaparece cuando el estímulo se
retira. No obstante, la intensidad con que el paciente percibe el
estímulo es totalmente subjetiva, y varía sustancialmente de unos
pacientes a otros. La existencia de muy diferentes umbrales de
percepción del dolor de unos pacientes a otros hace que estas pruebas
nunca sean válidas a no ser que comparemos no entre pacientes, sino
entre dientes similares del mismo paciente. Cabe recordar, por otro
lado, que ese umbral de respuesta en el paciente es también variable en
función de las condiciones del paciente.
Cuando la pulpa sufre cambios, la respuesta ante los estímulos varía.
En estos casos podemos observar bien reducción o ausencia de respuesta,
o bien aumento de la respuesta. Asimismo, la respuesta puede pasar de
desaparecer a la retirada del estímulo (dolor de segundos de duración),
a prolongarse hasta minutos después de retirar el estímulo (dolor de
minutos de duración). En pacientes que acuden con dolor espontáneo, la
aplicación de frío o calor podrá aliviar o exacerbar el dolor, y
constituirá en ese caso una prueba concluyente para el diagnóstico.
1.3.1.1 Prueba de frío
La prueba térmica más habitual es la prueba de frío. Para realizarla
nos valemos de una bolita de algodón pequeña sujeta con unas pinzas con
cierre, y la congelamos por medio de un gas comprimido. Inmediatamente
colocamos dicha torunda de algodón sobre la superficie vestibular de
uno de los dientes a explorar, previamente secado con una gasa o con un
rollo de algodón. Seguidamente exploramos otro diente, y así varios. El
diente problema lo exploramos entre dientes presuntamente normales,
para ver si existen diferencias en la respuesta. La prueba puede
realizarse si se prefiere con carpules congelados o cualquier otro
sistema de dispensado de frío. El objetivo de la prueba es no sólo ver
cual es el diente que da más o menos respuesta, sino en ocasiones, ver
si el dolor provocado persiste más allá de la retirada del estímulo o
no. Hay que realizar la prueba siempre con cautela, advirtiendo al
paciente del dolor que puede llegar a percibir. Y si siempre debemos
ser cuidadosos, más aun en aquellos pacientes que refieren
sintomatología de pulpitis irreversible. En ellos evitaremos la prueba
si no es imprescindible, pues el dolor que podemos causar puede ser muy
importante. Debemos explicar al paciente en esos casos que sólo podemos
determinar el diente causal provocándole un episodio de dolor, y que
sólo identificando el diente causal podremos llevar a cabo el
tratamiento que resuelva su problema.
El cloruro de etilo fue inicialmente el gas utilizado. Este producto ha
sido substituido por el tetrafluoretano, sin fluorocarbono (perjudicial
para el medio ambiente). Se utiliza también dióxido de carbono, que por
su baja temperatura, -78º C, da resultados reproducibles y fiables,
incluso en dientes inmaduros. Sin embargo, se ha descrito que esa
temperatura tan baja puede producir una línea de infracción en el
esmalte y largos periodos de exposición (de entre 1 a 3 minutos) pueden
provocar cambios pulpares, con formación de dentina secundaria. Puede
utilizarse también dicloro-difluorometano, cuya temperatura está
alrededor de -28º C. Como el dióxido de carbono, da resultados
reproducibles y fiables, desde dientes maduros a inmaduros. Sin
embargo, también se han descrito casos de infracción del esmalte. Si
bien hay autores que han recomendado el uso de barritas de hielo, o
carpules rellenos de agua congelados, la eficacia de los mismos es muy
cuestionable, siendo preferible utilizar alguno de los métodos descritos.
La respuesta pulpar al frío debe ser puesta siempre en cuestión cuando
el resultado es la ausencia de respuesta al frío. Si las pruebas
producen dolor agudo, superior a los dientes de referencia (vecino o
contralateral), y, sobre todo, si el dolor no cede en segundos, sino
que persiste minutos, nos encontraremos ante una lesión pulpar
irreversible. Si el resultado es la ausencia de respuesta, no podemos
por el contrario afirmar que exista una necrosis pulpar. Esto es
especialmente relevante en el caso de los traumatismos dentarios.
Frente a la actitud más intervencionista propuesta en los libros de
texto clásicos ante la falta de respuesta a las pruebas térmicas en un
diente tras un traumatismo, hoy se tiende a conceder a la pulpa siempre
el beneficio de la duda. Así, si no existe respuesta a las pruebas del
frío, sólo se realizará el tratamiento de conductos si tenemos síntomas
o signos clínicos de patología pulpar irreversible.
1.3.1.2 Prueba de calor
La prueba de calor puede hacerse con una barrita de gutapercha de un
cierto grosor, que calentamos a la llama, y colocamos sobre la
superficie vestibular del diente. Es útil secar primero el diente, y a
continuación pincelarlo con vaselina líquida, para evitar que la
gutapercha se pegue a la superficie vestibular. Sin embargo, en
ocasiones puede ser difícil evaluar el diente causante de
sintomatología aguda provocada por calor. En esos casos mejor que la
barrita de gutapercha parece ser aislar diente a diente con dique de
goma, e irrigar el diente aislado con agua caliente a 60º C. Con esta
prueba no buscamos evaluar el estado pulpar en sí, sino determinar cuál
es el diente responsable en pacientes que refieren dolor de tipo pulpar
al tomar cosas calientes. En estos casos la barrita de gutapercha es
poco práctica, y por el contrario el usar un líquido, reproduciendo
mejor por tanto el estímulo real, es mucho más eficaz, y carece de
riesgos (exceptuado el de causar un dolor agudo al paciente). Es
esencial en esta prueba el aislamiento del diente en esos casos.
1.3.2. Pruebas eléctricas
El pulpómetro usa la excitación eléctrica para la estimulación de las
fibras sensoriales A-delta pulpares. Una respuesta positiva simplemente
indica la existencia de fibras sensoriales con vitalidad. Esta prueba
no proporciona ninguna información sobre la vascularización de la
pulpa, que es el verdadero determinante de su vitalidad. Por los falsos
positivos y falsos negativos, unido a la poca especificidad, es una
prueba que cada vez realizamos menos, y aporta poca información
respecto a las pruebas térmicas.
1.3.3. Prueba de la cavidad
En algunas ocasiones tenemos sospechas de la existencia de una necrosis
pulpar, pero no estamos totalmente seguros. En esas circunstancias, sin
anestesia, podemos tallar una pequeña caja en oclusal (premolares y
molares) o bucal (incisivos y caninos), penetrando en dirección pulpar.
Si accedemos a la pulpa sin dolor, es que existía la necrosis. Si el
paciente tiene sensibilidad durante la penetración a dentina, implicará
la existencia de vitalidad pulpar, obligando a reevaluar la necesidad
de tratamiento de conductos. En caso de decidir no hacer el tratamiento
de conductos, los actuales sistemas de obturación con resinas
compuestas permiten un sellado correcto de la pequeña cavidad tallada
sin riesgo estético ni funcional para el diente.
1.3.4. Prueba de la anestesia
La prueba de la anestesia permite localizar el origen del dolor. En
pacientes con dolor agudo en que nos es difícil establecer el origen
del dolor (por ejemplo pacientes con muchas restauraciones con pulpitis
irreversible sintomática sin lesiones de caries nuevas), el anestesiar
una zona puede ayudarnos a determinar el origen aproximado de la
lesión. El problema de esta prueba es que nos descarta un cuadrante o
un grupo dentario, pero nos impide proseguir con otras pruebas
exploratorias, ya que, si anestesiamos la zona problema, ya no habrá
más respuesta al resto de pruebas.
1.3.5. Radiografía
La radiografía es una exploración complementaria, y por ello se debe
realizar, en la fase diagnóstica, sólo para ayudar en el diagnóstico
diferencial. En muchos casos, podemos llegar a ese diagnóstico sin
necesidad de dichas radiografías. No obstante, aun cuando se haya
alcanzado un diagnóstico de certeza sin necesidad de tomar
radiografías, si queremos llevar a cabo un tratamiento de conductos
radiculares tenemos la obligación de hacer un estudio detallado de las
características de las raíces, y ello sólo es posible con el concurso
de la radiografía.
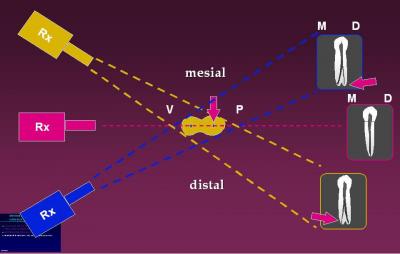
Fig.1.1 Regla del objeto palatino. "El objeto situado a palatino
sigue al cono radiográfico". Al colocar el cono desde mesial, el objeto
palatino se situa a mesia., y al colocarlo a distal, el objeto palatino
queda a distal.
Para un buen diagnóstico endodóncico necesitamos unas radiografías
mínimas, que para nosotros son una radiografía de aleta de mordida y
dos o mejor tres radiografías periapicales. La radiografía de aleta de
mordida nos permite visualizar detalles para nosotros de máxima
importancia, tales como:
- Posición de la cresta ósea interproximal respecto a la lesión de
caries interproximal (si ésta existe). Ello nos orientará sobre la
restaurabilidad del diente, y sobre la posibilidad de realizar un buen
aislamiento del diente. Como comentaremos en el apartado de
aislamiento, si no somos capaces de conseguir un aislamiento absoluto
del diente no debemos realizar el tratamiento de conductos, porque no
podremos desinfectar bien el sistema de conductos, y porque no podremos
realizar una restauración correcta con posterioridad. Si bien la
certeza absoluta de la restaurabilidad nos la dará el sondaje profundo
bajo anestesia en busca de la cresta, la radiografía nos orientará
enormemente, permitiendo dar más información al paciente antes de hacer
nada, y evitando por tanto las siempre desagradables sorpresas. Para
poder restaurar un diente es preciso que exista suficiente tejido duro
dentario por encima de la cresta ósea como para que nuestro material de
restauración no invada el espacio biológico, es decir, que la distancia
entre la cresta ósea y el límite del tejido dentario sano sea cuanto
menos de 2,7 milímetros. De lo contrario, para poder restaurar el
diente deberíamos o bien realizar una extrusión ortodóncica del diente,
o proceder a un alargamiento quirúrgico de la corona clínica. Esas
actuaciones deben explicarse al paciente dentro del plan de
tratamiento, y previo a la realización del mismo. Si siendo necesarias
no son aceptadas por el paciente o no se cumplen los requisitos para
poderlas llevar a cabo, no tiene sentido llevar a cabo el tratamiento
de conductos.
- Posición y tamaño de la cámara pulpar en el diente: es imprescindible
conocer las características de la cámara pulpar previo al inicio de la
apertura. En caso de una cámara normal nos indicará cual es el punto
más adecuado para llevar a cabo la penetración inicial de nuestra
fresa. En otros casos nos indicará la existencia de calcificaciones que
puedan comprometer el éxito del tratamiento, y hagan por ello
desaconsejable la actuación de un clínico sin la adecuada experiencia y
adiestramiento.
Para llevar a cabo el diagnóstico suele precisarse más de una
radiografía periapical: una toma ortoradial, y otra mesio y/o
distoradial.
La radiografía ortoradial la utilizaremos para determinar:
- Longitud aproximada del diente.
- Tamaño de la cámara pulpar y de los conductos radiculares.
- Trayecto de los conductos.
- Radiolucideces dentarias: caries y reabsorciones.
- Curvatura de las raíces en sentido mesiodistal.
- Posición y características del foramen apical.
- Existencia de radiolucideces periradiculares.
- Defectos periodontales.
La realización de radiografías mesio y distoradiales nos permitirán una
mejor determinación de:
- Número de raíces presentes.
- Número de conductos presentes.
- Posibles curvaturas en sentido vestíbulo-bucal.
En algunas ocasiones, el rayo debe orientarse no hacia mesial o hacia
distal, sino hacia más apical o hacia más coronal. Ello es así en el
diagnóstico de posibles fracturas horizontales tras un impacto en los
dientes del sector anterior, pues esas fracturas sólo se evidencian en
caso de que el haz de rayos sea paralelo a dicha fractura, que suele
tener un trayecto oblicuo de vestibular a palatino.
Una de las determinaciones importantes a realzar es el seguimiento, en
las distintas radiografías periapicales, del trayecto y posición del
los conductos respecto a la raíz. Existen dos situaciones particulares
respecto a la trayectoria de los conductos que merecen ser resaltadas:
- Los conductos tienden a estar centrados en la raíz, a excepción de
las raíces con más de un conducto. Cuando en la toma radiográfica el
conducto no se encuentra centrado en la raíz, deberemos pensar en la
existencia de más de un conducto en dicha raíz. En muchas ocasiones un
conducto puede aparecer centrado en una toma radiográfica (por ejemplo
la ortoradial), y descentrado en otra. Es uno de los motivos por los
que creemos necesario tomar radiografías en más de una proyección en la
fase diagnóstica.
- Un conducto ancho que en su avance hacia apical de repente desaparece
nos debe hacer pensar en la posibilidad de que a ese nivel exista una
bifurcación, que deberemos intentar localizar posteriormente en la
instrumentación.
La radiografía puede ser también de utilidad en el análisis de los
trayectos fistulosos. La inserción de una punta de gutapercha de un
calibre en torno a un 30 en el interior del trayecto fistuloso, y la
posterior realización de una radiografía, nos puede ser de gran
utilidad para establecer el origen de la lesión.
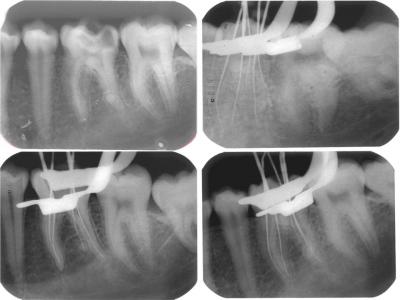
Fig 1-2. El uso de diferentes proyecciones
del rayo nos permite hacernos una imagen mental de la forma
tridimensional del diente, y pone de manifiesto estructuras (en este
caso una raíz accesoria) que de otro modo podrían pasar inadvertidas.
1.3.5.1 Radiografía digital:
Los avances informáticos alcanzaron hace tiempo al campo de la
radiografía, existiendo en el mercado dispositivos que permiten la
obtención de imágenes radiográficas digitalizadas. Entre sus
principales ventajas destacan la rapidez de obtención de las imágenes y
la reducción de la radiación sobre el paciente. Obvia, por otra parte,
los posibles problemas de un inadecuado revelado. Es también una
ventaja el permitir una gestión más fácil del fichero de pacientes,
pues se archivan directamente en el sistema informático (si disponemos
de él), de modo que no se producen pérdidas de radiografías, no se
deterioran, y se puede acceder fácilmente a las mismas (naturalmente,
todo ello queda condicionado al establecimiento de un adecuado sistema
de seguridad para la información). Entre sus inconvenientes cabe
destacar el coste de adquisición aun alto de estos dispositivos. La
calidad de la imagen es ya equiparable, clínicamente, a la de la
radiografía convencional. En los sistemas con cable, aunque el tamaño
del sensor es, pese a las continuas mejoras, todavía más grueso de lo
que sería de desear, en el campo de la endodoncia parece que ya no
tiene vuelta atrás. De los diferentes tamaños de captores en el
mercado, en endodoncia parece más útil el tamaño pequeño (que muchas
casas comerciales denominan “universal”). El tamaño grande es más
idóneo para realizar radiografías de aleta de mordida, pero más difícil
de posicionar en zonas complejas como parte posterior del maxilar
superior o incisivos de pacientes con bocas pequeñas. Naturalmente lo
ideal es contar con ambos captores, pero, de empezar por uno, en
endodoncia preferimos hoy por hoy el más pequeño.
Existen en el mercado sistemas de radiografía digital sin cable. Unos
consisten en placas de fósforo muy semejantes en tamaño a las placas
convencionales. No obstante, estos sistemas, exigen una especie de
"revelado" (lectura de la información de las placas mediante un escaneo
láser) que demora la obtención de las radiografías hasta un minuto. Hay
otros sistemas con un captor CCD semejante a los de cable, pero
inalámbrico. Su problema es el grosor,
la posibilidad de interferencias por las ondas electromagnéticas, y,
sobre todo, la necesidad de renovación constante de las baterías de la
placa.
Una última consideración respecto a la imágenes digitalizadas es
que, a efectos jurídicos, el valor de las mismas es cuestionable. Las
imágenes radiográficas digitales pueden ser manipuladas fácilmente, con
muchos de los programas informáticos comercializados para el
tratamiento de imágenes. Ello hace necesario estudiar sistemas para
garantizar la inviolabilidad de las imágenes archivadas, de cara a
utilizarlas como elementos ante eventuales acciones judiciales. Existe
para garantizar el que las radiografías no estén manipuladas un
protocolo de seguridad internacional que permite establecer si la
imagen es la original del sistema radiológico o no. Por ello es
importante comprar sistemas que estén acogidos a dicho protocolo. En
caso de necesidad, la casa comercial puede aportar un algoritmo que
permita determinar la no manipulación de la imagen por parte del
clínico, y con ello su autenticidad.
Parece obvio al hablar de radiografía en endodoncia señalar la
importancia que tiene la obtención de radiografías de buena calidad
durante el tratamiento. No obstante, de igual importancia es poder
obtener imágenes radiográficas "superponibles" en el tiempo, de cara a
evaluar la evolución. Para satisfacer ambos objetivos (buena calidad de
las imágenes, sin deformaciones y mínimas repeticiones; y
reproducibilidad de las imágenes) es altamente recomendable, sino
imprescindible, utilizar posicionadores para la realización de dichas
radiografías. Con ellos no sólo es más sencillo tomar buenas
radiografías, sino que además, si se colocan siempre de la misma forma,
nos facilitarán la comparación de radiografías tomadas con mucho tiempo
de diferencia. Ello nos permitirá poder evaluar si hay cambios o no en
las revisiones a plazo de los tratamientos antiguos, cosa sólo posible
si las imágenes tienen la misma proyección. Los que más utilizamos son
el Bite-Wing de Hawe-Neos para las radiografías de aleta de mordida (de
extraordinaria utilidad en la endodoncia, de cara a planificar el
tratamiento y localizar los conductos), el Rinn para las radiografías
periapicales pre y postratamiento, y el EndoRay para las radiografías
peroperatorias. No obstante, la elección del posicionador depende más
del gusto del operador que de la bondad real del dispositivo. Así, con
unas simples pinzas mosquito, se pueden tomar las mejores radiografías.
Sosteniendo sólo con el dedo, ya es mucho más difícil, y además se
recibe radiación, debiéndose por ello evitar este sistema.
1.3.6. Examen periodontal
Es obviamente imprescindible establecer la viabilidad desde el punto de
vista periodontal de un diente antes de proceder a un tratamiento de
conductos del mismo. No obstante, no vamos a entrar en este apartado en
el examen periodontal profundo, remitiendo a los interesados a un texto
de periodoncia. Aquí queremos centrarnos en aspectos más puramente
endodóncicos.
El examen periodontal en endodoncia tiene varios
objetivos. Uno es establecer, como ya hemos dicho, la posición de la
cresta ósea frente a los límites cervicales de las lesiones de los
tejidos duros del diente. Entre ambas estructuras deben existir un
mínimo de 2,67 mm. para que se respete el espacio biológico marginal.
Si ese mínimo no se da, sabemos que existirán muchas dificultades para
el buen aislamiento, y, sobre todo, será difícil, sino imposible,
realizar una buena restauración del diente. Es importante descubrir esa
situación antes de iniciar el tratamiento, para advertir al paciente
del problema, y, en su caso, al dentista referidor. La endodoncia
debería realizarse sólo en base a un plan de tratamiento completo para
el diente a tratar (y mejor aun, para el sistema estomatognático en su
conjunto), y ello debe incluir, necesariamente, la restauración del
mismo.
Un segundo objetivo de la exploración es establecer la existencia de
bolsas (o pseudobolsas) de origen endodóncico. Situaciones tales como:
un drenaje de una lesión apical de origen pulpar
a través del ligamento periodontal; una fractura radicular; o un surco
palatogingival, relativamente frecuente en los incisivos laterales
superiores. Esas situaciones tienen en común la existencia de un
sondaje de base estrecha. El sondaje de base estrecha implica que, al
sondar, obtenemos un valor más o menos constante, para, de repente,
profundizar mucho en un punto, e inmediatamente después volver a
valores homogéneos. Frente a estas bolsas de base estrecha tendríamos
las bolsas periodontales, que dan un sondaje generalmente de base
ancha, es decir, que progresivamente hay aumento del sondaje en una
cara del diente, hasta alcanzar el máximo, y luego disminuir poco a
poco.
1.3.7. Transiluminación
Más adelante comentaremos el aumento de frecuencia de consultas por
posibles fracturas o fisuras dentarias. Su diagnóstico no es sencillo,
y ante la sospecha, son varias las pruebas a tomar en consideración.
Una muy útil es la transiluminación. Consiste en colocar, con la
lámpara del equipo apagada, una fuente de luz a vestibular o bucal del
diente sospechoso, y mirar desde el otro lado. La fuente de luz puede
ser desde una luz azul de una lámpara de polimerización hasta la luz
del instrumental rotatorio. Una luz más potente es preferible a una de
menos energía. En caso de existir una grieta en profundidad, el haz de
luz se interrumpe en ese punto, poniéndose así de manifiesto algunas de
las grietas de dentina. Es importante recordar la frecuente presencia
de fracturas en esmalte de los dientes de los adultos, incluso adultos
jóvenes, siendo trascendente las grietas sólo si se extienden a
dentina. En estos casos la transiluminación puede ser de ayuda. No
obstante no es una prueba definitiva, sino que ayuda a la localización
de un diente problema ante una sospecha en base a la exploración física
u otras pruebas complementarias realizadas.
1.3.8. Tinción dentaria
Para determinar la existencia de fisuras dentarias podemos además
recurrir a la tinción de las mismas con diferentes colorantes. Se ha
sugerido la eliminación de dentina en el surco teñido hasta llegar a
dentina limpia, para así establecer la extensión de la fisura. Es
desaconsejable proceder de este modo en caso de encontrarnos con una
pulpa sin patología irreversible. En casos de lesión irreversible puede
ser más importante realizarla, pues de no eliminar toda la grieta, ésta
permitirá la filtración bacteriana, y comprometerá seriamente el futuro
del diente. El uso de esta prueba sigue siendo frecuente, si bien la
cada vez más frecuente utilización de sistemas de magnificación
permiten evidenciar muchas de las grietas sin concurso de los
colorantes.
1.3.9. Prueba de la mordida
Esta prueba tiene como principal finalidad determinar la existencia de
un síndrome de diente fisurado. Sospechamos de este síndrome en
pacientes jóvenes con facetas de desgaste importante y signos de
apretamiento dental, dolor a la masticación y ausencia de caries. A la
anamnesis el paciente refiere dolor al masticar. El dolor se relaciona
más con el dejar de apretar que con el apretar. Para evaluar si esto
sucede, puede colocarse un elemento (cuña de madera, por ejemplo) en la
fosa del diente sospechoso, y hacer ocluir sobre ella. Al dejar de
ocluir, en caso de síndrome de diente fisurado, el paciente puede
referir dolor.
En otras ocasiones el paciente puede referir dolor a la simple
oclusión, debido a otras causas, tales como un trauma oclusal, pero
ello se suele diagnosticar ya bien por medio de la palpación o
percusión sobre ese diente.
1.3.10. Incisión quirúrgica exploratoria
Por ignorancia anterior, por un envejecimiento de la población, por
cambios dietéticos, o sobre todo, por los cambios sociales de la
población, la incidencia de fracturas dentarias no causadas por la
caries ha aumentado de modo significativo en la clínica diaria. La
inspección, palpación, sondaje y radiografías pueden dar una
orientación diagnóstica clara en algunos casos. No obstante, en muchos
otros, la única forma de establecer el diagnóstico es por medio del
levantamiento de un colgajo y observación de la raíz, preferiblemente
ayudados por un sistema de magnificación (lupas de aumento o
microscopio clínico).
1.3.11. Flujo pulpar
Los instrumentos que detectan la circulación pulpar son parte de la
nueva tecnología en desarrollo que probablemente determine la aparición
de nuevos métodos para determinar la presencia de tejido pulpar vital
en un diente, que de otra manera, no tendría respuesta. La mayor parte
son aditamentos muy sensibles que detectan los componentes sanguíneos
pulpares o el flujo sanguíneo.
En la espectrometría de longitud de onda dual, la pulsioximetría y la
flujometría de Láser Doppler, los componentes sanguíneos se demuestran
al detectar la oxihemoglobina, concentraciones bajas de sangre o
pulsaciones en la pulpa. Se aplican sensores a la superficie del
esmalte casi siempre en vestibular o lingual.
El aparato de Láser Doppler mide y determina el flujo sanguíneo de la
pulpa dentaria. Se basa en señales de reflexión variables que dependen
de la dirección y la velocidad de movimiento de los eritrocitos al ser
irradiados con la luz del láser.
La medición de flujo sanguíneo pulpar por medio del Láser Doppler, es
una prueba que se basa en el principio real de vitalidad, dado que la
vitalidad pulpar depende más de la vascularidad que de la inervación;
de hecho se ha comprobado que el aporte sanguíneo puede disminuir
considerablemente antes que la inervación degenere.
Ninguno de estos dispositivos está hoy al alcance del clínico.
1.4. PLAN DE TRATAMIENTO INTEGRAL DEL DIENTE
Un adecuado diagnóstico exigirá además la realización de un plan de
tratamiento para el caso concreto al que nos enfrentamos. Y no nos
referimos tanto a la planificación del tratamiento de conductos, si es
que éste va a realizarse, como al proyecto global para el diente
concreto a tratar, que debe incluir todas las especialidades
odontológicas. A la hora de diseñar el mismo es esencial establecer:
- Si va a ser posible reconstruir el diente una vez completado el
tratamiento endodóncico. Si no es así, el tratamiento endodóncico
carece de sentido.
- Si periodontalmente el diente va a poder ser conservado.
- Si el diente es o no importante para la salud dental del paciente.
- Si no concurren en el paciente factores generales que desaconsejen la
realización de un tratamiento de conductos (factores físicos o
sociales).
- Si el caso a tratar entra dentro de los límites marcados por la
habilidad clínica del profesional. Es necesario saber transmitir al
paciente la necesidad de recurrir a otros profesionales de la salud
bien sea para ayudar en el diagnóstico, bien sea para la realización de
fases o de la totalidad del tratamiento.
1.4.1. Determinación del grado de dificultad del tratamiento:
Decidida la necesidad de proceder a un tratamiento de conductos, el
clínico debe intentar determinar el grado de dificultad del caso. Ello
es necesario porque no todos los casos tienen el mismo nivel de
dificultad, ni todos los profesionales la formación y medios técnicos
para llevarlos a cabo con éxito. La endodoncia no es una ciencia
reservada a los especialistas en la misma, sino que es también
patrimonio de los dentistas generales. No obstante, hay en ella
suficiente cuerpo de conocimientos y técnicas como para justificar la
existencia de profesionales que se dediquen a ella en exclusiva. Por
ello el clínico general debe ante cada situación clínica decidir si el
caso en cuestión entra dentro de su campo de competencia, por formación
y medios técnicos, o es preciso el concurso de un profesional
especializado. El número de casos que precisan de estos profesionales
es pequeño en porcentaje, pero alto en números absolutos, pues la
demanda de tratamientos de conductos está creciendo notablemente. Ello
se debe a las mejores expectativas de éxito que los nuevos
conocimientos, técnicas y materiales han puesto al alcance de los
odontólogos; a la mayor confianza en estos tratamientos por parte de
los dentistas, en gran medida por las mejoras técnicas; y a la mayor
valoración que los pacientes hacen cada día de su boca y conservación
de sus dientes.
Aun existiendo muchos medios para evaluar la dificultad de los
tratamientos, nos parece especialmente útil el propuesto por la
Asociación Americana de Endodoncistas. Establecen tres niveles de
dificultad, baja, media y alta. Cada uno de estos niveles requiere de
una determinada cualificación por parte del profesional que la
practica. A continuación, valora los diferentes aspectos del caso a
tratar, evaluando los problemas que puede tener en cada situación. Se
evalúa:
1.4.1.1 Características del paciente:
Un paciente con problemas nerviosos, dificultades para ser anestesiado,
muy propenso a las náuseas, o con una muy limitada apertura de la boca,
puede ser en muchos casos muy complicado de tratar. Hacerlo sin la
suficiente destreza, con el mayor tiempo y complejidad que ello
comporta, puede llevar al fracaso una situación clínica que, desde la
simple evaluación radiográfica, pudiera parecer muy simple. Es preciso
por ello evaluarlo.
1.4.1.2 Características del diagnóstico y tratamiento:
La dificultad del caso está relacionada con parámetros tales como:
1.4.1.2.1 Complejidad de la sintomatología:
El diagnóstico muchas veces responde a situaciones en que se reconocen
con facilidad los signos y síntomas, y estos se relacionan de forma
coherente con estados pulpo-periapicales. No obstante, se dan en
ocasiones situaciones en las que se requiere diagnóstico diferencial
extenso, por la complejidad de la sintomatología, que pueden hacer
incluso muy difícil establecer un diagnóstico preciso. Esto es
especialmente problemático en pacientes con una historia de dolor
orofacial crónico.
1.4.1.2.2 Dificultades con la radiografía:
Para establecer el diagnóstico, es esencial contar con buenas
radiografías del caso. Si bien lo habitual es que podamos tomarlas con
facilidad, no siempre es esa la situación. Así, podemos encontrarnos
con pacientes en que un suelo de boca alto, un paladar estrecho o bajo,
o un torus muy prominente, pueden dificultar la colocación del captor
radiográfico (digital o convencional). Estas dificultades pueden llegar
en ocasiones a imposibilitar la obtención de radiografías útiles, como
sería el caso de superposición de estructuras anatómicas tales como un
diente incluido. En la radiografía obtenida podemos encontrar unos
conductos de muy fácil identificación y trayectoria clara, o podemos
observar la existencia de cámaras pulpares muy o totalmente
calcificadas, con conductos no identificables en la imagen
radiográfica, y que serán de tratamiento enormemente complejo.
1.4.1.2.3 Variantes anatómicas:
Las dificultades anatómicas cabe separarlas en dos apartados. La corona
puede tener una morfología anatómica normal, lo que a priori facilita
el tratamiento, al poder seguir pautas prefijadas de tratamiento. Los
problemas empiezan cuando el diente a tratar presenta coronas, es pilar
de puente. Si además las coronas no reproducen la forma inicial del
diente la dificultad del tratamiento es mucho mayor.
Otra fuente de complicación es la existencia de anormalidades en los
dientes, que pueden ser moderadas o de poca repercusión, como el
taurodontismo, hasta convertirse en una complejidad extrema, como los
casos del diente invaginado o dens in dente, fusiones y geminaciones.
Una última posible fuente de complicación es la existencia de una
morfología de los conductos anómala. Situaciones como curvaturas
abruptas, ejes radiculares no coincidentes con el eje coronario,
presencia de raíces adicionales o conductos que se dividen en el tercio
medio o apical hacen que el tratamiento se convierta en un desafío
incluso para profesionales expertos.
Por último, sería necesario comentar las situaciones anatómicas que,
siendo normales, entrañan una gran complejidad terapéutica. Tal es el
caso de los molares superiores, que con una muy alta frecuencia cuentan
con un cuarto conducto, el mesio-palatino, complicado de localizar y
más aun de instrumentar.
1.4.1.2.4 Procesos destructivos o
neoformativos:
Si el conducto se visualiza bien en todo su recorrido, se presume una
mayor facilidad para el tratamiento. Por el contrario, cuando no vemos
adecuadamente el conducto, por
la presencia de calcificaciones, la complejidad aumenta.
La existencia de procesos de destrucción dentaria dificultan el
tratamiento y empeoran el pronóstico. Las reabsorciones apicales
mínimas complican la obtención de un tope apical, pero pueden llegar a
solventarse con una preparación adecuada. Las reabsorciones internas o
externas, convierten hacen que el tratamiento sea de máxima dificultad,
haciendo incierto el futuro del diente aun en manos de profesionales
con la mejor formación y experiencia en el campo de la endodoncia.
1.4.1.3 Consideraciones adicionales:
1.4.1.3.1 Antecedentes de traumatismo:
El tratamiento de urgencia de los traumatismos dentarios debiera estar
en manos de los dentistas generales. Para ello todos los profesionales
deberían tener una formación adecuada en esta área de la odontología,
pues una actuación adecuada y diligente es con frecuencia la clave para
el buen pronóstico del caso. No obstante, aun siendo el tratamiento
inicial responsabilidad del clínico general, situaciones como fracturas
complicadas (entendiendo como fractura complicada, de acuerdo a los
criterios de la Asociación Internacional de Traumatología Dentaria, la
que implica una exposición pulpar) en dientes con ápice no formado,
fracturas alveolares, fracturas horizontales, avulsiones, intrusiones o
luxaciones laterales, requieren de conocimientos específicos sólo al
alcance de aquellos, endodoncistas o no, que tengan dilatada
experiencia y conocimientos actualizados sobre traumatología dentaria.
De lo contrario el pronóstico del diente empeorará enormemente.
1.4.1.3.2 Intentos de tratamiento anteriores:
Los dientes que ya han sido tratados, bien de forma completa, bien en
forma tentativa, suelen suponer un desafío importante. Es cierto que
hay dientes endodonciados que requieren un retratamiento en los que,
debido a la escasa o nula instrumentación anterior, la situación se
asemeja a la de un diente no tratado. Sin embargo, por lo general, los
dientes ya tratados suponen una gran dificultad. La presencia de
escalones, transportes, instrumentos fracturados o, en algunos casos,
perforaciones, hacen difícil alcanzar los objetivos de tratamiento.
Ello hace que los retratamientos, incluyendo en ellos los tratamientos
ya empezados por otros profesionales, deban ser considerados siempre de
la mayor dificultad, dificultad que debe plantearse al paciente antes
del inicio de cualquier acción terapéutica.
1.4.1.3.3 Procesos endo-periodontales:
La enfermedad periodontal leve o moderada no suele suponer una mayor
dificultad de tratamiento. No obstante, si serán de máxima dificultad
tratamientos de situaciones con enfermedad periodontal avanzada,
dientes figurados con complicaciones periodontales, o existencia de
amputaciones radiculares previas al tratamiento de conductos. |
|
|
|
|
Estáis conectados: |
|
Tenemos 16 visitantes en línea |
|
|