| PERIODONCIA: Alargamiento de corona en el sector anterior: A propósito de un caso clínico. |
|
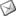
|
Galofré M, Paniagua B, Savoini M, Violant D. Alargamiento de corona en el sector anterior: A propósito de un caso clínico.En este artículo se presenta el caso clínico de un paciente varón de 49 años de edad, al cual se le realiza un alargamiento de corona en el sector antero superior para la posterior rehabilitación con carillas feldespáticas y coronas totalmente cerámicas.
Alargamiento de corona en el sector anterior: A propósito de un caso clínicoMarta Galofré Mercadé* Blanca Paniagua ** Marzia Savoini** Deborah Violant** *Alumno del Máster de Periodoncia ** Profesora Asociada
Universitat Internacional de Catalunya, Barcelona, Espanya
RESUMENEn este artículo se presenta el caso clínico de un paciente varón de 49 años de edad, al cual se le realiza un alargamiento de corona en el sector antero superior para la posterior rehabilitación con carillas feldespáticas y coronas totalmente cerámicas. INTRODUCCIÓNLa unión dentogingival ha sido descrita como una unidad funcional compuesta por la inserción epitelial y la inserción de tejido conectivo (1). Gargiulo (2), estableció que la profundidad media del surco gingival era de 0’69mm, la de la inserción epitelial de 0’97mm y la de la inserción de tejido conectivo de 1’07mm. Estas mediciones pueden variar entre individuos e incluso entre las diferentes superficies de un mismo diente (3). En 1962, Cohen (4) introdujo el término de espacio biológico (EB) para referirse a la distancia entre la base del surco gingival y la cresta alveolar, es decir, la longitud del epitelio de unión y el tejido conectivo. El promedio de esta distancia en humanos fue de 2’04mm (2). Posteriormente, Smukler y Chaibi (5), introdujeron el término de tejido gingival supracrestal (TGS) para describir la distancia del margen gingival a la cresta alveolar. El promedio de dicha distancia en humanos era de 2’73mm (2). La invasión del EB o del TGS produce una lesión periodontal caracterizada por una inflamación gingival crónica o una recesión gingival, según el biotipo periodontal y, por lo tanto, la consiguiente pérdida de inserción y pérdida ósea (6,7,8). Las causas más frecuentes de invasión son las fracturas coronales o radiculares, perforaciones radiculares, reabsorciones dentales, preparaciones protésicas y/o caries subgingivales (9). Por lo tanto, para el mantenimiento de la salud gingival es imprescindible no invadir el EB con procedimientos restaurativos (10).
Las caries destructivas, la erupción pasiva alterada (EPA) y el desgaste dental patológico pueden resultar en una estructura dental supragingival insuficiente para permitir la adecuada retención de la restauración. Asimismo, por motivos estéticos, puede ser necesario el aumento de la longitud de la corona clínica para corregir asimetrías entre los márgenes gingivales (11).
Una exposición gingival excesiva puede ser causada por un crecimiento vertical excesivo del maxilar, un labio superior corto, una longitud de la corona clínica insuficiente (12) o un labio superior hipermóvil. En algunos casos, ésta longitud de la corona insuficiente puede ser causada por la EPA. La erupción dental comprende dos fases: la erupción activa, que es la emergencia del diente dentro de la cavidad oral hasta que contacta con el diente antagonista, aunque puede continuar si hay desgaste oclusal y/o pérdida del antagonista; y la erupción pasiva, que es la migración apical de la unión dentogingival.
La unión dentogingival, normalmente, está localizada cerca de la línea amelocementaria (LAC), estando el margen gingival ligeramente coronal a la misma (13). La variación morfológica consistente en una posición más coronal del margen gingival se conoce con el nombre de erupción pasiva alterada (EPA) (14) o de erupción pasiva retardada (15). Goldman y Cohen definieron la EPA como la situación clínica en la que el margen gingival en el adulto es localizado incisal a la convexidad cervical de la corona y no en la LAC. Por lo tanto, la EPA es una situación clínica caracterizada por el cubrimiento gingival excesivo del esmalte, resultando en una corona clínica corta (16). Algunos autores consideran que la EPA es una situación de riesgo para la salud periodontal.
Coslet (17) clasificó morfológicamente la EPA en dos tipos según la localización de la línea mucogingival (LMG) con respecto a la cresta ósea, y en dos subtipos, de acuerdo a la posición de la cresta ósea con respecto a la LAC. En el tipo 1, la cantidad de encía queratinizada (EQ) es considerable y la LMG está localizada apicalmente respecto la cresta ósea. En el tipo 2, la banda de EQ es estrecha y la LMG coincide con la LAC. Ambos tipos presentan el subtipo A y el B. En el subtipo A, la distancia entre la cresta alveolar y la LAC es de 1’5-2mm, dimensión normal de la inserción de las fibras del tejido conectivo en el cemento radicular, mientras que en el subtipo B, la cresta ósea está muy cerca o incluso al mismo nivel que la LAC. Por lo tanto, el procedimiento quirúrgico recomendado varía según el tipo de EPA, es decir, de la localización de la LAC, o el futuro margen restaurativo, en relación a la cresta ósea y de la cantidad de EQ en sentido ápico-coronal. Se recomienda la realización de una gingivectomía a bisel interno en el tipo 1A, gingivectomía y colgajo posicionado apicalmente con cirugía ósea en el tipo 1B y, colgajo posicionado apicalmente sin cirugía ósea en el tipo 2A y con cirugía ósea en el tipo 2B (18). Con el objetivo de evitar la invasión del EB o del TGS, o de aumentar la longitud de la corona clínica por razones estéticas y/o restauradoras, se puede realizar un alargamiento de corona (AC) (19,20). Este procedimiento quirúrgico consiste en la eliminación de hueso y el posterior posicionamiento apical de los tejidos blandos para permitir la formación de un nuevo complejo de TGS (19,20). El AC está basado en dos principios, el establecimiento del EB y el mantenimiento de una adecuada banda de EQ alrededor de los dientes (21), mínimo de ≥2mm (22). Se ha estandarizado, empíricamente, que en el AC debe existir un mínimo de 3 mm de estructura dentaria sana por encima de la cresta ósea (10), 2mm de EB y 1mm de sulcus (23, 24) para poder albergar las fibras supracrestales del tejido conectivo, el epitelio de unión y el surco gingival y, que el margen gingival protésico pueda estar 0’5mm dentro del surco en las preparaciones dentarias subgingivales (10). Barboza (10) comenta que dichas medidas, no individualizadas, deberían ser revisadas y sugiriere que la medición prequirúrgica del TGS del diente contralateral puede ayudar a determinar la cantidad de remoción ósea necesaria a realizar. Herrero (25) muestra que el objetivo de conseguir 3mm desde el margen gingival de la restauración planificada a la cresta alveolar normalmente no se consigue y, aunque los periodoncistas con experiencia remueven más cantidad de hueso, la cantidad de superficie radicular expuesta tras la cirugía es menor que la deseada inicialmente.
El ferrule se define como la cantidad de estructura dental sana por encima del margen gingival. Libman y Nicholls (26), demostraron, en un estudio in vitro, que los dientes restaurados con postes y coronas y, con un ferrule de 1’5 y 2mm, presentaban más resistencia a la fractura que los que tenían ferrules de 0’5 y 1’0mm.
No existe un consenso de las modificaciones post-quirúrgicas que sufre el tejido blando o del tiempo necesario para conseguir una cicatrización completa de los tejidos periodontales y, por lo tanto, de su estabilización (11). Brägger (9) observó que, durante un período de cicatrización de 6 meses después del AC, los tejidos periodontales eran estables, con cambios mínimos a nivel del margen gingival, comparables a los cambios observados en los dientes control no expuestos a ningún procedimiento quirúrgico. Asimismo, Lanning (27) manifestó que la posición del margen gingival libre y el nivel de inserción permanecen estables entre 3 y 6 meses después del AC. Por el contrario, Pontoriero y Carnevale (11), demostraron que durante un período de cicatrización de 12 meses, los tejidos periodontales marginales mostraban una tendencia a crecer en dirección coronal desde el nivel definido en la cirugía. Asimismo, el patrón de desplazamiento coronal del margen gingival era más pronunciado en pacientes con un biotipo grueso y parecía estar influenciado por variaciones individuales en la respuesta de cicatrización, pero no relacionadas con la edad ni el sexo. Igualmente, Deas (28) observó que existía un rebote tisular significativo después de la cirugía que, a los 6 meses, aún no se había estabilizado por completo, enfatizando que la cantidad de tejido rebotado parecía estar relacionada con la posición del colgajo respecto la cresta alveolar tras la sutura. La medición radiográfica desde el punto de contacto hasta la cresta ósea interproximal ayuda a estimar la presencia o no de papila interproximal. Cuando dicha distancia es ≤5mm, tenemos un 100% de posibilidades de que la papila cubra completamente el espacio interproximal. Sin embargo, la probabilidad de cubrir dicho espacio disminuye drásticamente a medida que aumenta la distancia (29). La estética gingival ha sido siempre un importante componente de una sonrisa bonita y, debemos tener en cuenta que, la presencia de restauraciones bonitas en márgenes gingivales asimétricos tiene un efecto negativo en la estética de la sonrisa. A continuación, se expone un caso clínico en el que se realiza un alargamiento de corona en el sector antero superior para su posterior restauración con carillas feldespáticas y coronas totalmente cerámicas.
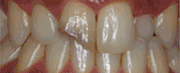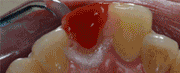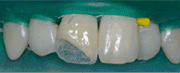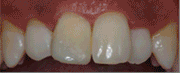
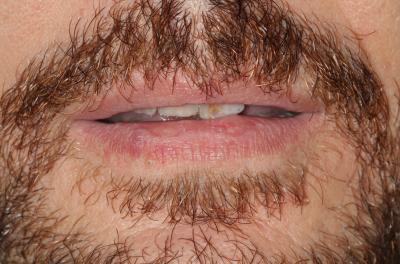
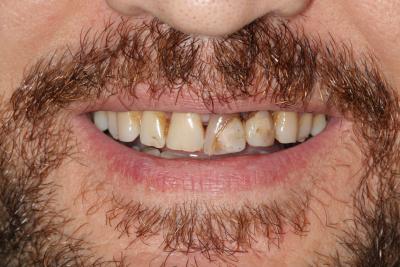
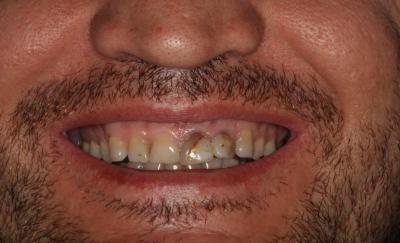
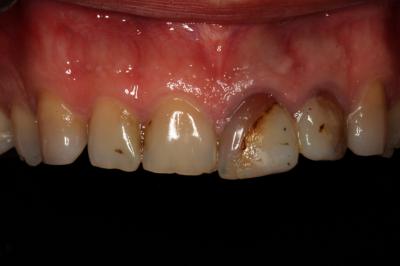
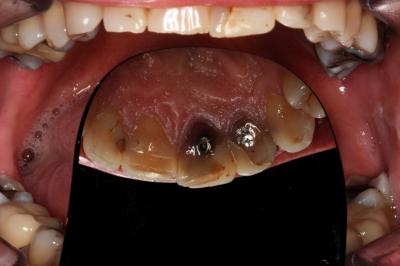
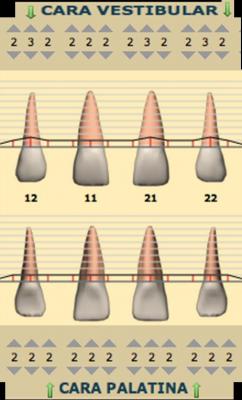
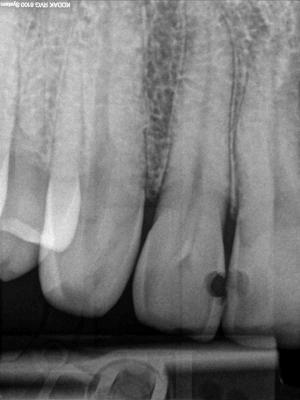
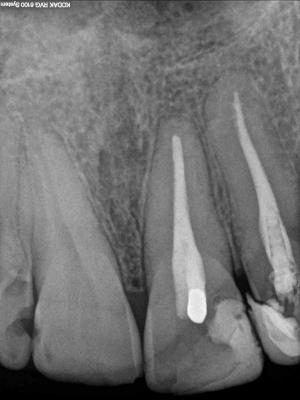
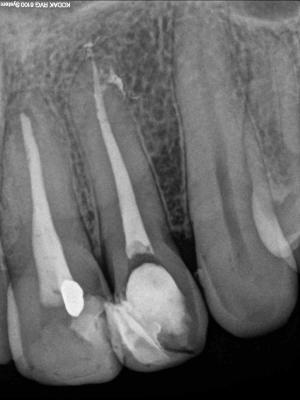
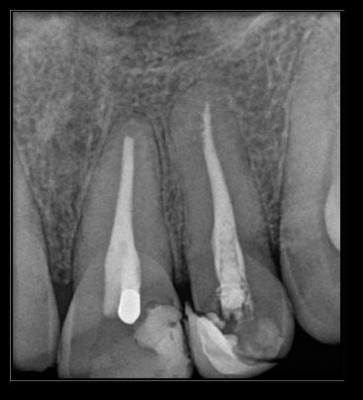
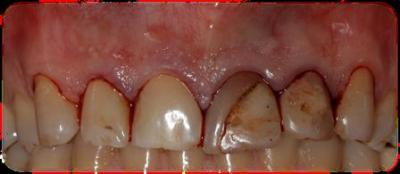
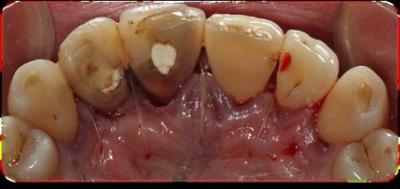
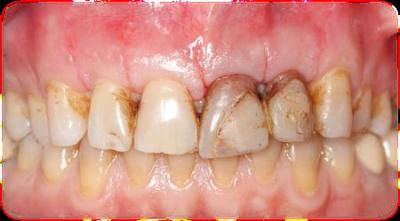
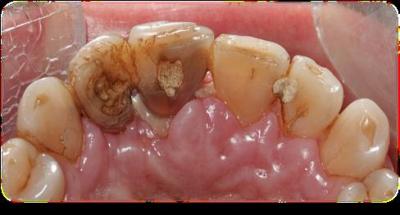
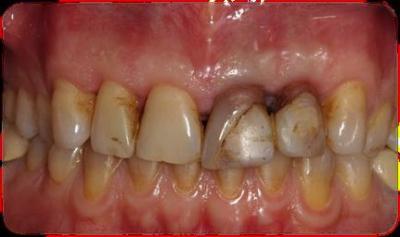
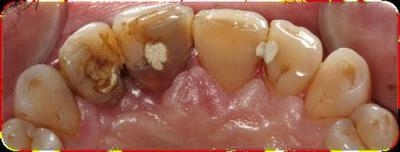
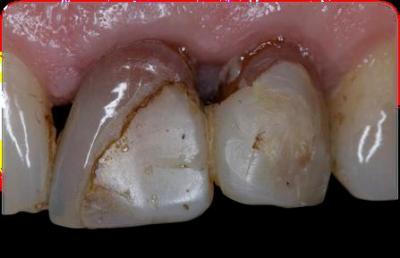
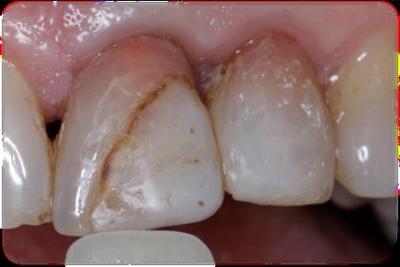
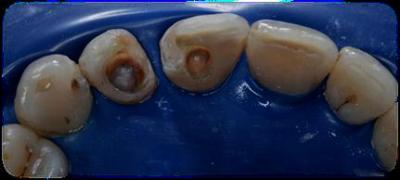
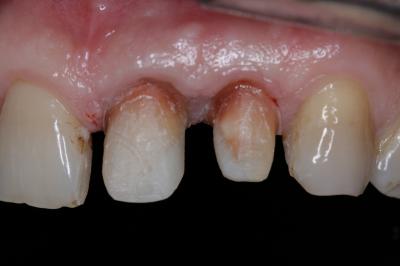
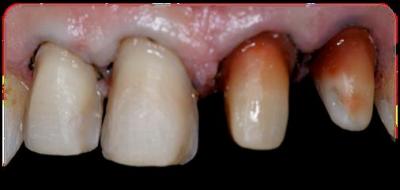
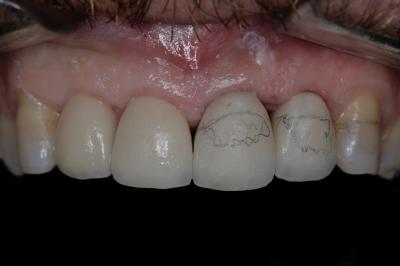
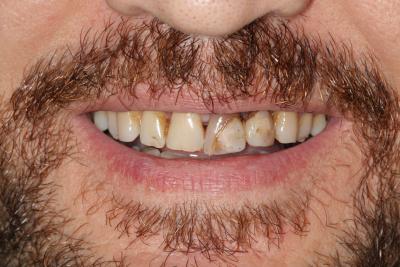
Caso clínicoA continuación se presenta un caso clínico de un paciente, varón de 49 años, sin antecedentes médicos ni quirúrgicos de interés, con historia de fractura dental del 2.1 y 2.2 a los 15 años, cuyo motivo de consulta fue “las reconstrucciones han cambiado de color y no me gustan”. Se procede al análisis de sonrisa y la valoración clínica y radiológica intraoral, con la finalidad de conseguir unos márgenes gingivales simétricos y unas restauraciones dentales estéticas. Figura 1.a. Fotografía extraoral en reposo: ausencia de sellado labial con exposición de 2mm de los incisivos centrales superiores. 1.b. Fotografía en sonrisa: exposición del 90% de los incisivos superiores. 1.c.- Fotografía extraoral en sonrisa franca: exposición completa de los incisivos superiores con sonrisa gingival de 3mm. Figura 2.a. Visión vestibular del frente antero-superior. Se observa filtración de los composites 2.1 y 2.2 y cambio de coloración de la estructura dentaria. 2.b. Visión palatina de los cuatro incisivos superiores, donde la tinción dentaria del 2.1 y 2.2 es más pronunciada. Figura 3. Sondaje periodontal del 1.2 al 2.2 vestibular y palatino. Figura 4. Radiografías periapicales del sector antero-superior. Seguidamente, se realiza una interconsulta con el máster de endodoncia para valorar las endodoncias del diente 2.1 y 2.2 y se decide realizar la reendodoncia de ambos dientes para conseguir un mejor sellado apical, retirando previamente ambos postes metálicos. Figura 5.a. Radiografía periapical de los dientes 2.1 y 2.2 previo al retratamiento endodóncico, donde se observa que ambas endodoncias están infraobturadas. 5.b. Radiografía periapical de los dientes 2.1 y 2.2 después de haber realizado la reendodoncia de ambos dientes. Posteriormente, se realiza el encerado diagnóstico de los dientes 1.2, 1.1, 2.1 y 2.2, a partir del cual se confecciona el mock up, con el objetivo de poder mostrar al paciente el resultado final del tratamiento quirúrgico y restaurador, previo al inicio del mismo. Figura 6.a. Fotografía del encerado diagnóstico de los dientes 1.2, 1.1, 2.1 y 2.2. en el modelo de estudio. 6.b. Fotografía del mock-up de los mismos dientes. Después de colocar el mock up en boca, con el fin de poder observar los parámetros estéticos y funcionales del tratamiento a realizar, previo al inicio del mismo, y realizar las modificaciones convenientes, así como mostrarle al paciente la previsión del resultado final del tratamiento, se procede a la confección de una férula quirúrgica para poder determinar la posición de los márgenes gingivales y la cantidad de ostectomía y osteoplastia a realizar.
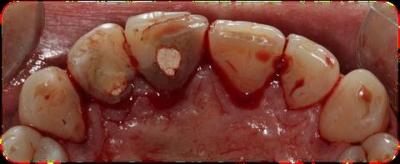
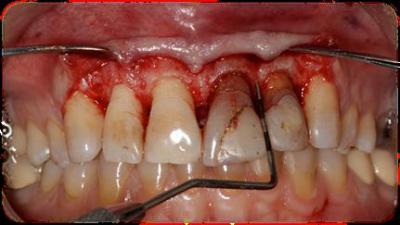
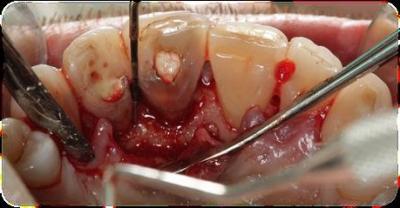
Figura 7. Colocación de la férula quirúrgica en boca previo al inicio de la cirugía periodontal, la cual nos indica la localización del futuro margen de las restauraciones y así sabemos la cantidad de cirugía ósea y reposición apical de la tejidos blandos a realizar. Seguidamente, se decide que los dientes 1.1 y 1.2 serán restaurados con carillas feldespáticas y los dientes 2.1 y 2.2 con coronas totalmente cerámicas. Así que, una vez obtenidos todos los registros y sabiendo exactamente cual será la futura restauración protésica de los dientes, se realiza la cirugía periodontal de alargamiento de corona de los dientes 1.2, 1.1, 2.1 y 2.2, con la finalidad de conseguir 3mm de espacio biológico más 2mm de ferrule en los dientes 2.1 y 2.2, logrando una correcta simetría de los márgenes gingivales. Tras la aplicación de anestesia local, se realiza el sondaje óseo vestibular y palatino (Fig. 8). Teniendo en cuenta la cantidad de encía queratinizada, se realizan incisiones intrasulculares de línea águlo distal del 1.3 a línea ángulo distal del 2.3 por vestibular y palatino, realizando incisiones submarginales entre 1 y 1’5mm en el margen gingival palatino del 2.1 y 2.2. (Fig.9). Después, se efectúa la elevación de un colgajo mucoperióstico, extendiéndose más allá de la línea mucogingival, el desbridamiento del tejido de granulación y la medición de la distancia entre la cresta ósea y el margen de estructura dental sana del 2.1 y 2.2., con la sonda periodontal, que es de 3mm (Fig. 10). A continuación, se realiza la osteoplastia y ostectomía vestibular y palatina hasta conseguir 5mm entre la cresta ósea y el margen de las restauraciones 2.1 y 2.2., estableciendo una arquitectura ósea positiva del 1.2 al 2.2. (Fig.11). Una vez se ha comprobado que la ostectomía y osteoplastia son suficientes, se posiciona el colgajo apicalmente con colchones verticales y sutura vicryl de 5/0 (Fig.12). Finalmente, se dan instrucciones post quirúrgicas. 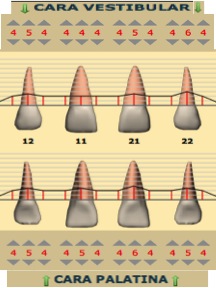 Figura 8. Sondaje óseo del 1.2 al 2.2 vestibular y palatino. Figura 9.a. Incisiones intrasulculares vestibulares de 1.3 a 2.3. 9.b. Incisiones palatinas intrasulculares de 1.3 a 2.3 con submarginales en 2.1 y 2.2.
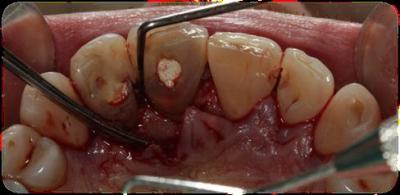
Figura 10. Elevación del colgajo mucoperióstico vestibular y palatino a espesor total, más allá de la línea mucogingival, desbridamiento y medición con sonda periodontal de la distancia entre la cresta ósea y el margen de estructura dental sana del 2.1 y 2.2.
Figura 11. Después de realizar la ostectomía y la osteoplastia, se mide la distancia desde la cresta ósea hasta el margen de estructura dental sana que, en este caso, debe ser de 5mm porqué necesitamos 3mm de espacio biológico y 2mm de ferrule para la posterior realización de coronas unitarias.
Figura 12. Visión vestibular i palatina de la sutura de vicryl de 5/0 mediante colchoneros verticales para posicionar el colgajo apicalmente.
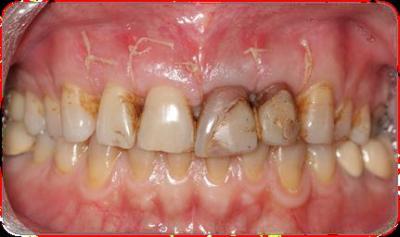
Figura 13. Visión vestibular i palatina de la cicatrización a los 7 días, antes de retirar la sutura. Se observa cierta curación por segunda intención en palatino del 2.1. Figura 14. Visión vestibular i palatina a los 7 días después de retirar la sutura Figura 15. Visión vestibular i palatina a los 20 días. A continuación, se realiza el blanqueamiento interno de los dientes 2.1 y 2.2. Se efectúa con aislamiento absoluto con dique de goma, se elimina la gutapercha 2mm por debajo de la LAC, se realiza el sellado de la gutapercha con composite fluído, se aplica un material blanqueante y se coloca una obturación provisional de IRM. Dicho procedimiento se repite tres veces a intervalos de 5 días.  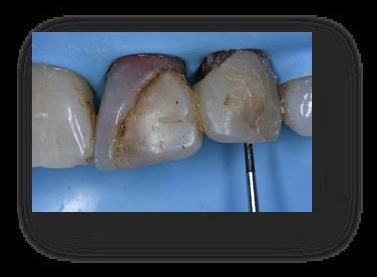 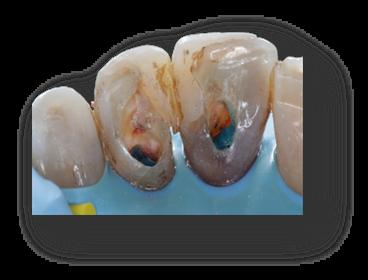 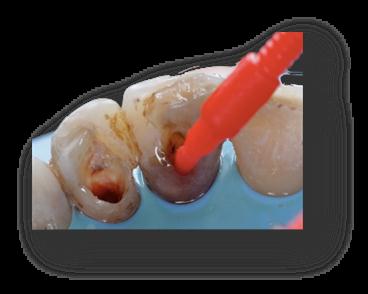  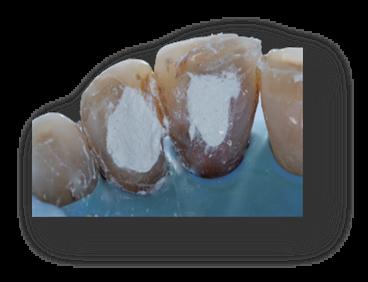 Figura 16.a y 16.b. Aislamiento con dique de goma para eliminar la gutapercha 2mm por debajo de la LAC en los dientes 2.1 y 2.2. Lo comprobamos con la sonda periodontal. 16.c. Grabado con ácido ortofosfórico de la base de la cámara pulpar para sellar la base con composite fluído. 16.d. y 16.e. Aplicación del material blanqueante. 16.e. Sellado con IRM
Figura 17.a. Tinción oscura del 2.1 y 2.2 previo al blanqueamiento interno. 17.b. Dientes 2.1 y 2.2 después de realizar tres sesiones de blanquemiento interno. Una vez realizado el blanqueamiento interno de los dientes 2.1 y 2.2, se procede a la reconstrucción de ambos dientes con aislamiento absoluto y composite microhíbrido, colocando previamente un poste de fibra de vidrio en el 2.1.
Figura 18. Aislamiento con dique de goma para la colocación de un poste de fibra de vidrio en el 2.1 y la posterior reconstrucción del 2.1 y 2.2. Figura 19. Dientes 2.1 y 2.2 reconstruídos con composite. Posteriormente, se realiza el tallado de los dientes 1.1 y 1.2 para carillas feldespáticas y el 2.1 y 2.2 para coronas cerámicas y se toman impresiones con silicona pesada y fluída con hilo retractor. Seguidamente, se realizan todas las pruebas protésicas pertinentes para conseguir que, antes de ser cementada, la rehabilitación protésica esté correctamente adaptada a los márgenes gingivales, con buenos puntos de contacto y consiguiendo funcionalidad, estética y confort. Figura 20.a. Tallado del 2.1 y 2.2 para coronas totalmente cerámicas. 20.b. Tallado del 1.1 y 1.2 para carillas feldespáticas. Colocación de hilo retractor para la toma de impresiones con silicona pesada y fluída. Figura 21. Prueba de los núcleos para coronas totalmente cerámicas en los dientes 2.1 y 2.2 y toma de color (C2 de la guía vitapan)
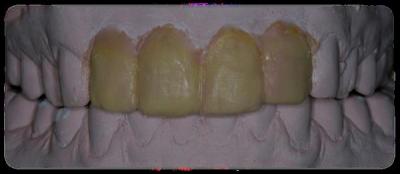
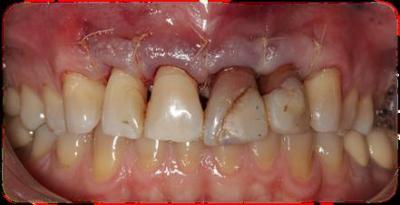
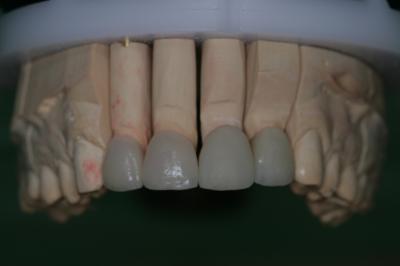
Figura 22. Prueba de bizcocho de las carillas feldespáticas 1.1 y 1.2 y de las coronas totalmente cerámicas 2.1 y 2.2 Figura 23. Visión vestibular de las carillas feldespáticas y las coronas totalmente cerámicas cementadas con cemento de resina y aislamiento absoluto.
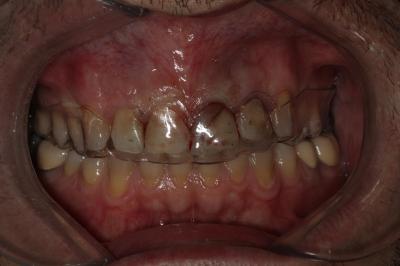
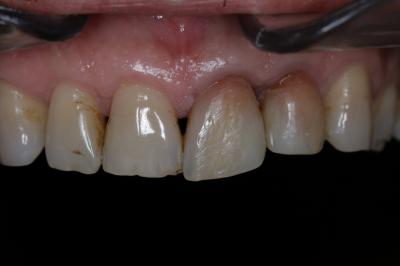
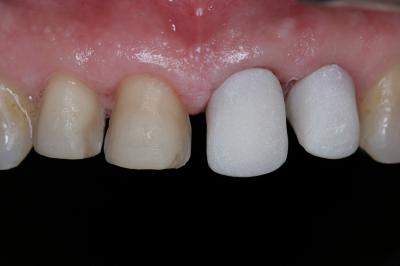
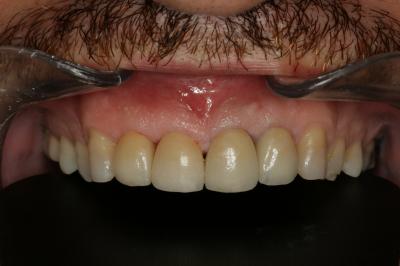
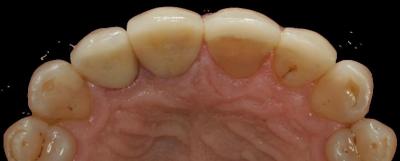
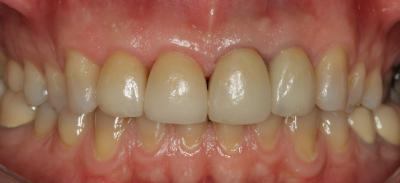
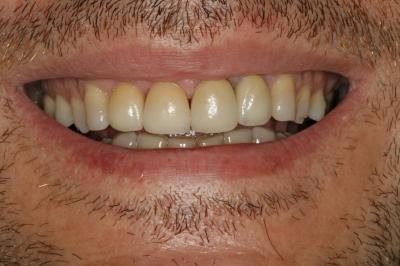
Figura 24. Visión palatina y oclusal de la rehabilitación protésica una vez cementada. Figura 25.a. Visión vestibular a los 15 días después del cementado de las carillas 1.2 y 1.1 y las coronas 2.1 y 2.2. 25.b. Visión palatina y oclusal de la rehabilitación protésica Figura 26.a. Sonrisa inicial, antes de iniciar el tratamiento. 26.b. Sonrisa al finalizar el tratamiento periodontal y restaurador BIBLIOGRAFÍA1.- Sicher H. Changing concepts of the supporting dental structures. Oral Surg 1959; 12:31-35. 2.- Gargiulo AW, Wentz FM, Orban B. Dimensions and relations of the dentogingival junction in human. J Periodontol 1961;32:261–267. 3.- Vacek JS, Gher ME, Assad DA, Richardson AC, Giambarresi LI. The dimensions of the human dentogingival junction. Int J Periodontics Restorative Dent 1994;14:154–165. 4.- Cohen DW. Periodontal preparation of the mouth for restorative dentistry. Presented at the Walter Reed Army Medical Center, Washington, June 1962. 5.- Smukler H, Chaibi M. Periodontal and dental considerations in clinical crown extension: A rational basis for treatment. Int J Periodontics Restorative Dent 1997;17: 464–477. 6.- Parma-Benfenati S, Fugazzotto PA, Ruben MP. The effect of restorative margins on the post-surgical development and the nature of the periodontium. Int J Periodontics Restorative Dent 1985;5:30–51. 7.- Silvers JE, Johnson GK. Periodontal and restorative considerations for crown lengthening. Quintessence Int 1985;12: 833–836. 8.- Tal H, Soldinger M, Drelangel A, Pitaru S. Responses to periodontal injury in the dog: Removal of gingival attachment and supracrestal placement of amalgam restorations. Int J Periodontics Restorative Dent 1998;8 (3): 45-55. 9.- Brägger U, Lauchenauer D and Lang NP: Surgical lengthening of the clinical crown: J Clin Periodontol 1992: 19: 58-63. 10.- Barboza et al. Supracrestal Gingival Tissue Measurements in Healthy Human Periodontium. Int J Periodontics Restorative Dent 2008; 28:55–61. 11.- Pontoriero R, Carnevale G. Surgical crown lengthening: a 12-month clinical wound healing study. J Periodontol. 2001 Jul;72(7):841-8. 12.- - Allen EP. Use of mucogingival surgical procedures to enhance esthetics. Dent Clin North Am 1988;32:307–30.
13.- Ainamo J, Löe H. Anatomical characteristics of gingiva. A clinical and microscopic study of the free and attached gingiva. J Periodontol. 1966;37:5-13. 14.- Goldman HM, Cohen DW. Periodontal Therapy, de 4 St. Louis, C.V. Mosby Company 1968. 15.- Volchansky A, Cleaton-Jones PE. Delayed passive eruption. A predisposing factor to Vincent´s infection? J Dent Asso S Africa 1974;29:291-294. 16.- Alpiste-Illueca F. Altered passive eruption (APE): A little -known clinical situation. Med Oral Patol Oral Cir Bucal. 2011 Jan 1;16 (1):100-4. 17.- Coslet JG, Vanarsdall R, Weisgold A. Diagnosis and classification of delayed passive eruption of the dentogingival junction in the adult. Alpha Omegan 1977; 10: 24-28. 18.- Lack J. Cosmetic Periodontal Surgery as an Adjunct to Aesthetic Restorative Dentistry. Restorative and Aesthetic Practise 2001;Vol 3(No7):67–72; July/August. 19.- Ingber JS, Rose LF, Coslet JG. The “biologic width”: A concept in periodontics
and restorative dentistry. Alpha Omegan 1977;70:62–65. 20.- Rosenberg ES, Garber DA, Evian CI. Tooth lengthening procedures. Compend on
Contin Educ Dent 1980; 1:161–172. 21.- Marianne Ong,* Shih-Chang Tseng,† and Hom-Lay Wang. Clin Adv Periodontics 2011;1:233-239. 22.- Lang NP, Löe H. The relationship between the width of keratinized gingiva and gingival health. J Periodontol 1972;43:623-627. 23.- Nevins M, Skurow HM. The intracrevicular restorative margin, the biologic width, and the maintenance of the gingival margin. Int J Periodontics Restorative Dent 1984;4(3):30-49. 24.- Block PL. Restorative margins and periodontal health: A new look at an old perspective. J Prosthet Dent 1987;57:683-689. 25.- Herrero F, Scott JB, Maropis PS, Yukna RA. Clinical comparison of desired versus actual amount of surgical crown lengthening. J Periodontol. 1995 Jul;66(7):568-71. 26.- Libman WJ, Nicholls JI. Load Fatigue of teeth restored with cast posts and cores and complete crowns. Int Prosthodont 1995, 8: 155-161. 27.- Lanning SK, Waldrop TC, Gunsolley JC,Maynard JG. Surgical crown lengthening: evaluation of the biological width. J Periodontol. 2003 Apr;74(4):468-74. 28.- Deas DE, Moritz AJ, McDonnell HT, Powell CA, Mealey BL. Osseous surgery for crown lengthening: a 6-month clinical study. J Periodontol. 2004 Sep;75(9):1288-94. 29.- Tarnow DP, Magner AW, Fletcher P. The effect of the distance from the contact point to the crest of bone on the presence or absence of the interproximal dental papilla. J Periodontol 1992; 63:995–6.
|
| < Anterior | Siguiente > |
|---|