| PERIODONCIA: Tratamiento de dehiscencias vestibulares en implantes unitarios. |
|
|
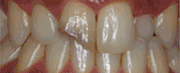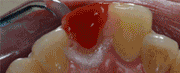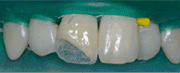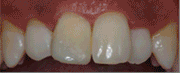
Tratamiento de dehiscencias vestibulares en implantes unitarios mediante técnicas de regeneración ósea guiada. A propósito de un caso. Revista de Especialidades Odontológicas. Volumen 1, Número 1-2, Epub Abril 2012.La regeneración ósea guiada (ROG) es un procedimiento para el aumento de volumen óseo en zonas con atrofia maxilar. Esta se puede realizar a expensas de xenoinjerto y membrana de colágeno reabsorbible. El objetivo de este estudio es ilustrar la técnica de tratamiento de dehiscencias vestibulares tras la colocación del implante, a través de un procedimiento de ROG. Tratamiento de dehiscencias vestibulares en implantes unitarios mediante técnicas de regeneración ósea guiada. A propósito de un caso.Vicente Platón* Marzia Savoini** Matteo Albertini** * Alumno de Máster de Periodoncia e implantes ** Profesor asociado del Máster de Periodoncia e implantes ** Profesor asociado del Máster de Periodoncia e implantes IntroducciónLos implantes dentales proporcionan a ambos, al profesional y al paciente, una terapia alternativa a los tratamientos protésicos fijos o removibles convencionales. Asimismo, estudios clínicos en humanos y animales han demostrado que la colocación de implantes dentales es un procedimiento predecible para pacientes parcial o completamente desdentados, con tasas de éxito superiores al 90% (1,2). Existen diferentes situaciones clínicas en las que esta indicada la extracción dental, tales como caries extensas, traumatismos dentales, fracasos endondónticos, defectos óseos o Periodontitis avanzadas (1,2). Es bien sabido que la exodoncia de un diente va acompañada de un proceso de remodelación ósea. Durante la cicatrización, el volumen óseo se reduce tanto en altura como en anchura, especialmente por vestibular y durante los primeros 8 meses3. La osteointegración depende del engranaje mecánico del implante dental con el hueso alveolar4. Sin embargo, cuando la cantidad de hueso no es la deseada, debido a una atrofia, ésta puede potencialmente comprometer la supervivencia de los implantes dentales a largo plazo. En aquellos casos en los que existe un defecto óseo horizontal, la colocación de un implante dental puede resultar en la formación de una dehiscencia o fenestración, con la consiguiente exposición de parte del cuerpo del implante. La clasificación de los defectos de alveolos post-extracción según Seibert5 es: Defectos de clase I: pérdida bucolingual y dimensiones apico-coronales normales Defectos de clase II: pérdida apico-coronal y dimensiones bucolinguales normales Defectos de clase III: defectos combinados en anchura y altura. En 2003, Tinti y Parma-Benfenati, propusieron una clasificación clínica de los defectos óseos generados tras la colocación de implantes dentales6. La clasificación se basa en el tipo de defecto que se crea, ya sean lechos alveolares, fenestraciones, dehiscencias, defectos horizontales y defectos verticales, cada uno subviniéndolo en 2 clases, si tras la colocación del implante, este no queda completamente rodeado por las paredes oseas contiguas. En la ROG se han utilizado una amplia gama de membranas ePTFE (polietrafluoroetileno expandido), colágenas, ácido poliglicolico y poliláctico. Estas pueden dividirse en 2 categorias: - No-reabsorbibles - Reabsorbibles Las reabsorbibles son colágenas o sintéticas ( a partir de poliésteres alifáticos, ácido poliláctico y poliglicolico) Si se dejan expuestas durante la cicatrización no se infectan pero generalmente se consigue una menor regeneración de hueso. La ventaja de estas membrandas es que solo se necesita de una intervención quirúrgica ya que no necesitan ser retiradas. A no ser que se realice una 2º intervención quirúrgica para la coloaccion de implantes, no sabremos si ha producido neo-formacion ósea. Las no-reabsorbibles: ePTFE, ePTFE reforzado con titanio. Estas tienen mayor riesgo de exposición durante la cicatrización con la consecuente colonización bacteriana y riesgo de perdida ósea, por lo que puede ser necesario retirarlas. La ventaja de estas membranas que podremos ver la nueva formación de hueso que se ha producido en el momento de retirarlas, aunque como desventaja tienen la necesidad de una 2º fase quirúrgica. Para estabilizar temporalmente la membrana de colágeno, en algunos casos se hace un injerto de tejido conectivo pediculado, rotándolo del colgajo palatino, esta técnica la describieron Park y Wang8, esta técnica nos aporta una mejor retención del injerto, minimiza la exposición de la membrana, preserva las dimensiones de la papila y camufla la zona injertada con el fin de conseguir una mejor estética. En cuanto a los materiales de injertos a utilizar, éstos pueden ser de diferentes orígenes: autólogo, aloinjerto, xenoinjerto y materiales aloplásticos. Estos materiales de injerto se basan en 3 mecanismos biológicos que promueven la curación del alveolo: -Osteogénesis: Osteoblastos viables y precursores son transplantados con el material de injerto. -Osteoconducción: Se forma hueso nuevo por diferenciación de células de tejido conectivo locales en células formadoras de hueso bajo influencia de uno o mas agentes inductores -Osteoconducción: un material no vital sirve de andamio para la penetración de osteoblastos precursores en el defecto. Como hemos citado previamente los injertos los podemos dividir en: -Autoinjerto: proviene del mismo individuo y se utiliza en una zona receptora. Los autoinjertos pueden ser osteogenicos y tienen alta reabsorción. -Aloinjerto: Injerto que se transfiere entre miembros de la misma especie, a partir de cadáveres. Pueden ser mineralizados o desmineralizados (FDBA, DFDBA) -Injerto aloplástico: de origen sintético (hidroxiapatita, vidrio bioactivo, fosfato tricáclico) Caso Clínico A continuación se presenta un caso clínico de un paciente, mujer de 65 años, no fumadora tiene como antecedentes una periodontitis crónica leve generalizada tratada y en fase de mantenimiento. No toma ningún tipo de medicación. Se le colocó un implante cónico de la casa Klockner ® Essential Cone y se empleo una técnica de ROG para el cubrimiento de la superficie del implante dental expuesta tras la colocación de un implante dental, en una zona con un volumen óseo limitado. Según la clasificación de Seibert5, el defecto es de clase III Según la clasificación propuesta por Tinti y Parma-Benfenati6, el presente caso se trataba de una dehiscencia clase II, la cual permitió la colocación del implante dental en una posición protésica ideal y la posterior regeneración del defecto óseo vestibular. Al quedar la el cuerpo del implante expuesto, no se prefirió hacer un aumento de reborde de tejido duro que blandos. El caso y las fotografías son cortesía del Dr. M. Albertini. 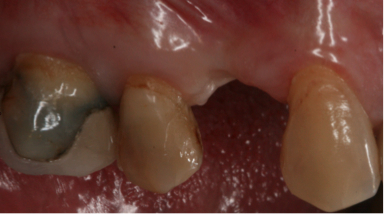 Fig 1a. 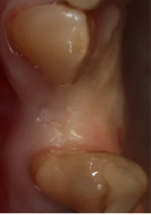 Fig 1b. Visión vestibular de la zona desdentada. Obsérvese en la ausencia del 1.4 el defecto vertical que presenta. Visión coronal de la zona édentula obsérvese el defecto horizontal que presenta. Defecto tipo III según la clasificación de Seibert(5)
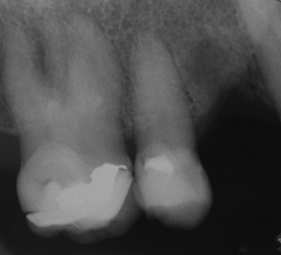 Fig. 1c Radiografía peri-apical previa a la colocación del implante
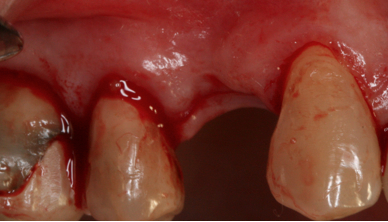 Fig. 2. Incisiones
la realización de incisiones intra-sulculares mediante bisturí 15C desde la pieza 1.6 hasta la pieza 1.5, desde 1.5 a 1.3 incisión crestal, intrasulcular en 1.3 con una posterior descarga a bisel interno desde la línea angulo mesial del 13 hasta la línea muco-gingival.
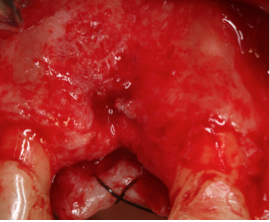 Fig.3. Levantamiento del colgajo.
Reflexión del colgajo a espesor total y una sutura de campo quirúrgico para mejorar el acceso visual.
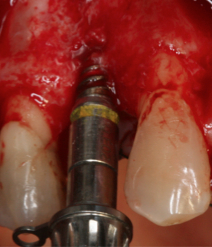 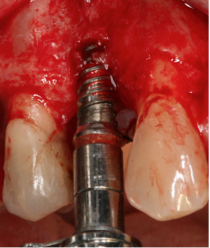 Fig. 4a. Fig. 4b. Preparación del lecho implantario.
Utilización de expansores enroscados de forma progresiva para la preparación del lecho. 4a. Expansor de 2,8mm de diámetro. 4b. Expansor de 3,5mm de diámetro.
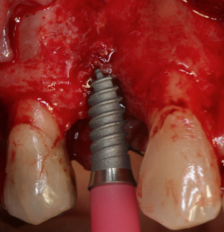 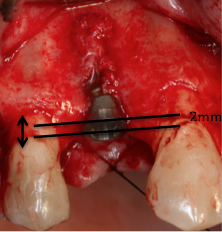 Fig. 5a Fig. 5b Inserción del implante en el lecho.
5a. Colocación de un implante Essential Cone de 3,5mm de diámetro y 12mm de longitud. 5b. Posición tridimensional del implante. El hombro del implante ha sido posicionado a 2mm de la LAC de los dientes adyacentes debido a la presencia de una recesión gingival de 1mm en el diente 13. . Obsérvese una dehiscencia vestibular de 4mm de altura.
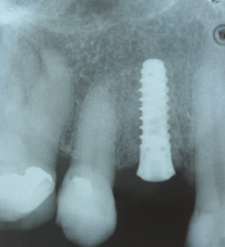 Fig. 5c Radiografía peri-apical tras la colocación del implante. La posición mesio-distal del implante está dentro de los límites recomendados (1.5mm de los dientes contiguos).
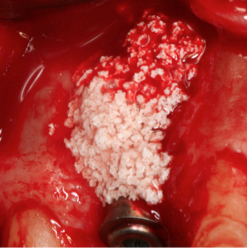 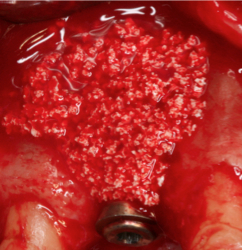 Fig. 6a Fig. 6b Colocación del biomaterial (xenoijerto óseo particulado de origen bovino) sobre la dehiscencia vestibular del implante.
 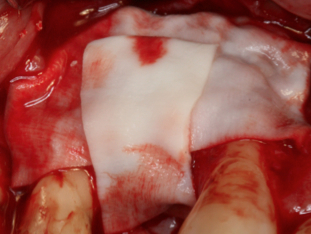 Fig. 7a Fig. 7b Colocación de una membrana de colágeno porcino reabsorbible. 7a. Colocación de la primera membrana. 7b. Colocación de la segunda membrana con técnica “en cruz”.
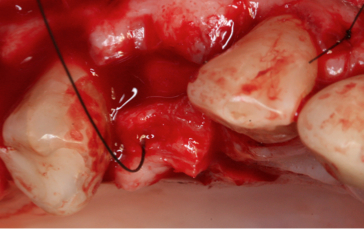 Fig. 8
Colgajo de tejido conectivo palatino. Técnica roll modificada.
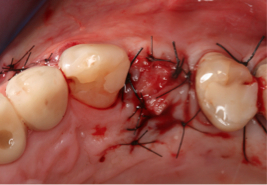 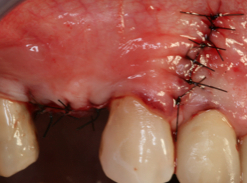 Fig. 9 Fig. 9b Sutura. La sutura se ha realizado mediante puntos simples ( hilo de sutura monofilamento de 5/0 de diámetro).
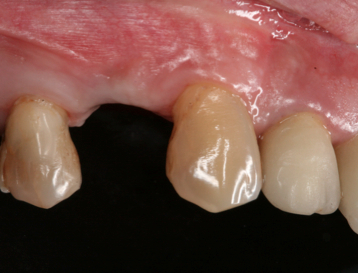 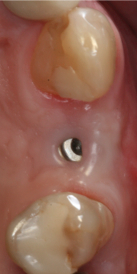 Fig. 10a Fig. 10b Control post-operatorio a los 3 meses. Observese el aumento de reborde alveolar tras la regeneración ósea guiada de la zona.
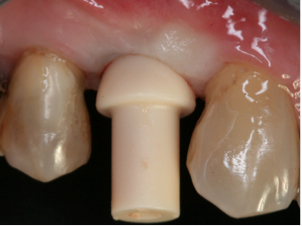   Fig. 11a. Fig. 11b. Fig. 11c. En la fig. 11a observese el pilar provisional de polimetyl-metacrilato. el pilar colocado en boca y en fig. 11b. comformacion del margen de la restautacion. Fig. 11c. Tallado y terminación del pilar individualizado. 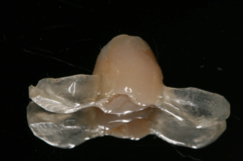 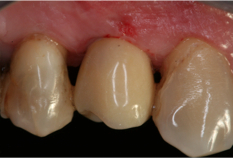 Fig. 12a. Fig. 12b. Colocación de la prótesis provisional cementada encima del pilar.
La corona provisional se ha realizado con posicionadores dentosoportados distal y mesial para garantizar que se reproduzca la misma posicion del manufacto en el modelo y en boca.
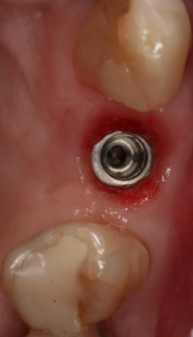 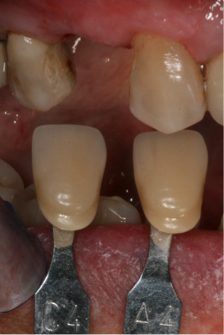 Fig. 13a. Fig. 13b 13a. Vista oclusal del implante a las 3 semanas trás la colocación de la restauración provisional. Obsérvese el perfil de emergencia creado en la mucosa periimplantaria. fig.13a., 13b. Toma del color para la realización de la corona definitiva
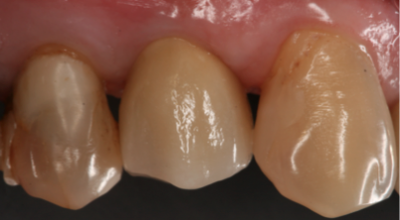
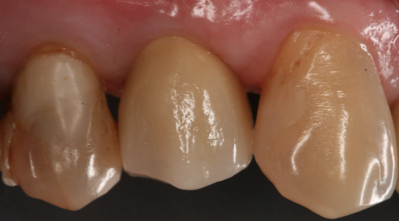 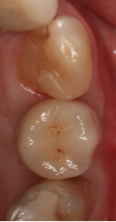 Fig. 14a Fig. 14b Corona definitiva colocada. Visión vestibular en fig. 14a y visión oclusal en fig. 14b 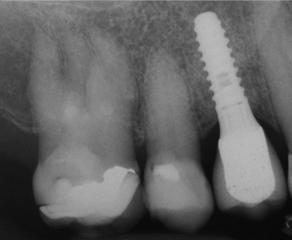 Fig.15 Radiografía peri-apical del implante con la corona cementada. Obsérvese el ajuste pasivo que presenta la corona con el implante.
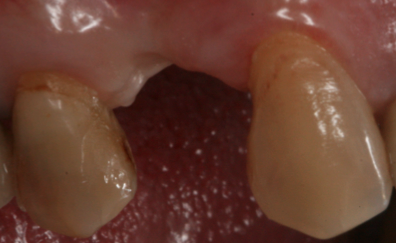 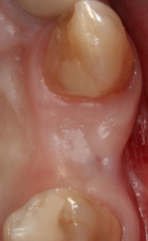 Fig. 16a. Fig. 16b. Obsérvese la situación inicial en visión vestibular en fig. 16a. Y en visión oclusal fig. 16b.
Obsérvese el resultado final en visión vestibular en fig. 17a. Y en visión oclusal fig. 17b.
Referencias bibliográficas: 1. Iacono VJ; Committee on Research, Science and Therapy, the American Academy of Periodontology. Dental implants in periodontal therapy. J Periodontology2000 Dec;71(12):1934-42 2. Cardaropoli G, Arau ́jo M, Lindhe JDynamics of bone tissue formation in tooth extraction sites. An experimental study in dogs. J Clin Periodontol 2003; 30, 809–818. 3. Araújo MG, Lindhe J: Dimensional ridge alterations following tooth extraction. An experimental study in the dog. J Clin Periodontol 2005; 32: 212–218 4. Cehreli MC, Kökat AM, Comert A, Akkocaoğlu M, Tekdemir I, Akça K. Implant stability and bone density: assessment of correlation in fresh cadavers using conventional and osteotome implantsockets Clin Oral Implants Res. 2009 Oct;20(10):1163-9 5. Seibert JS. Reconstruction of deformed partially endentulous ridges, using full thickness onlay grafts. Part 1. Technique and wound healing. Compend Contin Educ Dent 1983; 4:437-453 6. Tinti C, Parma-Benfenati S, Clinical classification of bone defects concerning the placement of dental implants. Int J Periodontics Restorative Dent. 2003 Apr; 23(2):147-55. 7. Dahlin C, Lekholm U, Becker W, Becker B Higuchi K, Treatment of fenestration and dehiscence bone defects around oral implants using the guided tissue regeneration technique: a prospective multicenter study. Int J Oral Maxillofac Implants 1995 May-Jun;10(3):312-8. 8. Hämmerle CHF, Jung RE, Feloutzis A: A systematic review of the survival of implants in bone sites augmented with barrier membranes (guided bone regeneration) in partially edentulous patients. 9. Chapasco.M,Zaniboni.M, Clinical outcomes of GBR procedures to correct peri-implant dehiscences and fenestrations: a systematic review. Clin Oral Implants Res. 2009 Sep;20 Suppl 4:113-23. 10. Seibert JS. Reconstruction of deformed partially endentulous ridges, using full thickness onlay grafts. Part 1. Technique and wound healing. Compend Contin Educ Dent 1983; 4:437-453 11. Park SH, Wang HL, Mucogingival pouch flap for sandwich bone augmentation: technique and rationale. Implant Dent. 2005 Dec;14(4):349-54. 12. Artzi Z, Tal H, Dayan D., Porous bovine bone mineral in healing of human extraction sockets. Part 1: histomorphometric evaluations at 9 months. J Periodontolo. 2000;71:1015-1023 13. Becker W, Schenk R, Higuchi K, Lekholm U, Variatons in bone adjacent to implants augmented with barrier membranes alone or with deminerlized freeze-dried bone or autologous grafts: A study in dogs. Int J Oral Maxillofac Implants.1995 Mar-Apr;10(2):143-54. |
| < Anterior | Siguiente > |
|---|