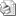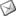En este artículo se presenta un caso clínico de un paciente varón de 56 años de edad, al cual se le realiza un injerto de mentón para corregir el defecto óseo horizontal que presenta en posición del incisivo lateral superior derecho, y así mejorar su estética y colocar posteriormente un implante en su posición ideal.
INTRODUCCIÓN:
Las exigencias de la sociedad actual nos obligan a la realización de rehabilitaciones protésicas óptimas en pacientes edéntulos, tanto desde el punto de vista estético como funcional.
Los defectos óseos a nivel de la cresta alveolar dificultan la colocación de los implantes dentales en el lugar idóneo.
Los injertos óseos constituyen una de las técnicas más utilizadas en la cirugía reconstructiva implantológica. Se definen como una parte de un órgano o tejido que tras ser extirpado de una “zona donante” se coloca en otra “zona receptora” con el objetivo de dar soporte y/o corregir un defecto estructural, el cual se nutrirá eventualmente de la zona receptora.1 Están indicados en los casos que se quiera restaurar la anatomía perdida, reconstruir defectos de cresta horizontales moderados-severos y verticales leves-moderados,2,3 y permitir la colocación de implantes en una posición óptima y así obtener un correcto perfil de emergencia y función.3
Los injertos óseos se pueden clasificar en función de diferentes criterios:
1. Según su localización:
a. Intraoral: sínfisis, rama o cuerpo mandibular, trígono retromolar, apófisis coronoides, pared anterior del seno maxilar, paladar óseo, tuberosidad maxilar, hueso cigomático.
b. Extraoral: cresta ilíaca, calota craneal, tibia, costilla.
2. Según su estructura:
a. Cortical: calota craneal, mentón, cuerpo y rama mandibular, y arbotante cigomático.
b. Esponjoso: metáfisis tibial, cresta ilíaca.
c. Corticoesponjoso o compuesto: bloques de cresta ilíaca.
3. Según la fuente y la respuesta inmune que provocan:
a. Autoinjertos o autólogos: del mismo individuo.
b. Aloinjertos o heterólogos: de otro ser humano.
c. Xenoinjertos: de un individuo de otra especie.
d. Aloplásticos: material sintético.
4. Según su origen embriológico:
a. Osificación intramembranosa: de células mesenquimales (esqueleto craneofacial)
b. Osificación endocondral: de células del ectomesénquima (cresta ilíaca, tibia…)
El material de elección para el reemplazo del hueso perdido por atrofia, traumatismo, o procesos patológicos congénitos o adquiridos, es el injerto óseo autólogo, ya que es el único que posee los tres mecanismos de neoformación ósea: osteogénesis, osteoinducción y osteoconducción.4
INJERTO DE MENTÓN
La sínfisis mandibular o mentón es una zona donante muy utilizada debido a que presenta una cantidad aceptable de hueso (media: 20,9 x 9,9 x 6,9mm), principalmente cortical, un buen acceso quirúrgico, baja morbilidad perioperatoria, mínimas molestias postoperatorias y ausencia de cicatrices cutáneas.1,2,5,6
Estudios clínicos que comparan los injertos de mentón con los de cresta iliaca o costilla para reconstrucciones de defectos alveolares, revelan mínimas complicaciones en la zona donante mandibular y una reabsorción significativamente menor asociada a los injertos de mentón.7
ANATOMÍA QUIRÚRGICA:
La sínfisis mandibular está limitada lateralmente por los dos orificios mentonianos, superiormente por los ápices de los incisivos, caninos y primeros premolares inferiores y inferiormente por el borde inferior de la mandíbula. Para obtener el injerto con seguridad se debe seguir la “regla del 5”, manteniéndonos a 5mm de los ápices radiculares, a 5mm del agujero mentoniano y a 5mm del borde inferior de la mandíbula.
Se pueden realizar tres abordajes para acceder a la región sinfisaria:8,9
- Incisión intrasulcular: está indicada en aquellos casos con buen estado periodontal, se debe realizar dos descargas a nivel de los caninos o primeros premolares. Presenta un menor sangrado y trauma (integridad muscular y periostio), facilidad para levantar y reposicionar el colgajo, dificultad para suturar, pérdida de hueso crestal alveolar y produce recesión gingival.
- Incisión marginal: se requiere un mínimo de 3mm de encía queratinizada. La incisión se realizará 3mm apical del surco gingival, por lo que previene la recesión gingival y la pérdida de hueso crestal. Presenta un menor sangrado y trauma, facilidad para levantar y reposicionar el colgajo, y para suturar. Como desventaja, la presencia de cicatrices.
- Incisión mucogingival: Está indicada para pacientes con enfermedad periodontal grave. La incisión se realizará 5mm apical a la línea mucogingival, por lo que previene la recesión gingival y la pérdida de hueso crestal. Presenta un abundante sangrado, dehiscencias debido a la naturaleza friable de la mucosa alveolar, edema y cicatriz postoperatoria fuera de la zona estética.
CASO CLÍNICO:
Paciente de 54 años de edad, que acude al Máster de Implantología Oral de la Universitat Internacional de Catalunya. El motivo de consulta es “ponerme un implante en el diente que me falta”.
No presenta ningún antecedente familiar ni médico de interés, como antecedentes odontológicos, presenta una enfermedad periodontal moderada contralada por el Máster de Periodoncia y un traumatismo con su consiguiente pérdida del incisivo lateral superior derecho hace 6 meses.
Realizamos una exploración intraoral y extraoral del paciente, durante la cual se detecta la falta de soporte óseo a nivel del diente 12 (Figuras 1-3). Con el paciente en máxima sonrisa, observamos la exposición de encía, lo cual aumenta la dificultad del caso. (Figura 4). Finalmente, solicitamos pruebas diagnósticas complementarias (radiografía periapical de la zona afectada, ortopantomografía y Tomografía Computerizada (T.C.)
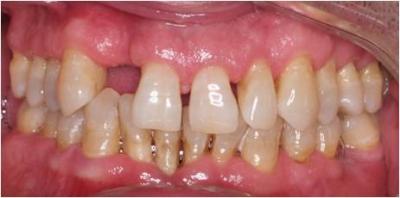
Figura 1. Fotografía intraoral en máxima intercuspidación.
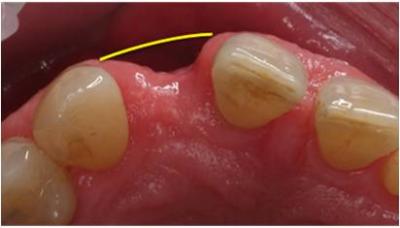
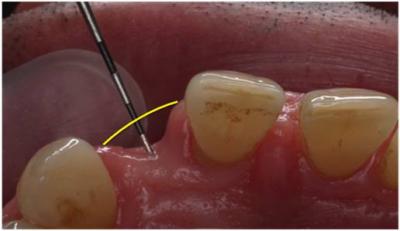
Figuras 2 y 3. Fotografía intraoral oclusal del defecto óseo. Apreciamos un defecto horizontal de 4,5mm, siendo de 6mm al sondar a cresta ósea.
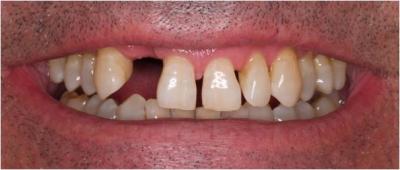
Figura 4. Fotografía en máxima sonrisa.
Una vez realizada la T.C. observamos en esta localización un defecto óseo en sentido horizontal de 6mm debido al colapso de la tabla vestibular, (Figura 5) por lo que decidimos realizar un injerto de mentón para aumentar el reborde alveolar y poder colocar así el implante en su posición ideal.
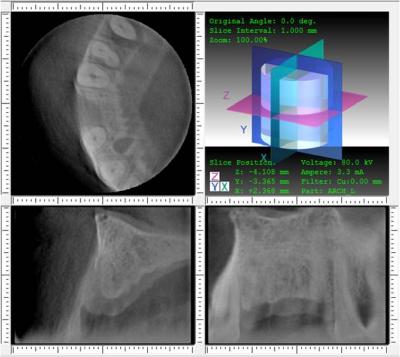
Figura 5. TRI-X de la zona afectada, donde se puede apreciar el defecto óseo horizontal.
En primer lugar anestesiamos la zona receptora mediante la técnica de anestesia infiltrativa en fondo de vestíbulo y en paladar. Realizamos una incisión a espesor total de distal del 11 a mesial del 13 extendiéndonos mediante una incisión intrasulcar hacia los dientes adyacentes, realizando dos descargas verticales oblicuas y levantamos un colgajo mucoperióstico, para poder medir así las dimensiones del defecto.
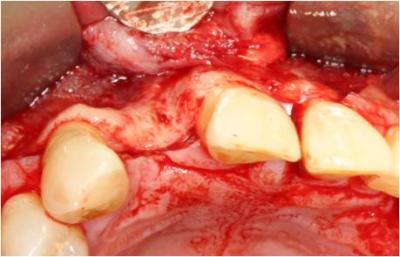
Figura 6. Zona receptora. Se aprecia el defecto horizontal.
A continuación vamos a la zona donante, la sínfisis mandibular. Anestesiamos ambos nervios mentonianos mediante la técnica de anestesia infiltrativa, proporcionando así una anestesia de la región antero-inferior. Al presentar el paciente enfermedad periodontal y una altura de encía queratinizada inferior a 3mm decidimos realizar una incisión mucogingival 5mm por debajo de la línea mucogingival. Posteriormente, procedemos a la obtención del injerto mediante el bisturí piezoeléctrico ayudándonos de la fresa de Lindeman para las zonas con mayor grosor de cortical. Una vez asegurados de haber perforado la cortical hasta llegar al hueso trabecular, nos ayudamos de los cinceles para obtener el injerto. (Figuras 7-9)
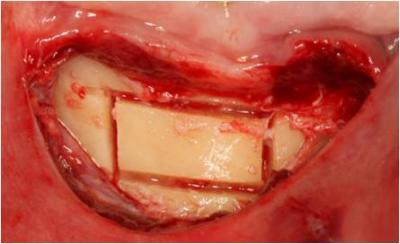
Figura 7. Diseño del injerto mediante el bisturí piezoeléctrico.
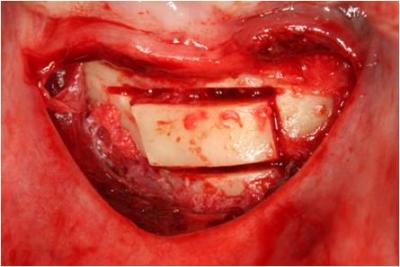
Figura 8. Tras el uso de los cinceles observamos que el injerto ya se puede extraer.
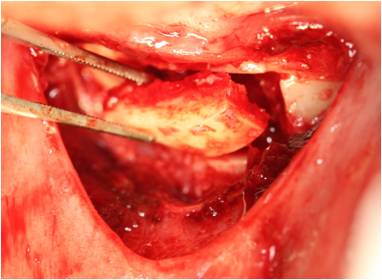
Figura 9. Obtención del injerto.
Una vez obtenido el injerto, procedemos a suturar la zona donante por planos. En primer lugar suturamos el plano muscular mediante puntos simples con sutura reabsorbible y posteriormente suturamos la mucosa alveolar mediante monofilamento 4/0. (Figura 10)
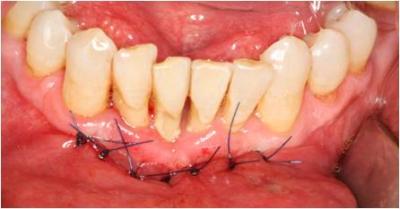
Figura 10. Sutura de la zona donante.
Posteriormente, fijamos el injerto óseo a la zona receptora mediante dos tornillos de osteosíntesis. Pulimos mediante un bola de diamante los bordes del injerto para eliminar zonas punzantes, colocamos xenoinjerto (Bio-Oss®) alrededor del injerto y colocamos una membrana de colágeno reabsorbible (Bio-Gide) encima del injerto para evitar la invasión del tejido conectivo. (Figuras 11-14)
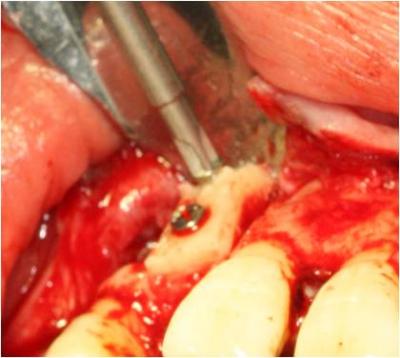
Figura 11. Fijación del injerto mediante tornillos dos tornillos de osteosíntesis.
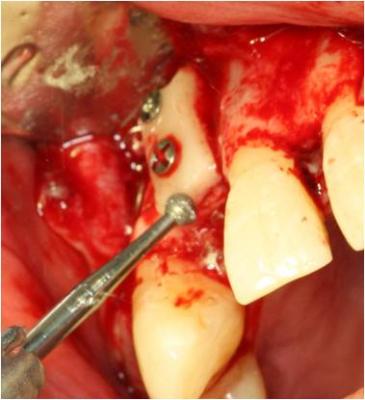
Figura 12. Pulido de los bordes del injerto para eliminar zonas punzantes.
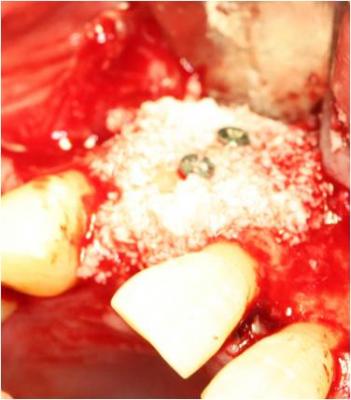
Figura 13. Colocación de xenoinjerto alrededor del injerto.
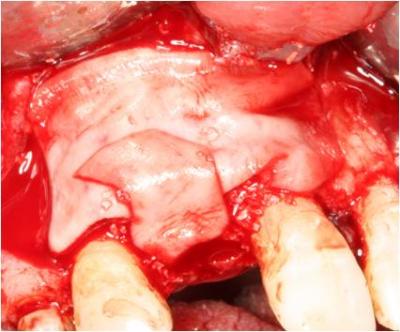
Figura 14. Cubrimiento del injerto mediante una membrana de colágeno reabsorbible.
Finalmente, realizamos descargas en el periostio para permitir así un cierre sin tensiones y suturamos mediante puntos simples con sutura monofilamento 4/0. (Figura 15)
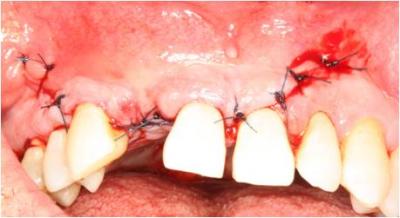
Figura 15. Sutura de la zona receptora.
A la semana observamos una correcta cicatrización tanto de la zona donante como de la zona receptora. Procedemos a retirar la sutura.
Pasados 4 meses, realizamos una exploración intraoral (Figuras 16 y 17) y derivamos al paciente para que se realice una nueva T.C. donde observamos la perfecta integración del injerto. (Figuras 18 y 19)
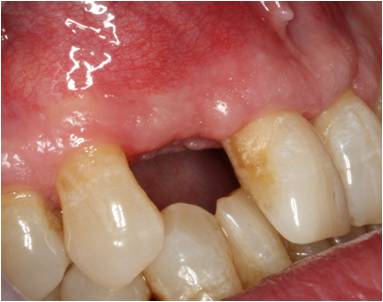
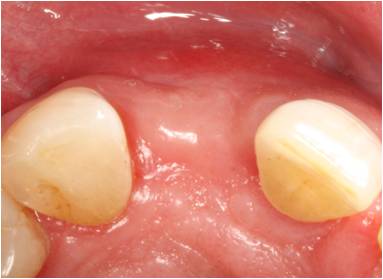
Figuras 16 y 17. Fotografías intraorales cuatro meses post-operatorio.
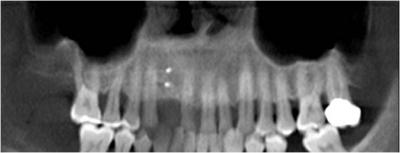
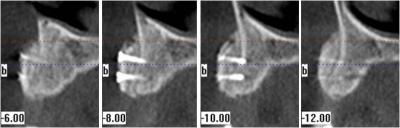
Figuras 18 y 19. Tomografía Computarizada 4 meses tras el injerto.
Dos semanas después procedemos a colocar el implante en su posición ideal. Anestesiamos mediante anestesia infiltrativa en fondo de vestíbulo y en paladar. En primer lugar retiramos los tornillos de osteosíntesis vía transmucosa ya que interfieren en el fresado del implante. (Figuras 20 y 21) Realizamos una incisión a espesor total ligeremanete hacia palatino de distal del 11 a mesial del 13 extendiéndonos mediante una incisión intrasulcular hacia los dientes adyacentes y levantamos un pequeño colgajo para comprobar clínicamente la integración del injerto. (Figura 22) Procedemos al fresado del implante según el protocolo de la casa comercial, colocamos el implante a un torque de 35Ncm y colocamos un tapón cierre. Suturamos mediante puntos simples.
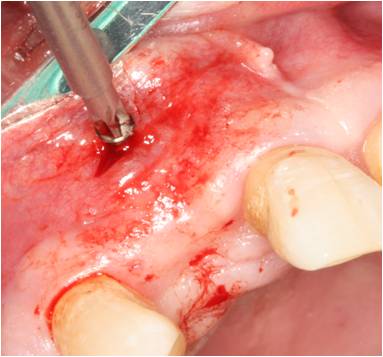
Figura 20. Se puede observar cómo se retira el tornillo vía transmucosa.
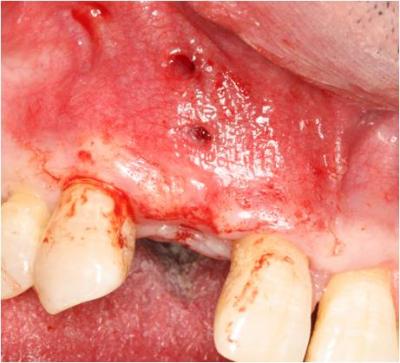
Figura 21. Aspecto clínico tras haber retirado los dos tornillos de osteosíntesis.
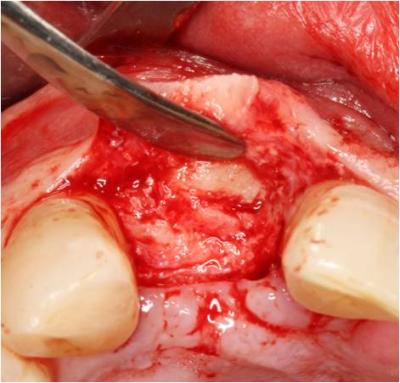
Figura 22. Incisión crestal a espesor total y levantamiento de colgajo mucoperióstico. Se aprecia la integración del injerto a la zona recptora.
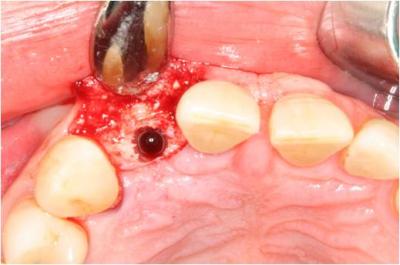
Figura 23. Alveolo tras el fresado
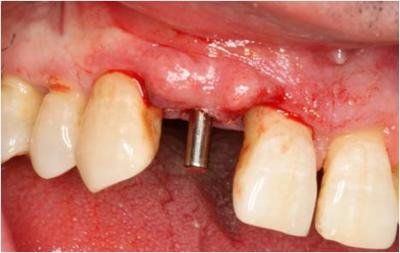
Figura 24. Vista frontal con el pin de paralelización donde se aprecia la correcta orientación mesio-distal del implante.
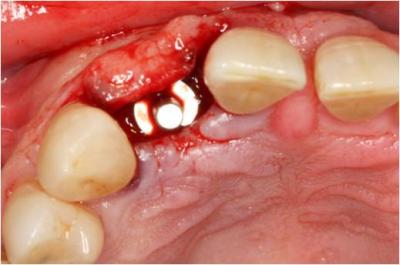
Figura 25. Vista oclusal con el de paralelización donde se aprecia la correcta orientación vestíbulo-lingual del implante.
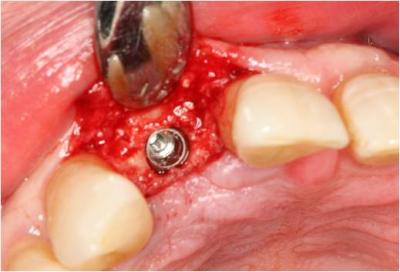
Figura 26. Vista oclusal tras la colocación del implante.
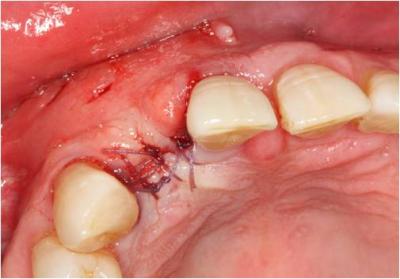
Figura 27. Sutura con puntos simples.
REFERENCIAS:
1. Hernández-Alfaro F, Arranz C, Biosca MJ, García E, Giméno J, Martí C. Injertos Óseos en Implantología. Técnicas y Aplicaciones Clínicas. 2006 Edit. Quintessence. Pág. 1-84.
2. Sethi A, Kaus T. Ridge augmentation using mandibular block bone grafts: preliminary results of an ongoing prospective study. Int J Oral Maxillofac implants 2001; 16:378-388.
3. Baladrón J, Colmenero C, Elizondo J, González Lagunas J, Hernández Alfaro F, Monje F, Santos J, Valdés A, Valiente F. Cirugía avanzada en implantes. Ergon 2000.
4. Schwartz - Montazem A, Valauri D, St Hilaire H, Buchbinder D. The mandibular symphysis as a donor site en maxillfacial bone grafting: a quantitative anatomic study . J Oral maxillofac Surg 2000; 58: 1368-1371.
5. Montazem A, Valauri D, St Hilaire H, Buchbinder D. The mandibular symphysis as a donor site en maxillfacial bone grafting: a quantitative anatomic study . J Oral maxillofac Surg 2000; 58: 1368-1371.
6. Misch C, Comparison of intraoral donor sites for onlay grafting prior to implant placement. Int J Oral Maxillofac Implants 1997; 12: 767-776.
7. Garg AK, Morales MJ, Navarro I, Duarte F. Autogenous mandibular bone grafts in the treatment of the resorbed maxillary anterior alveolar ridge: Rationale and approach. Implant Dent 1998;7:169-176.
8. Gapski R, Wang H, Misch C. Management of incision design in symphysis graft procedures: a review of the literature. Journal of Oral Implantology. 2001; 25, 3:134-142.
9. Schuler R, Verardi S, Ham B. A new incision design for mandibular symphisis bone-grafting procedures. J Periodontol. 2005: 76:845-849.