INTRODUCCION
El esmalte forma una cubierta protectora de grosor variable sobre la superficie completa de la corona, cubriendo a modo de casquete a la dentina (Figura 1) (1)
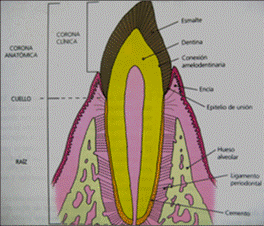
Figura 1. Estructuras dentales
El esmalte es la sustancia más dura de todo el organismo. El 90% de su peso es mineral en forma de grandes cristales de hidroxiapatita. La matriz orgánica no llega a suponer más del 1% de su masa. Visto al microscopio electrónico el esmalte está formado de finos primas de esmalte que se sustentan de pie sobre la dentina con una marcada inclinación hacia la superficie oclusal o incisal (Figura 2) (2).
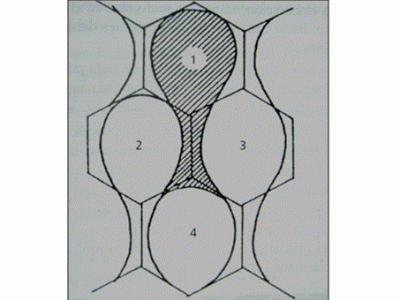
Figura 2. Corte transversal de los prismas al Microscopio Electrónico
formado por cuatro ameloblastos.
Los prismas están formados por 2 regiones:
1. Cabeza o cuerpo
2. Cola
Los prismas son estructuras que se encuentran estrechamente asociadas unas con otras. Este sistema de engranaje confiere mayor resistencia al esmalte, pues la cabeza soporta los choques de las fuerzas masticatorias y las colas las distribuyen y disipan. Presentan tres patrones morfo-estructurales distintos cuando se utiliza la técnica del grabado ácido:
1. Patrón tipo I: El centro del prisma aparece erosionado permaneciendo insoluble a la periferia.
2. Patrón tipo II: La periferia de los prismas aparece erosionada y permanece insoluble a la zona central.
3. Patrón tipo III: Se produce una erosión generalizada y se configuran imágenes que vagamente recuerdan la morfología prismática en escamas de pescado o en ojo de cerradura (3).
Los prismas están compuestos por un conjunto de cristales de hidroxiapatita, estos cristales presentan una orientación muy definida en el interior de los mismos. Los prismas se dirigen desde la superficie de la dentina hacia la superficie externa del diente, se organizan y disponen en hileras o planos circunferenciales alrededor del eje mayor del diente (Figura 3) (4).
Figura 3. Disposición de los prismas del esmalte.
AMELOGENESIS
La amelogénesis es el proceso de formación del esmalte que comprende:
1. La elaboración de una matriz orgánica extra celular
2. La mineralización casi inmediata de la misma
Los ameloblastos se diferencian a partir del epitelio interno del órgano de esmalte y alcanzan un alto grado de especialización. Estructural y ultra estructuralmente el ameloblasto constituye la unidad funcional dado que es la única célula responsable de la secreción de la matriz orgánica del esmalte. El ciclo vital de los ameloblastos se caracteriza por presentar cambios estructurales cito químicos y ultra estructurales que dependen del estado funcional que poseen las células en relación con los procesos de formación o maduración del esmalte. Las etapas son las siguientes (Figura 4):
1. Etapa morfogénica (pre ameloblasto)
2. Etapa de organización o diferenciación (ameloblasto joven)
3. Etapa formativa o de secreción (ameloblasto activo, secretor o maduro)
4. Etapa de maduración: en esta etapa los ameloblastos reducen ligeramente su tamaño, aumentan su diámetro transversal.
5. Etapa de protección: cuando el esmalte depositado se ha mineralizado en su totalidad.
6. Etapa desmolítica: el epitelio reducido del esmalte prolifera e induce la atrofia del tejido conectivo que lo separa del epitelio bucal. Si se produce una degeneración prematura del epitelio reducido puede no haber erupción (3).
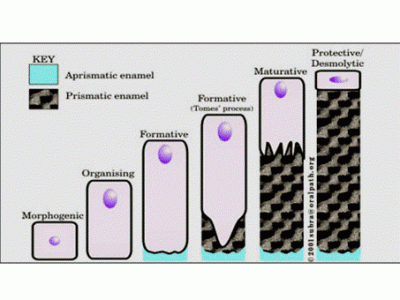
Figura 4. Ciclo de los ameloblastos
ANOMALÍAS DE LA ESTRUCTURA DEL ESMALTE
La formación del esmalte ocurre en dos fases: elaboración de la matriz del esmalte y su mineralización. La perturbación del esmalte puede ser el resultado de una alteración en la formación de la matriz, lo que origina una cantidad insuficiente de ésta para que pueda ser mineralizada con normalidad. Al contrario, podría ocurrir que se formará cantidad suficiente de matriz, pero que no se calcifique bien. Por último, otra posibilidad más sería que la matriz se formará en cantidad normal y se mineralizará bien, pero que en las fases finales de la calcificación, está se encuentre alterada debido a la acción de noxas que eliminaron el calcio de la estructura de la hidroxiapatita (4).
Teniendo en cuenta lo anteriormente explicado, se puede decir que, los defectos estructurales de los dientes ocurren por la alteración durante la diferenciación histológica, aposición y mineralización en el desarrollo dentario (5).
DEFECTOS DE LA AMELOGÉNESIS O AMELOGÉNESIS IMPERFECTA
Las alteraciones que afectan a la formación del esmalte pueden ser de origen genético o de origen medioambiental dado que el ameloblasto es una célula muy sensible a los cambios de su entorno de manera que un gran número de factores sistemáticos o locales pueden afectarlos (6). La alteración puede ser localizada afectando a muchas piezas dentarias o incluso a toda la dentición.
Las dos alteraciones más características son la hipoplasia y la hipocalcificación, la primera, es el resultado de una amelogénesis defectuosa, como consecuencia de la alteración del depósito de matriz orgánica y que se manifiesta por la formación de fositas, surcos o por la ausencia parcial o total de matriz adamantina (7).
La segunda, surge por una deficiencia en el mecanismo de mineralización y su expresión clínica fundamental consiste en la presencia de manchas opacas en la superficie del esmalte (8,9).
En relación con las alteraciones genéticas que conducen a la amelogénesis imperfecta se acepta que esta denominación debe quedar restringida a defectos congénitos que afecten solo la formación del esmalte y no aquellas alteraciones en la formación del esmalte que acompañan otros defectos metabólicos y morfológicos presentes en otros sistemas corporales (amelogénesis sindrómica) (7).
Los defectos de estructura del esmalte pueden suceder como parte de un síndrome generalizado o como un defecto hereditario que afecta al esmalte, en que la amelogénesis imperfecta representa un clásico o también a una influencia ambiental (6).
La hipomineralización del esmalte ha sido descrita como la pérdida parcial de minerales de los cristales del esmalte en la etapa de maduración de la amelogénesis (10,11).
Las fallas por desórdenes hereditarios (mutaciones) afectan al gen de la amelogenina y son los causantes de la amelogénesis imperfecta. En estos desórdenes, el papel de la proteína amelogenina en la formación del cristal de esmalte está alterado, tanto en dentición temporal como permanente, lo que provoca anormalidades en la cantidad y/o calidad del esmalte, generalmente en ausencia de otros efectos generalizados o sistémicos (12,13).
A pesar de que existen pocos datos de la prevalencia de la amelogénesis imperfecta, la proporción es entre 1:14.000 y 1,4: 1.000. Hace 30 años se relacionó a un síndrome extraño la asociación de la amelogénesis imperfecta con nefrocalcinosis, presentándose en un pequeño número de familias (13).
El modo de transmisión de la amelogénesis imperfecta ligada a X (4q11-q21), hace que siempre que existe un paciente afectado con AI, la apariencia clínica de la enfermedad es generalizada a todos los dientes y en el 100% de los casos hay alguien más en la familia que se encuentra afectado (12,14,15).
La apariencia clínica es de un esmalte delgado, liso, café, aunque algunos dientes tienen esmalte grueso y moteado en determinadas áreas (14).
Maciel S. y cols concluyeron una alta prevalencia de alteraciones en esmalte en los incisivos centrales permanentes de los pacientes con labio y paladar hendido, representando un potencial problema estético como también un factor adicional de riesgo cariogénico (16).
En el presente caso, se describe la ausencia parcial del esmalte, hipomineralización del esmalte en un incisivo lateral permanente (1.2), diagnosticada clínicamente en un paciente de doce años de edad con antecedentes de traumatismo en la región de la pre-maxila.
CASO CLÍNICO
Paciente de doce años de edad, sexo femenino, que asiste a la Universidad Internacional de Catalunya, al área de Odontopediatría, desde los tres años y cuyo motivo de consulta inicial fue un traumatismo en la región antero-superior.
Los padres de la paciente refieren haber observado cambio de coloración del diente temporal (5.2) y de su sucesor permanente (1.2), hacia tonos amarillos.
El tratamiento inicial fue un control radiográfico y preventivo del 1.2 con aplicaciones tópicas de gel de flúor (Duraphat®) una vez a la semana durante un período de tres semanas, con el fin de remineralizar el esmalte.
Posteriormente se procede a realizar pruebas de vitalidad pulpar al diente afectado (1.2) por el traumatismo, el cual responde positivamente a los estímulos de frío y calor.
Se decide referir al paciente al máster de Estética, con el fin de proporcionarle un tratamiento estético, debido a que posteriormente será referido al máster de Ortodoncia por presentar desviación de la línea media de 2 mm hacia la derecha y una Clase III dentaria bilateral.
El procedimiento llevado a cabo fue el siguiente:
1. Anestesia local infiltrativa: Articaína al 4% con adrenalina 1:100,000.
2. Aislamiento absoluto del campo operatorio con dique de goma (Figura 5)
Figura 5. Aislamiento absoluto
3. Arenado de la superficie vestibular del 1.2 con óxido de aluminio (Figura 6)
Figura 6. Arenado
4. Rieleras con fresa diamantada redonda en la superficie vestibular del 1.2 (Figura 7)
Figura 7. Fresa de diamante redonda
5. Grabado con ácido ortofosfórico al 37% del 1.2 (Figura 8)
Figura 8. Grabado ácido
6. Colocación del opacador blanco Remael (Creative Color®) del 1.2 (Figura 9)
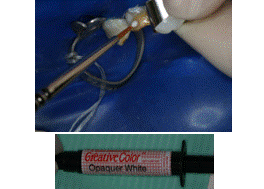
Figura 9. Opacador blanco
7. Aplicación del Glass connector (Micerium®) para dar mayor luminosidad del 1.2 (Figura 10)
Figura 10. Glass Connector
8. Colocación del opacador A1-B1-LO Remael (Creative Color®) del 1.2 (Figura 11)
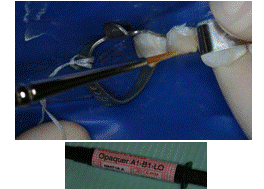
Figura 11. Opacador A1-B1-LO
9. Compactación del composite estético (GE3) del 1.2 (Figura 12)
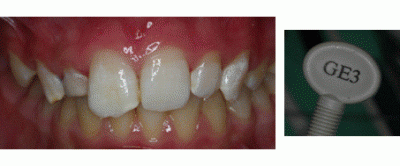
Figura 12. Composite estético
10. Prueba de oclusión con papel de articular del 1.2 (Figura 13)
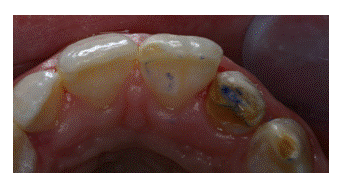
Figura 13. Prueba de oclusión
11. Acabado y pulido de la restauración (Figura 14)
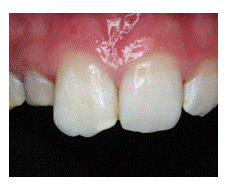
Figura 14. Acabado y pulido
DISCUSIÓN
Cuando el presente caso se presentó, se decidió interrogar a los padres acerca del traumatismo. Se hizo un análisis minucioso de la caída para establecer si el área del diente afectado permanente había sido lesionada como consecuencia de dicho traumatismo en el diente temporal, destacándose las siguientes preguntas: cómo, cuándo y dónde tuvo lugar el traumatismo, observándose clínicamente afectada la formación del esmalte del diente 1.2 y borde incisal del 1.3. Esto parece tener que ver con los procesos inductivos ameloblasto-odontoblasto (6). Cuando hay una falla en el desarrollo de los ameloblastos maduros, el proceso inductivo para que los odontoblastos segreguen la dentina de manera adecuada, se ve interrumpido.
Según varios autores la presencia de amelogénesis imperfecta en un diente temporal se manifiesta nuevamente en su sucesor permanente (17).
La terapia de remineralización, debe de comenzar tan pronto como sea detectada esta alteración con gel de flúor (Duraphat®) y realizar en casa el cepillado con una pasta desensibilizante (18).
Este defecto del esmalte, se caracterizan por una progresión muy rápida de caries y dificultad para experimentar una correcta anestesia (18-20).
La elección del material adecuado en estos casos depende de la extensión y de la calidad del esmalte afectado, de la presencia o ausencia de sensibilidad y de la edad del paciente.
CONCLUSIÓNES
La expresión de la amelogénesis imperfecta puede variar de un individuo a otro, inclusive en el mismo paciente se presentan diferentes tipos de extensiones en las opacidades, pudiendo afectar a uno o varios dientes.
Conociéndose que, el esmalte hipomineralizado se puede fracturar con facilidad, por un lado, existe un gran riesgo de caries y por otro, también puede ocurrir, que inmediatamente después de la erupción, las fuerzas masticatorias destruyan aún más este esmalte. Por todo ello, es primordial el tratamiento de dichos dientes.
En este caso podemos resaltar la necesidad de un trabajo multidisciplinario a raíz de un traumatismo en donde fue necesaria la intervención del área de Odontopediatría, Estética y de Ortodoncia, con el fin de proporcionarle al paciente la estética que demandaba.
Actualmente, la paciente está siendo atendida en el máster de Ortodoncia de la Facultad de Odontología de la Universidad Internacional de Catalunya.
BIBLIOGRAFÍA
1. Bhaskars S. Esmalte. En: Bhaskars S. Histología y embriología bucal. 11ª ed. Prado, 1993. p. 49-105.
2. Fawcett D. Los dientes. En: Fawcett D. Histología. 12ª ed. Mc Graw-Hill, 1997. p. 636-9.
3. Gómez M, Campos A. Esmalte. En: Gómez M, Campos A. Histología y embriología bucodental. Médica Panamericana, 1999. p. 229-65.
4. García C, Pérez L. Anomalías de la dentición: Estructura y color. En: Barbería E, Catalá M, García C, Mendoza A. Odontopediatría. 2º ed. Masson. p. 85-113.
5. Dummett C. Anomalías de la dentición en desarrollo. En: Pinkham J, Casamassimo P, Fields H, McTigue D, Nowak A. Odontología Pediátrica. 2ª ed. Interamericana, 1994. p. 59-70.
6. Ferreira L, Paiva E, Ríos H, Boj J, Espasa E, Planells P. Hipomineralización incisivo molar: su importancia en Odontopediatría. Odon Pediatr 2005; 13 (2): 54-9.
7. Sapp J, Eversole L, Wysolki G. Alteración del desarrollo de la región oral. En: Sapp J, Eversole L, Wysolki G. Patología Oral y Maxilofacial. 2ª ed. Elserier, 2005. p. 17-20.
8. Sundell S, Valentin J: Hereditary aspects and classification of hereditary amelogénesis imperfect. Comm Dent Oral Epidemiol 1986; 14(21): 568-72.
9. Witkop C, Sauk J. Heritable defects of enamel. En: Stewart R, Prescott G. Oral facial genetics. Mosby, 1976. p. 35-42.
10. Barbakow F,Imfeld T,Lutz F. Enamel remineralization: how to explain it to patients. Quintessence Int 1991; 22:341-7.
11. Jälevik B,Norén JG. Enamel hypomineralization of permanent first molars: a morphological study and survey of possible aetiological factors. Int J Pediatr Dent 2000; 10(4): 278–89.
12. Restrepo C. Ausencia complete de esmalte con caries detenida de un premolar: Reporte de un caso. CES Odon 2007; 20 (1): 47-50.
13. Hunter L, Addy L, Knox J, Drage N. Is amelogenesis imperfect an indication for renal examination?. Int J Paediatr Dent 2007; 17:62-5.
14. Hu J, Yamakoshi Y. Enamelin and autosomal-dominant Amelogenesis Imperfecta. Oral Biol Med 2003; 14(6): 387-98.
15. Paine M, Wang H, Luo W, Krebsbach P, Snead M. Atransgenic animal model resembling amelogenesis imperfect related to ameloblastin overexpression. J Biol Che 2003; 278(21): 19447-52.
16. Maciel S, Costa B, Gomide M. Difference in the prevalence of enamel alterations affecting central incisors of children with complete unilateral cleft lip and palate. Cleft Palate CranioFac 2005; 42(4): 392-5.
17. Congleton J, Burkes E, Hill C. Amelogenesis imperfect with taurodontism. Oral Surg 1979; 48(6): 540-4.
18. Jälevik B, Möller M. Evaluation of spontaneous space closure and development of permanent dentition after of hypomineralized permanent first molars. Int J Paediatr Dent. 2007; 17: 328-35.
19. William V, Messer L, Burrow M. Molar Incisor Hypomineralisation: Review and Recommendations for Clinical Management. Pediatr Dent 2006; 28 (3): 224-32.
20. Kotsanos N, Kaklamanos E, Arapostathis K. Treatment management of first permanent molars in children with Molar-Incisor Hypomineralisation. Eur J Paediatr Dent 2005; 4: 179-84.
21. Suda N, Kitahara Y, Ohyama K. A case of amelogénesis imperfecta, cleft lip and palate and polycystic kidney disease. Orthod Craniofacial Res 2006; 9: 52-6.
22. Gibson C y cols. Amelogenin-deficient mice display an amelogénesis imperfect phenotype. J Biol Chem 2001; 276(34): 31871-5.
23. Osawa M y cols. Rat wct mutation induces a hypo-mineralization form of amelogénesis imperfect and cyst formation in molar teeth. Cell Tissue Res 2007;330: 97-109.
24. Masuyama T y cols. A novel autosomal-recessive mutation, whitish chalk-like teeth, resembling amelogénesis imperfect, maps to rat chromosome 14 corresponding to human 4q21. Eur J Oral Sci 2005; 113: 451-6.
25. Osawa M y cols. Rat wct mutation prevents differentiation of maduration-stage ameloblasts resulting in hypo-mineralization in incisor teeth. Histochem Cell Biol 2007; 128: 183-93.