| PERIODONCIA:Alargamiento de corona en un paciente con diabetes mellitus tipo II. |
|
|
Oribe D, Vicario M, Vives T, Santos A. Alargamiento de corona en un paciente con diabetes mellitus tipo II. Revista Odontológica de Especialidades. 2008: 11/93Se presenta un caso clínico de un paciente de 40 años de edad que presenta diabetes mellitus tipo II al que se le realiza un tratamiento de alargamiento de corona del diente 2.3. Posteriormente se le deberá realizar un retratamiento de conductos y reconstrucción coronaria con composite.
Alargamiento de corona en un paciente con diabetes mellitus tipo II.Oribe D*Vicario M** Vives T*** Santos A***. * Alumno del Máster de Periodoncia ** Co-directora del Máster de Periodoncia *** Profesora del Máster de Periodoncia **** Jefe del Área de Periodoncia Universitat Internacional de Catalunya, Barcelona, España RESUMENEn este artículo se presenta un caso clínico de un paciente de 40 años de edad que presenta diabetes mellitus tipo II al que se le realiza un tratamiento de alargamiento de corona del diente 2.3. Posteriormente se le deberá realizar un retratamiento de conductos y reconstrucción coronaria con composite. INTRODUCCIÓNEl alargamiento de corona es una técnica quirúrgica que tiene como objetivo exponer estructura dentaria ante situaciones muy diversas (1). Las indicaciones de la técnica se pueden clasificar en 2 grupos: uno debido a mutilación dentaria por fractura, caries, atricción y perforación radicular, y otro debido a alteraciones de la erupción dentaria, ya sea por supraerupción por falta de antagonista, o por la erupción pasiva alterada.
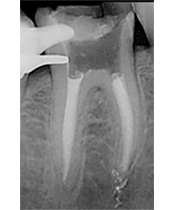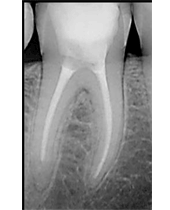
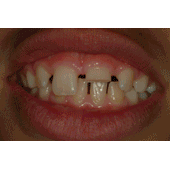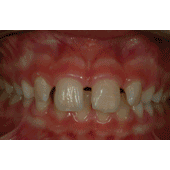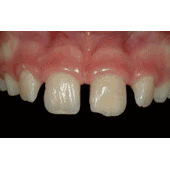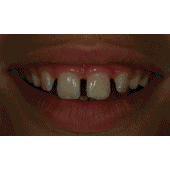
La finalidad de esta técnica es conservar el espacio biológico, que es el espacio que ocupan las fibras colágenas supraalveolares y la adherencia epitelial. Gargiulo y cols (2) y Vacek y cols (3) estudiaron estas medidas sobre necropsias humanas, obteniendo como resultado que la medida variaba ligeramente según la edad y la presencia o no de patología. Se podrían resumir los resultados diciendo que tanto el surco como el epitelio y el conectivo miden 1 mm como valor promedio, aunque se debe valorar cada caso individualmente. La técnica quirúrgica de alargamiento de corona suele requerir casi siempre la remodelación ósea y la sutura de los colgajos en una posición más apical (1). Es decir, que desplazamos apicalmente el complejo de la unión dentogingival, y según Lanning y cols (4) la anchura biológica de los sitios tratados se restablece en su dimensión vertical original a los 6 meses. Lo que el clínico tiene que tener claro es que para conseguir exponer superficie dentaria, en la mayoría de los casos no suele ser suficiente realizar una gingivectomía, ya que la posición del margen gingival viene determinada por la distancia a la cresta ósea y por la longitud del espacio biológico, y si no producimos cambios en la altura ósea el tejido blando acaba por situarse en la posición original. El diseño de las incisiones por lo tanto no siempre va a suponer un sacrificio de tejido blando, en numerosas ocasiones haremos incisiones intrasulculares conservando todo el ancho de la encía queratinizada para después desplazar el colgajo en una posición más apical. Esto no ocurre en la zona palatina, donde todo el tejido es queratinizado y no podemos desplazar los colgajos. En esta zona las incisiones suelen requerir un diseño submarginal a una distancia del margen que varía según la distancia del margen a la cresta ósea y según el tipo de restauración que vayamos a realizar. Es importante el mantenimiento de los resultados obtenidos con la cirugía a lo largo del tiempo, ya que si se produce una recesión del margen gingival podemos tener problemas estéticos o de sensibilidad, y si hay un crecimiento coronal de la encía podemos tener problemas con la restauración y producir inflamación crónica e incluso crear bolsas periodontales. Brägger y cols (5) encontraron que a los 6 meses de la cirugía un 12% de los dientes tratados sufrían recesión gingival. En cambio, Deas y cols (6) en un seguimiento de 6 meses y Pontoriero y cols (7) en un seguimiento de 1 año encontraron que la migración coronal del margen gingival era un problema frecuente, y que dependía según los autores del primer estudio de la posición del colgajo respecto a la cresta alveolar en el momento de la sutura. Según los segundos autores este desplazamiento se veía aumentado en los pacientes con un periodonto grueso. Por tanto, debemos ser cuidadosos en la cirugía y tener en cuenta todas estas variables a la hora de diseñar los colgajos y las suturas. La diabetes mellitus es un grupo heterogéneo de trastornos endocrinos que afectan el metabolismo de los carbohidratos, proteínas y lípidos. Puede ser de tipo I o insulino-dependiente, o tipo II, que es la no insulino-dependiente. La característica principal de la diabetes es una elevación de los niveles de glucosa en sangre debido a una disfunción de las células pancreáticas productoras de insulina o a un aumento de la resistencia a la insulina en el hígado y músculo (8). Las complicaciones clásicas de la diabetes son retinopatía, nefropatía, neuropatía, trastorno macrovascular y alteraciones en la cicatrización (9). Los estudios epidemiológicos en adultos con periodontitis han encontrado un aumento de la extensión y severidad de la enfermedad periodontal en los pacientes con diabetes no insulino-dependiente (10). Autores como Grossi y cols (11) encontraron que la única enfermedad estudiada que tenía relación con la pérdida de inserción era la diabetes mellitus, con un odds ratio de 2,32. La diabetes mellitus es una enfermedad relacionada con la enfermedad periodontal, tanto que ha llegado a considerarse a la periodontitis como la sexta complicación de la diabetes (12). El mecanismo por el cual la diabetes afecta a la progresión de la enfermedad periodontal ha sido muy estudiado en la literatura y básicamente se basa en una alteración del sistema inmunitario con disfunción de los neutrófilos y una reacción exagerada de los monocitos y macrófagos que nos deja un paciente con una mayor susceptibilidad a la periodontitis (8). Además, los altos niveles de glucosa mantenidos en el tiempo acaban dando lugar a la aparición de los productos finales de la glicosilación (PFG) (13). Se han observado mayores niveles de PFGs periodontales en pacientes con diabetes que sin diabetes (14). Estos PFGs activan receptores que se encuentran en las células del periodonto produciéndose un aumento de citoquinas proinflamatorias como IL-1beta factor de necrosis tumoral alfa y prostaglandina E2. Estas citoquinas proinflamatorias contribuyen en la patogénesis de la EP y probablemente juegan un rol muy importante en pacientes diabéticos, especialmente en los que tienen mal control de la glicemia (15). Por su parte, la periodontitis puede perpetuar o inducir ciertas condiciones sistémicas, y en el caso de la diabetes, el tratamiento periodontal podría mejorar según O´Connell y cols (16) el control glicémico y disminuir los marcadores inflamatorios. De todas formas los mismos autores afirman que serían necesarios más estudios controlados para verificar estos datos, ya que en su estudio existía el sesgo de la dieta. Es decir, los estudios parecen indicar que hay una relación bidireccional entre la diabetes y la periodontitis. En concreto, dos de los problemas de tratar pacientes diabéticos quirúrgicamente son la susceptibilidad a infecciones debido a las alteraciones del sistema inmune que ya hemos mencionado, y la mala cicatrización que muestran estos pacientes. Los mecanismos por los que este proceso de cicatrización se encuentra alterado son desconocidos, pero parece que tiene que ver con la disminución de la síntesis de colágeno y con el aumento de las colagenasas (17). Además, la glicosilación del colágeno existente en los márgenes de la herida hace que disminuya la solubilidad y se retrase el remodelado de los tejidos. Lo que resulta evidente es la peor respuesta al tratamiento periodontal de los pacientes diabéticos no controlados. Pacientes con peor control de la glicemia pueden presentar una recurrencia más rápida de profundidad de sondaje y una respuesta a largo plazo menos favorable (18). Aunque si el control de la glicemia de los pacientes diabéticos es bueno, se observa una respuesta clínica y microbiológica al raspado y alisado radicular similar a la que encontramos en pacientes no diabéticos. (19-20). En general es la respuesta a casi cualquier tratamiento quirúrgico o no quirúrgico la que está alterada en estos pacientes. Incluso la revisión de Mellado-Valero y cols (21) sobre el efecto de la diabetes en la osteointegración de los implantes habla de un mayor índice de fracasos entre los pacientes diabéticos que entre los pacientes sanos, fracasos que sobre todo se dan en el primer año de carga, lo que apunta a los problemas de microcirculación asociados a la diabetes como posibles causantes del problema. Además observan una peor curación de los tejidos blandos, lo que nos hace pensar que ante cualquier cirugía periodontal deberíamos tener en cuenta el control glicémico del paciente. Los valores normales de glucosa en sangre (17) en un test en ayunas se consideran normales cuando son menores de 126 mg/dl. Si el test se realiza habiendo ingerido el paciente algún alimento, se considera normal hasta 200mg/dl. Por otro lado, el test de la hemoglobina glicosilada mide la cantidad de glucosa irreversiblemente unida a la hemoglobina. Este valor es proporcional a los niveles de glucosa en sangre, por lo que nos da una medida del estado de la glucosa durante la vida media de los hematíes (30-90 días), considerándose normal un valor de hasta 6-6,5%. Lo que queremos mostrar en este caso clínico es la importancia de hacer una buena historia clínica de los pacientes antes de someterlos a tratamientos quirúrgicos, ya que en ocasiones los pacientes pueden pensar que están sanos pero si les realizamos las pruebas convenientes nos podemos encontrar sorpresas que es mejor prevenir. También queremos mostrar que, como demuestra la literatura, la respuesta de los pacientes diabéticos a los tratamientos quirúrgicos puede ser como la de una persona no enferma si logramos mantener unos niveles de glucemia estables en el paciente. CASO CLÍNICOPaciente varón de 40 años de edad que acude a la clínica universitaria de la Universitat Internacional de Catalunya para “arreglarse un colmillo”. A la exploración se observa una caries distal en el diente 2.3 y se decide hacer una radiografía periapical (fig 1). En la radiografía se observa que el diente lleva un tratamiento de conductos realizado con un sellado insuficiente y con una imagen radiolúcida periapical, por lo que el paciente es remitido al Máster de Endodoncia para realizar un retratamiento de conductos. Una vez allí, se procedió a la remoción de la caries y se observó que el aislamiento con dique de goma era imposible debido al alcance subgingival de la lesión. Por ello, se remitió al paciente al Máster de Periodoncia para realizarse una cirugía de alargamiento de corona. El paciente presentaba gingivitis, por lo que fue sometido a la fase I de tratamiento periodontal. Durante la toma de la historia médica clínica, el paciente comentó que su nivel de glicemia estaba casi siempre por encima de los 250 mg, por lo que se decidió retrasar la cirugía y remitir el paciente a un especialista para conseguir controlar la diabetes y alcanzar unos niveles de glucosa en sangre adecuados. El paciente acudió de nuevo a nuestro Departamento con una carta de su médico en la que se indicaba que su nivel de hemoglobina glicosilada era de 6,8, por lo que se citó de nuevo al paciente para realizarse la cirugía de alargamiento coronario. El mismo día de la cirugía se le realizó un test de glucemia para evaluar la glucosa en sangre y el resultado fue de 243 mg, por lo que se volvió a remitir al médico y de nuevo se aplazó la cirugía. Tras dos meses intentando controlar sus valores de azúcar en sangre, el paciente volvió con un control adecuado de glucosa en sangre y se procedió al acto quirúrgico. Evidentemente, antes de la cirugía el paciente se sometió a la fase I de tratamiento periodontal para eliminar inflamación gingival. En primer lugar se realizó una radiografía y unas fotografías preoperatorias (figs 2-3). En la visión por palatino se puede observar que el margen de la cavidad está situado apical al margen gingival, lo que impide el aislamiento y la correcta reconstrucción del canino. 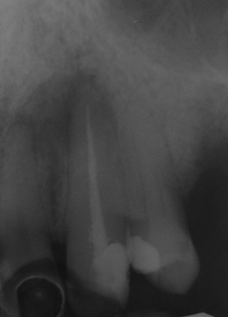 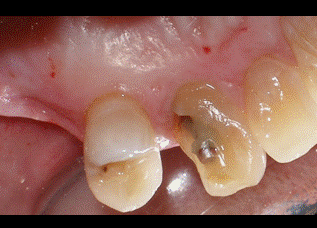 Figura 1: radiografía periapical Figura 2: vista por palatino
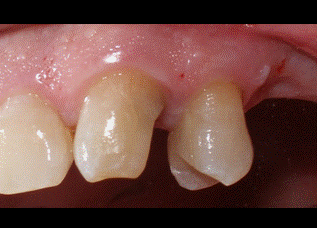 Figura 3: vista por vestibular
A pesar de que presentaba una buena banda de encía queratinizada por vestibular de los dientes, se decidió hacer unas incisiones intrasulculares por vestibular para preservar la estética de la zona. Por palatino se diseñaron las incisiones submarginales a 2 milímetros del margen gingival para eliminar tejido blando sobrante, ya que por palatino los colgajos no se pueden desplazar apicalmente. En un principio, se descartó la idea de realizar una incisión crestal de descarga por distal del premolar para evitar ampliar el campo operatorio más de lo estrictamente necesario. Tanto por vestibular como por palatino las incisiones se extendieron hasta la línea ángulo mesial del incisivo lateral (Fig 4-5). 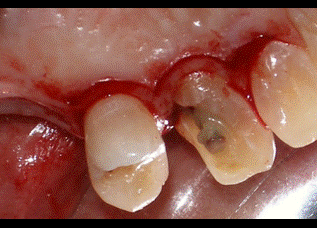 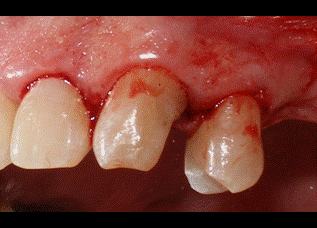 Figura 4: visión palatina de las incisiones Figura 5: visión vestibular de las incisiones A continuación se realizaron dos colgajos de espesor total por vestibular y palatino para exponer el hueso subyacente. Todo el tejido blando residual que quedaba adherido al hueso fue desbridado hasta obtener una buena visión del área quirúrgica (Fig 6). De esta forma descubrimos que la distancia del margen de la restauración al hueso en la zona distal del canino era de 3 milímetros por palatino y solamente 2 mm por vestibular. Como hemos mencionado anteriormente, necesitamos una distancia suficiente hasta el hueso para poder respetar el espacio biológico. Además el plan de tratamiento incluye una incrustación de porcelana en este canino, por lo que tendremos que eliminar hueso hasta conseguir 4 mm de distancia desde el margen de la restauración hasta el hueso. 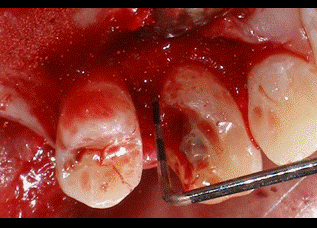 Figura 6: visión colgajo palatino Al realizar la ostectomía nos quedó una zona de hueso engrosada por palatino, por lo que decidimos hacer también osteoplastia para poder adaptar después los colgajos correctamente con la sutura. En la figura 7 podemos apreciar el área quirúrgica una vez realizada la ostectomía y la osteoplastia. Es importante no dejar una anatomía ósea negativa, dejando el hueso interproximal más coronal que el hueso medial. De esta forma creamos una anatomía ósea festoneada. 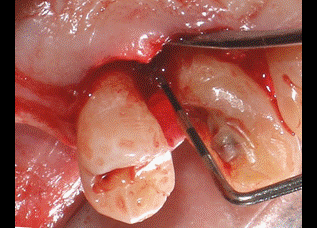 Figura 7: visión palatina ostectomía Finalmente se consiguieron los 4 mm de distancia necesarios en el área que queremos restaurar. A continuación se llevó a cabo la sutura con un punto colchonero vertical en la zona distal del canino y un punto simple en ocho entre el incisivo lateral y el canino (figs 8-9). La sutura no se hizo al periostio para evitar desplazar el colgajo apicalmente, ya que la estética se vería comprometida. En la figura 8 podemos observar que ahora todo el margen de la restauración nos queda supragingival. 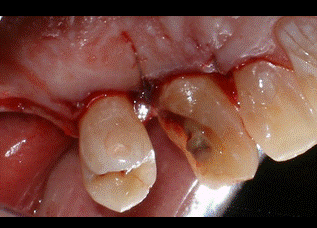 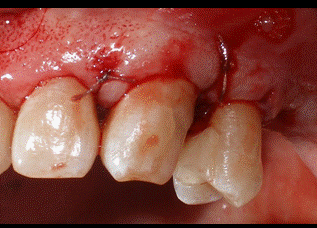 Figura 8: visión palatina sutura Figura 9: visión vestibular sutura Como cuidados postoperatorios se recomendó al paciente que evitara limpiar con el cepillo la zona operada durante una semana, pero se recetó un colutorio de clorhexidina al 0,12% para realizar enjuagues dos veces al día durante 2 semanas. Debido a la condición de diabético del paciente, se decidió administrar clamoxyl® (amoxicilina) 750 mg 3 veces al día durante 7 días. Al cabo de una semana el paciente volvió para retirar la sutura. El paciente no refirió molestias durante la semana de curación y cumplió bien con la medicación recomendada. En las figuras 10-11 podemos observar el aspecto de los tejidos a las tres semanas de la cirugía. 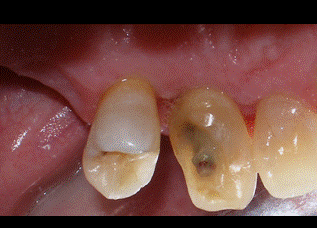 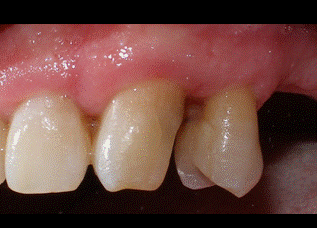 Figura 10: 3 semanas palatino Figura 11: 3 semanas vestibular
Después de esta visita a las 3 semanas de la cirugía, el paciente no acudió a ninguna visita de control hasta pasados los 5 meses. En ese momento la encía aparecía ligeramente inflamada (fig 12-13), por lo que deberíamos realizar una tartrectomía para reducir inflamación. Por lo demás, los tejidos periodontales continúan tras 5 meses en la misma posición que se dejaron en la cirugía de alargamiento de corona. Como conclusión podemos apuntar que la cirugía de alargamiento de corona en un paciente diabético es un tratamiento predecible siempre que el paciente tenga un control glicémico adecuado. 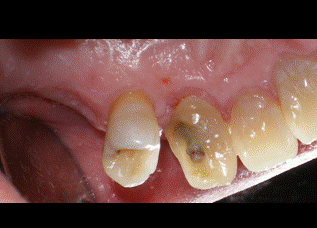 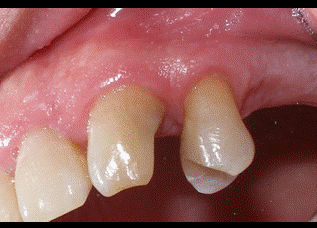 Figura 12: 5 meses palatino Figura 13: 5 meses vestibular BIBLIOGRAFÍA1) Martínez Canut P. Alargamiento de corona dentaria. I: Bases anatómicas aplicadas. Periodoncia 1996;Vol 6 (3):153-63. 2) Gargiulo AW, Wentz FM, Orban B. Dimensions and relations of the dentogingival junction in humans. J Periodontol 1961;32:261-7. 3) Vacek JS, Gher ME, Assad DA, Richardson AC, Giambarresi LI. The dimensions of the human dentogingival junction Int J Periodontics Restorative Dentistry 1994;14:155-66. 4) Lanning SK, Waldrop TC, Gunsolley JC, Maynard JG. Surgical crown lengthening: evaluation of the biological Width. J Periodontol 2003;74:468-74. 5) Brägger U, Lauchenauer D, Lang NP. Surgical lengthening of the clinical crown. J Clin Periodontol 1992;19:58-63. 6) Deas DE, Moritz AJ, McDonnell HT, Powell CA, Mealey BL. Osseous surgery for crown lengthening: a 6-month clinical study. J Periodontol 2004;75:1288-94. 7) Pontoriero R, Carnevale G. Surgical crown lengthening: a 12-month clinical wound healing study. J Periodontol 2001;72:841-8. 8) Mealey BL, Oates TW. Diabetes mellitus and periodontal diseases. J Periodontol 2006;77:1289-303. 9) Rees TD. The diabetic dental patient. Dent Clin North Am 1994;38:447-63. 10) Emrich LJ, Shlossman M, Genco RJ. Periodontal disease in non-insulin depedent diabetes mellitus. J Periodontol 1991;62:123-31. 11) Grossi SG, Zambon JJ, Ho AW, Koch G, Dunford RG, Machtei EE y cols. Assessment of risk for periodontal disease. I. Risk indicators for attachment loss. J Periodontol 1994 Mar;65(3):260-7. 12) Loe H. Periodontal disease. The sixth complication of diabetes mellitus. Diabetes Care 1993;16(1):329-34. 13) Matthews DC. The relationship between diabetes and periodontal disease. J Can Dent Assoc 2002;68(3):161-4. 14) Schmidt AM, Weidman E, Lalla E, Yan SD, Hori O, Cao R y cols. Advanced glycation endproducts (AGEs) induce oxidant stress in the gingiva: a potential mechanism underlying accelerated periodontal disease associated with diabetes. J Periodontal Res 1996 Oct;31(7):508-15. 15) Engebretson SP, Hey-Hadavi J, Ehrhardt FJ, Hsu D, Celenti RS, Grbic JT y cols. Gingival crevicular fluid levels of interleukin-1beta and glycemic control in patients with chronic periodontitis and type 2 diabetes. J Periodontol 2004 Sep;75(9):1203-8. 16) O´Connell PA, Taba M, Nomizo A, Foss Freitas MC, Suaid FA, Uyemura SA et als. Effects of Periodontal Therapy on Glycemic Control and Inflammatory Markers. J Periodontol 2008 May;79(5):774-83. 17) Academy reports. Position paper. Diabetes and periodontal diseases. J Periodontol 1999;70:935-49. 18) Tervonen T, Karjalainen K. Periodontal disease related to diabetic status. A pilot study of the response to periodontal therapy in type 1 diabetes. J Clin Periodontol 1997 Jul;24(7):505-10. 19) Christgau M, Palitzsch KD, Schmalz G, Kreiner U, Frenzel S. Healing response to non-surgical periodontal therapy in patients with diabetes mellitus: clinical, microbiological, and immunologic results. J Clin Periodontol 1998 Feb;25(2):112-24. 20) Tervonen T, Knuuttila M, Pohjamo L, Nurkkala H. Immediate response to nonsurgical periodontal treatment in subjects with diabetes mellitus. J Clin Periodontol 1991 Jan;18(1):65-8. 21) Mellado-Valero A, Ferrer García JC, Herrera Ballester A, Labiag Rueda C. Effects of diabetes on the osseointegration of dental implants. Med Oral Patol Oral Cir Bucal 2007 Jan 1;12(1):E38-43. |
| < Anterior | Siguiente > |
|---|