|
Pericoronaritis por erupción. A propósito de un caso
La pericoronaritis es producida por crecimiento bacteriano activo en un
medio ideal, que es el espacio de tejido blando que cubre la corona del
molar. Debajo de la mucosa peridentaria existe un espacio donde hay
humedad, tibieza, protección, alimentos y oscuridad; con tal ambiente
el crecimiento bacteriano florece. Se produce también por irritación
traumática de la mucosa que cubre el molar inferior, por las cúspides
del molar superior, vitalidad disminuida de los tejidos e invasión de
microorganismos...
Gómez G, Sáez S. Pericoronaritis por eruoción. A proósito de un caso.Rev Oper Dent Endod 2008;5:86
Pericoronaritis por erupción. A propósito de un caso
Genoveva Gómez Antón*
Sandra Sáez Martinez**
*Alumno del Máster de Odontopediatria Integral
**Profesor Asociado al área de Odontopediatría
Universitat Internacional de Catalunya
Barcelona,España
Introducción
La pericoronaritis es un proceso infeccioso agudo que se observa en pacientes jóvenes, entre la segunda y la tercera década de la vida por erupción de cualquier diente, fundamentalmente en los terceros molares. Ocasionalmente puede aparecer en otras épocas de la vida (1).
Las formas de manifestación clínica son muy variadas en función de los factores locales, generales y del equilibrio entre el sistema defensivo orgánico y la actividad bacteriana (1).
La infección pericoronaria en la infancia se asocia con la erupción de los dientes, cuando el tejido supradental que comprende la porción superior del folículo y del mucoperiostio que lo recubre puede inflamarse y producir un absceso fluctuante. Ocasionalmente los abscesos pueden transformarse en celulitis y provocar no solo reacciones locales, sino también sistémicas que se asocian con fiebre. Pueden producirse casos similares en cualquier momento durante la erupción de los dientes permanentes (1,2).
Etiología
La pericoronaritis es producida por crecimiento bacteriano activo en un medio ideal, que es el espacio de tejido blando que cubre la corona del molar. Debajo de la mucosa peridentaria existe un espacio donde hay humedad, tibieza, protección, alimentos y oscuridad; con tal ambiente el crecimiento bacteriano florece. Se produce también por irritación traumática de la mucosa que cubre el molar inferior, por las cúspides del molar superior, vitalidad disminuida de los tejidos e invasión de microorganismos (3,4).
Microorganismos frecuentes en la pericoronaritis
Son más frecuentes los estafilococos grampositivos, que al envejecer algunas células se convierten en gramnegativos. Se caracterizan por ser esporulados, anaerobios y saprofíticos, bacilos fusiformes y espirilos (1,6).
Formas de presentación de la pericoronaritis
Los agentes infecciosos bucales se desarrollan en el espacio pericoronario, en uno de sus recesos, la mucosa adyacente opone a la infección sus reacciones de defensa habituales, cuando el proceso defensivo no es capaz de controlar la agresión se exacerba la pericoronaritis, que se presenta de diferentes formas: (1,5,6,7,8,9)
a) Pericoronaritis aguda congestiva o serosa.
b) Pericoronaritis aguda supurada.
c) Pericoronaritis crónica.
Manifestaciones clínicas comunes
La pericoronaritis tiene manifestaciones clínicas comunes, independientes de su forma clínica de presentación, que serán descritas a continuación: (1, 2, 6, 10,11)
• Se observa en la infancia, la niñez y en los comienzos de la edad adulta, de 20 a 30 años de edad y más frecuentemente en zona de terceros molares inferiores.
• Dolor punzante.
• Tejido pericoronario enrojecido y edematoso.
• La inflamación se extiende a los tejidos blandos adyacentes.
• Amigdalitis y absceso peritonsilar o faríngeo.
• Puede observarse presencia de pus.
• Dificultad a la masticación.
• Presencia de trismo o limitación a la apertura bucal.
• Halitosis.
• Disfagia.
• Afectación del estado general (escalofrío, hipertermia o fiebre).
• Linfoadenopatía cervical con mayor frecuencia en la cadena submandibular, ganglios dolorosos y endurecidos.
Diagnóstico diferencial
Las siguientes patologías son las que aparecen más comúnmente en la bibliografía y que tienden a dar un diagnóstico equivocado de pericoronaritis (12).
• Gingivoestomatitis herpética.
• Gingivoestomatitis úlcero-necrotizante.
• Absceso dentoalveolar.
• Quiste de erupción.
• Hiperplasia gingival.
• Granuloma reparativo de células gigantes.
• Fibroma periférico de la papila interdentaria o de la encía marginal.
Tratamiento
Los pilares básicos a considerar en el tratamiento de las infecciones odontógenas se concretran en el: (13)
• Uso de antimicrobianos.
• Tratamiento quirúrgico.
Los objetivos a conseguir con el tratamiento consisten en:
• Reestablecer la salud del paciente.
• Evitar la aparición de secuelas y complicaciones.
Principios generales para la elección de los antimicrobianos
La regla para la aplicación de los antimicrobianos sigue siendo la misma que para el resto del organismo:
• Conocimiento de la flora normal de la cavidad bucal.
• Tipo y virulencia del agente invasor.
• Resistencia del huésped.
• Dosis del antimicrobiano frente al microorganismo responsable de la infección.
• Presencia de enfermedades congénitas o adquiridas(14,15,16)
Normas generales a tener en cuenta en la administración de los antimicrobianos
• Usar dosis elevadas.
• Utilizar las vías de administración de la siguiente forma: en infecciones severas por vía endovenosa (EV), en infecciones menos severas por vía intramuscular (IM) y en infecciones no graves por vía oral.
• Prescribir los antimicrobianos de amplio espectro que destruyan tanto a gérmenes aerobios como a los anaerobios, hasta que se reciba el antibiograma.
Quirúrgico:
• Incisión y drenaje.
• Eliminación del saco u opérculo (operculectomía) con bisturí o electrocirugía
Recientemente se han introducido equipos computadorizados de láser en el tratamiento quirúrgico de la pericoronaritis; el uso del dióxido de carbono láser permite la operación de los tejidos blandos en la cavidad bucal con el mínimo de daño. El criterio del parámetro óptimo de la exposición de láser depende del estado del proceso inflamatorio y este método acelera el tratamiento de la pericoronaritis y disminuye el uso de medicamentos (17).
CASO CLINICO
Paciente varón de 6 años de edad que acude al Mater de Odontopediatría de la Universitat Internacional de Catalunya por presentar una inflamación facial a nivel del ángulo mandibular derecho (fig 1)
Se realiza una historia clínica completa en la que los padres no refieren antecedentes médicos de interés.
A la exploración se observa la presencia de una porción de mucosa inflamada y edematosa cubriendo la porción distal del primer molar permanente inferior derecho.(fig 2)No presenta caries. A la palpación se aprecia inflamación de los ganglios
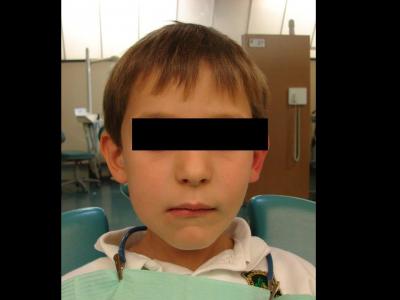
Figura 1: inflamación facial a nivel del ángulo mandibular derecho
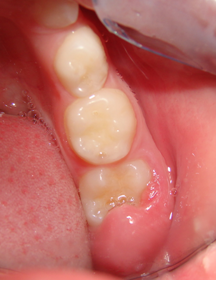
Figura 2: mucosa inflamada y edematosa cubriendo porción distal del 1º molar permanente
Se realiza un diagnóstico de presunción de pericoronaritis y para descartar cualquier otra patología se realiza una exploración radiográfica mediante una radiografía panorámica en la que no se aprecia ninguna otra alteración (fig 3)
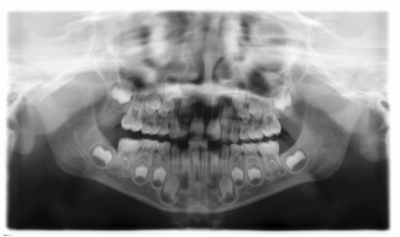
Figura 3: ortopantomografía
Se instaura un tratamiento antimicrobiano ( Augmentine 100/12,5 mg) con una pauta de 40 mg/kg/dia con tomas cada 8 horas durante una semana. Como tratamiento coadyuvante se recomienda una limpieza escrupulosa de la zona con cepillo de cerdas extrasuaves para la eliminación de posibles restos y se receta gel de clorhexidina para su aplicación tópica 2 veces al día.
Se espera ver evolución para valorar la necesidad de la realización de una operculectomía y se cita al paciente 7 dias mas tarde (figura 4 y 5).
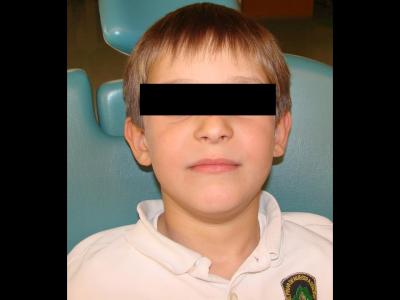
Figura 4: aspecto facial 7 dias tras instaurar el tratamiento
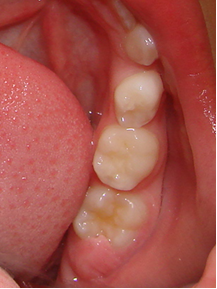
Figura 5: aspecto de la mucosa 7 días más tarde
La inflamación ha remitido completamente por lo que se descarta la necesidad de una intervención quirúrgica.
CONCLUSIIÓN
La pericoronaritis se asocia casi siempre con la erupción de los terceros molares pero a veces la erupción del primer molar, que normalmente tiene lugar a los 6 años y suele pasar desapercibida, se ve acompañada de manifestaciones tales como inflamación
pericoronaria, dolor, tumefacción de la zona, adenopatías y compromiso general.
Con un tratamiento antibiótico sistémico y antibacteriano local suele ser suficiente para la remisión de la infección y de la inflamación. En caso de una persistencia más allá de 10 días tras la instauración del tratamiento se vería recomendado una intervención quirúrgica tal como la operculectomía.
BIBLIOGRAFÍA
1. Donado M, Aguado A. Cirugía bucal. Patología técnica. Madrid: Los Llanos, 1990:399-404.
2. Shafer WG, Hine MK, Levy BM. Spread of the pulp and periapical tissues. En: Texto book of oral pathology. 3ra ed. Philadelphia: Saunders, 1974:463-77.
3. Ries Centeno GA. Cirugía bucal. Buenos Aires: El Ateneo, 1987
4. Peñín A. Clínica de las infecciones odontógenas. En: Donado M. Cirugía bucal. Patología y técnica. Madrid: Los Llanos, 1990:20:533-6.
5. Lagarreta L. Pericoronaritis. Asoc Dental 1972;24(3):172-9.
6. Peñín A. Clínica de las infecciones odontógenas. En: Donado M. Cirugía bucal. Patología y técnica. Madrid: Los Llanos, 1990:20:533-6.
7. Donado M. Infecciones orales y maxilo faciales. En: Urgencias en odontoestomatología. Madrid: Los Llanos, 1990:158-9.
8. Eversole LR. Patología bucal. La Habana: Editorial Científico-Técnica, 1983
9. Kay LW. Investigations into the nature of pericoronitis. Br J Oral Surg 1996;3:188-205.
10. Wood GD. Long term risks of impacted molars. Br Dent J 1999;187(3):124.
11. Worrall SF, Riden K, Haskell R, Corrigan AM. UK National Third Molar Project: The initial report. Br J Oral Maxillofac Surg 1998;36(1):14-8.
12. Dhanrajani PJ, Swaify GA, Khateery SM. Malignant lymphoma presenting as pericoronitis. A case report. Int J Oral Maxillofacial Surg 1992;21(5):295-6.
13. Blakey GH, White RP Jr, Offenbacher S, Phillips C, Delano EO, Maynor G. Clinical/biological outcomes of treatment for pericoronitis. J Oral Maxillofac Surg 1996;54(10):1150-60.
14. Chia EC, Preciuous DS, Wood RE. Prophylactic extraction of third molars in cancer patients. Oral Surgery Oral Medicine Oral Pathol 1994;78(2):151-5.
15. Güel R. El niño y el adolescente diabéticos: situaciones de emergencia. La Habana: Editorial Ciencias Médicas, 1998.
16. Keusch GT. The yearbook of infectious diseases. St Louis: Mosby, 1996.
17. Grigoriants LA, Belova E, Badalian VA. A method for the surgical treatment of pericoronitis using a computerized laser apparatus. Stomatologiia (Mosk) 1998;77(3):34-6.
|