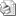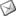Rehabilitación de sectores posteriores mandibulares atróficos. Revisión bibliográfica.
En implantología oral hemos de tratar las ausencias de dientes mediante
la sustitución de éstas con implantes osteointegrados. Pero cuando
estas pérdidas dentales se acompañan de una atrofia ósea, el
tratamiento se hace complejo, teniendo que reconstruir la arquitectura
ósea o buscar alternativas para la colocación de las fijaciones
dentales. En este artículo se revisan las diferentes opciones
terapéuticas en el manejo de sectores posteriores mandibulares
atróficos.
|  |
Bertos J, Lluch JM. Rehabilitación de sectores posteriores mandibulares atróficos. Revisión de la literatura.Rev Oper Dent Endod 2007;5:70
Rehabilitación de sectores posteriores mandibulares atróficos. Revisión bibliográfica.
Jorge Bertos Quílez*
Josep Miguel Lluch Salas**
* Alumno del Master de Implantología Oral
**Profesor Asociado del Master de Implantología Oral.
Universitat Internacional de Catalunya
Barcelona,España.
INTRODUCCIÓN:
“La función hace al órgano. “Ley de Wolff ”.
Cuando un órgano deja de desempeñar la función para la cual ha sido creado, sea cual sea la causa, éste comienza un proceso degenerativo mediante el cual se hace rudimentario y en algunos casos termina desapareciendo.
Podríamos decir entonces a grosso modo que; si no hay función, no hay órgano.
Cuando hablamos de atrofias mandibulares, nos referimos a aquellas mandíbulas que bajo algún estímulo han sufrido grandes reabsorciones óseas. Un estímulo frecuente y quizás el más habitual en la clínica diaria, es la pérdida dentaria .
Tras esto, no sólo perdemos un diente sino una articulación. Esta articulación alveolodentaria desempeña un papel en la masticación. Esta función sería la amortiguación de las fuerzas masticatorias y su transmisión al hueso alveolar.
Se sabe que durante la masticación intensa los dientes se desplazan ligeramente al deformarse el hueso alveolar y las tensiones producidas se transmiten a distancia. El hueso alveolar se deforma como respuesta a la función normal masticatoria y emite una serie de corrientes piezoeléctricas que parecen ser un estímulo importante para la reconstrucción y reparación esquelética.(36)
La piezoelectricidad es un fenómeno que se produce en muchas sustancias cristalinas por el que la deformación de la estructura cristalina produce un flujo de corriente eléctrica al desplazarse electrones de un lado a otro de la retícula cristalina.
Presentan propiedades piezoeléctricas el mineral óseo y colágeno. Mientras la fuerza siga actuando la estructura cristalina no varía y no se observan más fenómenos eléctricos.(36)
Se conoce que alguna de las señales generadas por las tensiones tienen importancia en el mantenimiento general del esqueleto. Sin esas señales se produce una pérdida de material mineral óseo y se produce atrofia general del esqueleto. Las señales que genera la deformación del hueso alveolar durante la masticación normal tienen la misma importancia para el mantenimiento del hueso alrededor del diente.
Con la pérdida de esta articulación se pierde toda estimulación del hueso alveolar acarreando la correspondiente reabsorción de éste de una forma progresiva. Además se ha comprobado como pacientes edéntulos portadores de prótesis mucosoportadas han experimentado una aceleración de este proceso de reabsorción ósea. (37)
Así en pacientes donde la desaparición de las piezas dentarias es de largo tiempo de evolución observamos como el hueso alveolar ha sufrido una gran reabsorción, llegando incluso a desaparecer y a llegar a la basal del hueso.
Esto fue descrito en el año 1988 por Cawood y Howell, donde tras un estudio de 300 cráneos, descubrieron que mientras las apófisis basales de ambos huesos maxilares permanecen estables en el tiempo, se producen una serie de cambios de gran consideración en los procesos alveolares de mandíbula y maxilar tanto en un plano vertical como horizontal.
Cawood y Howell llegaron a las siguientes conclusiones (37).
1.- El hueso basal no sufre un cambio considerable en su anatomía a menos que sea sometido a efectos locales dañinos como sobrecargas o dentaduras mal ajustadas.
2.- El hueso alveolar cambia significantemente en un plano horizontal y vertical.
3.- Los cambios generados en los procesos alveolares siguen un patrón predecible.
4.- La reabsorción ósea varía en sectores anteriores y posteriores así como también difiere si es en mandíbula o maxilar. En el sector anterior mandibular y maxilar la pérdida ósea es vertical y horizontal en sentido vestíbulo lingual/palatino. En el sector posterior mandibular la pérdida ósea es vertical, mientras que en el maxilar superior es vertical y también horizontal en sentido vestíbulo-palatino.
5.- Los diferentes estadíos de reabsorción varían anterior y posteriormente y entre las dos arcadas.
El objetivo de esta revisión bibliográfica es el estudiar las diferentes actitudes terapéuticas en la rehabilitación quirúrgica del maxilar inferior posterior atrófico.
MATERIAL Y MÉTODOS.
Se han revisado en la literatura 36 artículos comprendidos desde el año 1999 hasta el año 2006.
Se han empleado una serie de “Key Words” como; lateralización de nervio dentario, transposición del dentario, implantes cortos, implantes cortos en sectores posteriores, injertos en bloque , injertos onlay, split crest technique, apertura de cresta, osteotomía medio crestal alveolar , distracción osteogénica.
Se buscaron artículos escritos en la literatura en inglés y en castellano, limitados a género humano.
Las diferentes revistas revisadas entre julio,septiembre y octubre del 2006 fueron las siguientes:
Internacional Journal of Oral and Maxillofacial Implants.
Journal of Oral and Maxillofacial Surgery.
Journal of Cranio-Maxillofacial Surgery.
International Journal of Oral Maxillofacial Surgery.
Clinical Oral Implant Research.
British Journal of Oral and Maxillofacial Surgery.
Journal of Oral Implantology.
Journal of Periodontology.
International Journal of Periodontics Restorative Dentistry.
Dental Traumatology.
Crit Rev Oral Biol Med.
British Dental Journal.
DISCUSIÓN.
Rehabilitación mediante implantes cortos.
La reabsorción ósea que ocurre tras la pérdida dentaria limita la cantidad ósea para la correcta colocación de implantes. Cuando esta reabsorción ocurre en zonas de pobre calidad ósea y grandes cargas oclusales, una de las modalidades terapéuticas que podemos adoptar es la rehabilitación mediante implantes cortos. (3)
Antes de todo debemos de hacernos una serie de preguntas fundamentales para la comprensión de este tipo de tratamiento, así pues hemos de plantearnos ¿ Qué es un implante corto? ¿Cuándo se producen más fracasos? ¿Qué factores influyen en el éxito del tratamiento? ¿Cuándo emplear implantes cortos o cirugía de injertos?.
El término implante corto es un tanto subjetivo, algunos autores lo consideran como una longitud no mayor a 7mm y otros como longitudes hasta 10mm.(4) pero podemos decir que es un implante de menor longitud que un implante estándar de 10mm.
En la mayoría de artículos los fracasos se suelen producir en el primer año de función (4)
Debido a la gran reabsorción ósea presente, encontramos que existen ciertos factores que influyen en la supervivencia y fracaso de estos tipos de implantes.
Encontramos como la reabsorción ósea se acompaña en ocasiones de una relación mandibular desfavorable y con una distancia mandibulo-maxilar aumentada, lo que nos lleva a una serie de situaciones protésicas como serían; una altura coronaria excesiva con el correspondiente diseño oclusal y los correspondientes cantilevers mesiales y distales aumentados de la restauración protésica (1).
Tawil y cols en el año 2006 realizaron un estudio para evaluar una serie de variables en función de la pérdida ósea periimplantaria. Tras 262 implantes colocados en 109 pacientes y seguidos durante una media de 59 meses, comprobaron que los implantes cortos son predecibles a largo plazo en situaciones donde el hueso es de reducida altura incluso cuando los parámetros prostéticos no son favorables.
La proporción C/I no representa un riesgo biomecánico incluso cuando se aumenta 2 o 3 veces en situaciones donde existe una orientación de las fuerzas y distribución adecuada de las cargas. No se encontró relación entre la anchura de la cara oclusal y la pérdida de hueso periimplantario. Los cantilevers mesiales y distales en unas proporciones adecuadas no tienen un efecto negativo en cuanto a la pérdida ósea periimplantaria se trata. La pérdida de hueso periimplantario no se ve afectada en relación a los diferentes tipos de bruxismo ni a los diferentes tipos de patrones oclusales determinados, siempre y cuando se produzca un ajuste de los contactos oclusales en trabajo y no trabajo.
La mayoría de artículos describen como mayor inconveniente en este tipo de tratamiento la calidad ósea( 4,2,1,3). Así, Neves et al 2006 , comenta que esta variable parece ser un factor crítico cuando se asocia a implantes de 7mm o menos. Así pues recomienda utilizar implantes de 4 o 5 mm de diámetro y con un tratamiento en su superficie, para mejorar la supervivencia de estos implantes. También aconseja una buena estabilidad 1ª en hueso de pobre calidad, ya que la asociación de hueso de mala calidad e implantes de menor longitud nos llevan a una peor resistencia mecánica en la colocación el implante y en la fase de cicatrización. En este estudio comenta como aunque los implantes sean de una menor longitud, con los diferentes tipos de tratamiento de la superficie y diseño del implante se consigue optimizar la estabilidad y el éxito del implante.
Tawil & Younan 2003, “ la calidad ósea es un factor crítico en el tratamiento del edentulismo parcial posterior si lo comparamos con la cantidad ósea” y mientras tengamos una buena calidad ósea aunque la cantidad no sea la adecuada se pueden obtener unos resultados buenos a largo plazo con implantes de menos de 10mm de longitud.
Factores como el tabaco, mala calidad ósea, longitud corta, parafunción, infección, y diámetro estrecho del implante son los que fundamentalmente afectan en el éxito o fracaso del implante y que unos son más importantes que otros, pero las complicaciones más importantes radican en la asociación de 2 o más de ellas.( 4)
En relación a los diferentes tipos de diámetros de implantes cortos, Neves et al 2006 obtiene mejores resultados empleando implantes de 4mm de diámetro que aquellos de 3.75mm. Los implantes de 5mm de diámetro, los reserva en situaciones donde el hueso sea de mala calidad y la anchura ósea sea adecuada.
Davarpanah et al 2001 asocia un mayor fracaso y una mayor pérdida ósea en implantes de 5 mm de diámetro. Estas complicaciones las atribuye a un mayor sobrecalentamiento del alveolo durante su preparación, la colocación de implantes de mayor diámetro en crestas menores de 8mm de anchura y la colocación de 2 implantes anchos muy próximos.
Deporter et al 2001 comenta que las regiones posteriores generalmente tienen menos calidad ósea y están sometidas a mayores cargas oclusales que en regiones anteriores de la boca.
Otro inconveniente es el patrón muscular del paciente. Es conocido que los hombres presentan un patrón muscular más potente que las mujeres y por lo tanto experimentarán una mayor sobrecarga sobre los implantes. Además, entra en juego una condición parafuncional del sistema, lo cual condicionaría desfavorablemente la supervivencia de los implantes.
Tawil y Younan 2003 comentan como las fuerzas oclusales en sectores posteriores son variables y afectan igualmente a la supervivencia de los implantes.
Estudios recientes han demostrado como los implantes cortos son un método de tratamiento predecible a largo plazo en aquellas áreas donde el hueso es limitado en altura.(1)
Las prótesis sobre implantes cortos parecen ser una alternativa aceptable en la reconstrucción de sectores posteriores mandibulares edéntulos atróficos, comparados con procedimientos de rehabilitación convencional y procedimientos quirúrgicos avanzados. Al menos un 90% de los implantes de 7mm de longitud estudiados se han osteointegrado.(4).
Pero por otro lado, ¿cuándo hemos de decantarnos por la colocación de implantes cortos o la realización de injertos óseos para reconstruir el reborde alveolar?
En la literatura es un dilema este planteamiento. Mientras autores prefieren una rehabilitación quirúrgica mediante injertos, otros autores prefieren una rehabilitación mediante implantes cortos. Neves et al 2006 nos dice que cuando existe una asociación de gran reabsorción ósea, mala calidad ósea y sobrecarga, es preferible injertos óseos para garantizar el éxito del tratamiento. Cuando las circunstancias son más favorables, la predictibilidad de este tipo de tratamiento crece y lo convierte en una mejor opción terapéutica. Así la supervivencia total de un 90.3% para los implantes de 3.75 x 7mm hacen de este tratamiento un procedimiento predecible.
Deporter et al 2001 afirma que los implantes de longitudes de 7 y 9 mm de superficie sinterizada, son adecuados para la rehabilitación de espacios edéntulos.
Tawil & Younan 2003 confirman una buena predictibilidad de implantes cortos y de superficie mecanizada en el tratamiento del edentulismo parcial.
Rehabilitación mediante “Split” de la cresta y colocación de implantes.
El “Split crest technique” o corticotomía alveolar, es una técnica quirúrgica que consiste en la separación de las corticales vestibular y lingual/palatina de la apófisis alveolar en aquellos casos en los que no dispongamos del grosor alveolar adecuado para colocar implantes y conseguir una estabilidad primaria.
Fue descrita por Bruschi y Scipioni en el año 1990 tras buenos y predecibles resultados con el propósito de enseñar una nueva técnica quirúrgica en el tratamiento del edentulismo atrófico.(6)
El principal problema que se plantea es la ausencia de anchura ósea en la cresta alveolar que imposibilita la colocación de un implante sin que se produzcan grandes dehiscencias o fenestraciones óseas o sin que se consiga una buena estabilidad 1ª.
La parte posterior mandibular es la región más difícil de reconstruir y de colocar implantes en casos de avanzada reabsorción ósea.
La cirugía de injertos es la técnica más frecuente pero esta técnica incluye un largo periodo de osificación y la tendencia de este material a reabsorberse con el correspondiente descenso de la calidad y cantidad del hueso alveolar(Fig.1-3).(7)
 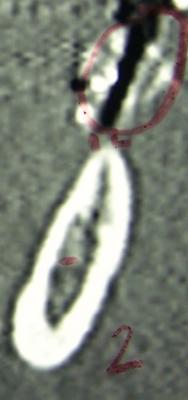  Fig.1,2 y 3. En estos cortes tomográficos se aprecia una reducción en la anchura de la cresta haciendo complicada la colocación de los implantes sin que se produzcan dehiscencias en el tejido duro. Fig.1,2 y 3. En estos cortes tomográficos se aprecia una reducción en la anchura de la cresta haciendo complicada la colocación de los implantes sin que se produzcan dehiscencias en el tejido duro.
Esta técnica nació como una alternativa a la cirugía reconstructiva mediante injertos óseos que permite la colocación simultánea de los implantes incluso en aquellos pacientes donde la anchura alveolar se ve reducida dramáticamente.(6)
Además no presenta el inconveniente que supone un área donante en cuanto a la cicatrización y postoperatorio.(7)
Bassa et al 2004 lo define como un procedimiento de expansión ósea que elimina potencialmente los mayores inconvenientes de la cirugía de injertos en términos de estética y demandas funcionales.
La corticotomía fue inicialmente usada en aquellos pacientes adultos jóvenes para corregir defectos alveolares producidos por traumatismos o por agenesias de uno o más dientes.(6)
Mediante la aplicación de esta técnica podemos introducir los implantes de proporciones ideales que teníamos previstos colocar.(6)
En la mandíbula esta técnica presenta mayores inconvenientes a la hora de conseguir una buena separación de las corticales.
Esto es atribuible a la presencia, en esta región, de un grosor cortical mucho mayor y de la cresta oblicua externa, la cual constituye una recia estructura ósea que ejerce una gran resistencia a la separación.(7)
En cuanto a la técnica; numerosas modificaciones se han descrito desde la original en 1990, pero todas tienen el mismo objetivo y este es el realizar una separación de las corticales con el fin de albergar los implantes correctamente estabilizados.
En algunas publicaciones comentan como es necesario un mínimo de 1mm de esponjosa entre corticales para poder efectuar su separación. En el año 2000 Sethi et al establece como requisito que las corticales no han de estar fusionadas.
Previa anestesia local del paciente, se produce una incisión medio-crestal con descargas verticales y si el tramo edéntulo está limitado por dientes, la incisión intrasulcular se conecta con las descargas que se efectuarán un diente más allá para proporcionar un correcto aporte sanguíneo al colgajo.
Existen controversias a cerca de qué tipo de colgajo ha de efectuarse, Simion et al 1992 es partidario de efectuar un colgajo de espesor total mientras que Bruschi y Scipioni en la
publicación original de 1990, describen la técnica con un colgajo parcial, para dotar al conjunto
periostio-cortical vestibular, de un correcto aporte vascular en caso de desprendimiento de la cortical (Fig.4).
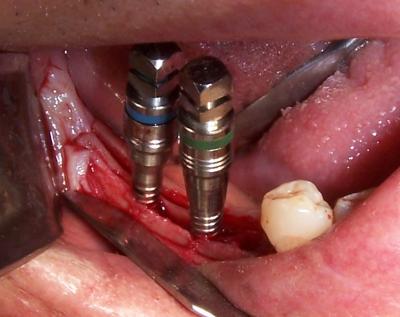
Fig..4. Se aprecia como se ha llevado a cabo una osteotomía longitudinal medio crestal y mediante expansores roscados se procede a la separación de las dos corticales. Nótese como el colgajo a espesor total es mínimo para mantener el máximo de irrigación perióstica.
(Cirugía Dr. Molina)
Una vez levantado el colgajo, se procede a la realización de la corticotomía en sí. Mediante discos, sierras oscilantes o fresas de fisuras se procede a la rotura de la cortical crestal alveolar siguiendo una trayectoria longitudinal medio-crestal y a profundizar unos 3-4 mm en la medular.
Con un escoplo y mediante la ayuda de un martillo se introduce éste en el hueso hasta dejar unos 3-4 mm apicales de hueso residual que serán dónde se anclará el implante.
Posteriormente se produce el desplazamiento vestibular del complejo periostio-cortical vestibular mediante una fractura en tallo verde en su porción basal. Tras esta fractura controlada conseguiremos dicho desplazamiento.
Simion et al 1992 dice que es mejor no aterrajar para conseguir una mejor estabilidad primaria del implante y es partidario del recubrimiento del implante con membrana para que se produzca una correcta cicatrización del tejido óseo como del tejido blando.
Después de la colocación del implante, el gap residual es rellenado con material particulado, ya sea hueso del propio paciente o algún material de relleno adicional.
Bruschi y Scipioni 1999, son partidarios de que la regeneración de este gap se efectúe a partir del propio coágulo del paciente, no haciendo falta así la regeneración ósea con material adicional. En su técnica, a diferencia de Simion et al 1992, no emplean ningún tipo de membrana para cubrir el defecto.(Fig.5)
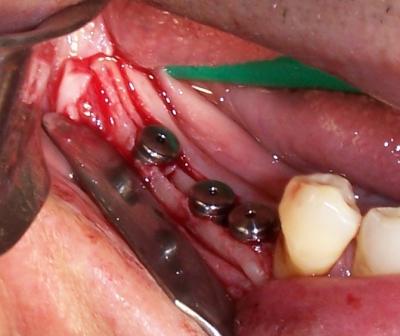
Fig.5.Una vez se separan las corticales lingual y vestibular, se procede a la colocación de los implantes.
(Cirugía Dr. Molina)
Para finalizar se procede a la sutura del colgajo, realizando descargas en el periostio para poder realizar un cierre estanco del defecto creado.
El tiempo de cicatrización necesario para una correcta integración del implante no ha de exceder los 4 meses según Bruschi y Scipioni 1999 , los 6 meses según Simion et al 1992 y de 6 a 9 meses según Basa et al 2004..En este tiempo, el nuevo hueso es generado por los osteocitos y osteoblastos que se han diferenciado a partir de células precursoras de las paredes del defecto creado.(6).
Como requisitos para la regeneración ósea y colocación del implante, son necesarios:
- Un grosor cortical mínimo de 1-1´5mm.
- Un amplio aporte vascular perióstico para el desarrollo de una buena angiogénesis, necesaria para la formación y maduración ósea.
- Una mínima distancia entre corticales de 1 mm o que las corticales no se encuentren fusionadas.
- Un volumen óseo apical adecuado para la estabilización del implante.
La expansión que se puede efectuar en la mandíbula es menor que la que podemos conseguir en el maxilar. Esto es debido a la corticalidad de este hueso, pudiendo obtener de media de 1 a 1´5 mm de separación cortical.(5)
Se aconseja no llevar prótesis, ya sea una prótesis parcial o completa durante una temporada entre 2 a 4 semanas para que no interfiera en la cicatrización.(5)
Rehabilitación mediante manipulación del nervio dentario inferior.
En ocasiones, en pacientes edéntulos de larga evolución, observamos como tras la reabsorción ósea que ocurre tras la pérdida dentaria disponemos de una reducida cantidad de hueso entre la cresta alveolar y el paquete vasculonervioso alveolar inferior.
A consecuencia de esta pérdida ósea, la colocación de implantes de una cierta longitud se hace complicado sin dañar esta estructura anatómica.
En la literatura se encuentran diversas alternativas para la regeneración en altura de estos rebordes alveolares. Dejando a un lado los injertos en bloque tipo onlay y la distracción osteogénica vertical, nos centramos en la manipulación del paquete vasculo nervioso alveolar inferior.
La técnica fue descrita por primera vez en el año 1987 por Jensen y Nock en la que se describía la transposición del nervio y la colocación al mismo tiempo de los implantes. Fue un caso clínico y de acuerdo a criterios subjetivos la función neurosensitiva se recuperó pasadas 5 semanas.
Más tarde en 1994 Jensen et al, describe que la cantidad ósea mínima entre la cresta alveolar y el canal mandibular para poder llevar a cabo la lateralización ha de ser de 3 a 5 mm.
Proussaefs et al 2005, considera que esta distancia ha de ser de 5mm.
La manipulación del nervio alveolar inferior se puede efectuar de dos diferentes maneras, es decir, existen dos variantes posibles.(19,20,21,22,23.)
La diferencia que radica entre estas dos técnicas es la inclusión o no inclusión del forámen mentoniano en la osteotomía para acceder al paquete vasculo nervioso. Así pues diferenciamos entre:
- Lateralización del nervio dentario inferior. (Esta técnica no incluye el agujero mentoniano).
- Transposición del nervio dentario inferior. ( Esta técnica si incluye el agujero mentoniano).
La técnica quirúrgica comienza de la misma forma para ambas pero se diferencian en una serie de pasos.
Se efectúa una incisión crestal, la cual ha de prolongarse 1 cm más allá del área prevista para la osteotomía y una descarga por mesial (20).
Una vez accedemos al hueso se procede a realizar la osteotomía, la cual será diferente si incluimos el agujero mentoniano o no. Si nos encontramos en una zona próxima al agujero mentoniano, lo incluiremos en la osteotomía. Se realiza una osteotomía circular incluyendo el agujero y se prolonga con otra rectangular 1 ó 2 cm por distal del implante más posterior a colocar.
La rama incisal del nervio alveolar inferior se secciona para poder traccionar el colgajo y así se transposiciona la salida del nervio hacia distal del último implante.
Esta acción ha de anotarse en la historia clínica con el fin de no dañar el nervio en caso de que fuesen necesarias futuras intervenciones quirúrgicas.
En caso de que no se incluyera el agujero mentoniano en la osteotomía, nos encontraríamos en una zona más posterior de la mandíbula y estaríamos hablando de la lateralización propiamente dicha del nervio alveolar inferior.
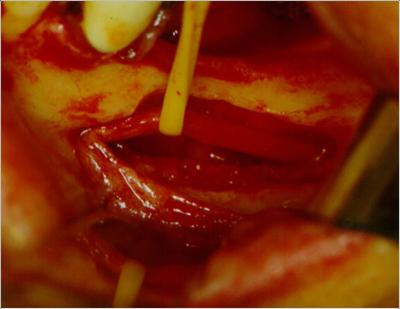
Fig.6. Obsérvese cómo se desplaza el nervio fuera del canal mandibular con sumo cuidado para evitar posibles daños.
( Cirugía Dr. Hernández Alfaro)
En este caso sólo se efectuaría la osteotomía rectangular antes mencionada. Para ambas técnicas, la longitud de la osteotomía depende del tramo edéntulo a tratar, pero la altura de ésta, es decir la longitud corono apical, suele ser de unos 10 a 12 mm, para poder tener un acceso directo al canal alveolar inferior.(19,20,21.)
Se manipula con sumo cuidado el nervio, intentado evitar instrumentos que lo puedan lacerar. Se colocan los implantes consiguiendo un anclaje bicortical ya que anclaremos el ápice
en la cortical inferior mandibular, mientras que el cuello del implante descansa en la cortical superior alveolar.
Una vez colocados los implantes, los espacios existentes entre éstos en el canal mandibular se rellenan con material particulado, Proussaefs et al 2005 y Ferrigno et al 2005 prefieren hueso autólogo, mientras que Peleg et al 2002 emplea hueso de banco.(Fig.7)
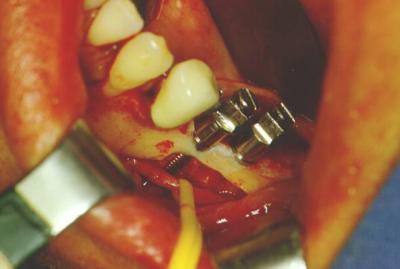 Fig.7. En esta imagen podemos observar como al ser desplazado el paquete vasculonervioso fuera del canal mandibular, se pueden colocar implantes de mayor longitud, buscando un anclaje bicortical. El paquete vasculonervioso queda pues en una posición lateral respecto a los implantes.(Cirugía Dr.Hernández Alfaro) Fig.7. En esta imagen podemos observar como al ser desplazado el paquete vasculonervioso fuera del canal mandibular, se pueden colocar implantes de mayor longitud, buscando un anclaje bicortical. El paquete vasculonervioso queda pues en una posición lateral respecto a los implantes.(Cirugía Dr.Hernández Alfaro)
Para proteger el injerto y sobre todo aislar al nervio de las posibles transmisiones térmicas procedentes de los implantes que se encuentran conectados a elementos metálicos en la cavidad bucal, se coloca una membrana reabsorbible entre la superficie vestibular de los implantes y el nervio y se efectúa la sutura de la herida quirúrgica.
Como ventajas de esta técnica caben destacar:
- Una única cirugía.
- Bicorticalización.
- Tiempo total menor.( comparado con injertos onlay)
- Prótesis en 5 meses.
Como desventaja principal destaca:
- daño del nervio alveolar inferior.
La lesión del nervio alveolar inferior es un punto a destacar. Debido a esto, el rechazo por parte del paciente es grande.
Debido a la manipulación del nervio, se produce en los pacientes una alteración neurosensitiva. Durante la manipulación del nervio, este puede dañarse directamente
( por interrupción axonal) o indirectamente ( por alargamiento).
Las lesiones que se pueden crear en este nervio periférico(Fig.8) pueden ser, en función de su intensidad: Axonotmesis ( contusión ).
Neuroapraxia ( laceración).
Neurotmesis ( sección).
Fig. 8. La interposición de una membrana reabsorbible entre el nervio y los implantes, provoca la formación de tejido blando que evita el contacto directo nervio-implante y la conducción térmica a través de este.
(Cirugía Dr.Hernández Alfaro.)
Las manifestaciónes neurosensitivas que el paciente puede experimentar en función de su intensidad son :
- Hipoestesia: sensación anormalmente débil en respuesta a la estimulación de los nervios sensoriales. El tacto, el dolor, el calor y el frío se perciben débilmente.
- Parestesia: cualquier sensación subjetiva, experimentada como entumecimiento , hormigueo o sensación de pinchazos.
- Anestesia: ausencia de las sensaciones normales, especialmente la del dolor. En este caso es producida por un traumatismo que produce una interrupción de las vías nerviosas.
El alargamiento excesivo del nervio, produce una reacción inflamatoria, alterando la estructura interna del axón neuronal de dos formas diferentes;
a) Por compresión ( se produce la formación de un hematoma intraneuronal)
b) Electrolíticamente.
El alargamiento de un nervio periférico es reversible si dicho alargamiento no excede del 7% de la longitud total del nervio. Y sería necesario como mínimo una longitud en la osteotomía de unos 20mm.(19)
La duración y el grado de alteración sensorial tras una manipulación del nervio, es directamente proporcional al grado de compresión o de tensión aplicada al nervio durante este procedimiento.(20)
La lateralización del nervio, en la que no se ve involucrada el agujero mentoniano, produce menos alteraciones neurosensitivas.(19,20.).
Un estudio de Kan y cols 1997, en una muestra de 21 pacientes se produjeron alteraciones neurosensitivas en un 66.7% mediante la transposición del nervio y mediante la lateralización se produjeron alteraciones neurosensitivas en un 33.3%. El tiempo de observación fue de 10 a 67 meses. El 61.9% de pacientes demostró una función normal, el 33.3% una función disminuida y el 4.8% ausencia de función.
Si la tracción no es excesiva, la función nerviosa vuelve tras 4 a 6 semanas.(20)
Algunos autores comentan como se podría dañar el nervio debido tras entrar este en contacto con las espiras del implante, así pues algunos recomiendan el empleo de implantes cilíndricos sin espiras(22) mientras que otros solucionan este problema interponiendo entre implante con espiras y el nervio material de relleno y una membrana reabsorbible.(20,21).
Rehabilitación mediante distracción osteogénica.
Ilizarov en el año 1950, demostró como una tracción gradual en el hueso tras someterlo a una corticotomía, genera un estrés que induce a la formación ósea.
Chin y Toth en el año 1996 demostraron las primeras aplicaciones de la distracción ósea en humanos tras someter a tracción crestas óseas alveolares.
Esta técnica se basa en una cicatrización ósea secundaria. Mediante una osteotomía del proceso alveolar deficiente y un movimiento lento del fragmento desde su base, el gap que se genera debido a la distracción, es inicialmente rellenado con un callo óseo y posteriormente éste madura convirtiéndose en hueso.(9)
La distracción ósea es un procedimiento quirúrgico mediante el cual no sólo se crea hueso nuevo ( osteogénesis) sino que también se puede efectuar una elongación del tejido blando gingival, tanto encía queratinizada como mucosa alveolar.( histiogénesis) (9,15)
Las indicaciones de esta técnica son: (14).
- Defectos alveolares adquiridos o congénitos.
o Defectos óseos adquiridos:
Postextracción.
Avulsión traumática.
Enfermedad periodontal.
Resección de tumores.
La distracción consiste en 3 fases bien diferenciadas: Latencia, Distracción y Consolidación.
La técnica; tras la realización de una incisión en el vestíbulo se despega un colgajo mucoperióstico vestibular sin despegar la porción crestal. Se efectúa una osteotomía horizontal inferior en la mandíbula dejando 5mm de seguridad hasta el nervio alveolar inferior. A continuación se efectúan dos descargas óseas desde cada extremo de la osteotomía inferior hasta la cresta ósea alveolar. (Fig.9)
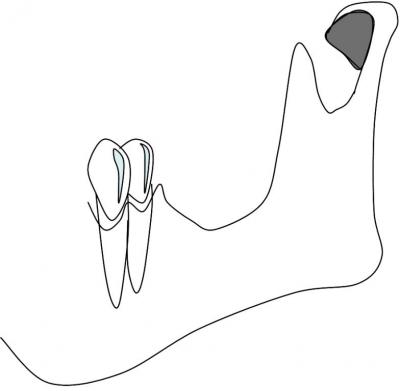
Fig.9. Representación de una atrofia alveolar en un sector posterior mandibular.
Se coloca el dispositivo y se verifica la movilidad del segmento que queremos transportar. Tras esto se esperan unos 5 a 7 días para que se genere el callo óseo. Estamos en fase de latencia.(12)
Tras este periodo, se entra en la fase de distracción propiamente dicha, traccionando el hueso a una velocidad de 0.5 a 1mm por día, hasta conseguir el volumen óseo
adecuado, generalmente son unos 10 a 15 días.(Fig.10)
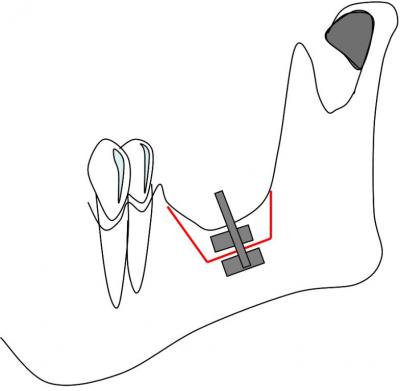
Fig.10. Ilustración en la que se muestra la colocación de un distractor alveolar en un sector posterior mandibular.
Pasado este periodo dejamos que cicatrice, nos encontramos ahora en la fase de consolidación. Transcurridos unos 2-3 meses se retira el dispositivo y se colocan los implantes.
Dentro de los distractores podemos encontrar 2 tipos; los intraóseos y los yuxtaóseos.
Los dispositivos yuxtaóseos se colocan sobre la superficie vestibular del hueso, son de fácil anclaje, proporcionan un buen control del segmento durante la distracción.
Como inconvenientes, caben destacar las limitaciones estéticas, fonéticas y la incomodidad del vástago que sobresale por la mucosa alveolar.
Otro inconveniente es que se ha de retirar el dispositivo con el riesgo que esto conlleva, ya que se puede dañar el hueso neoformado(Fig.11).
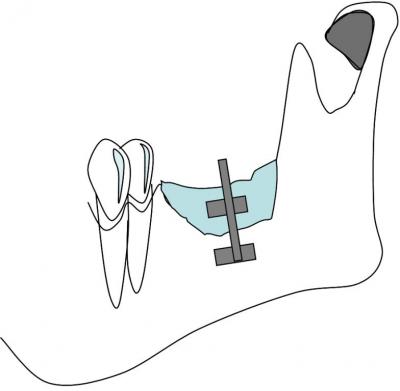
Fig.11. Ilustración en la que se muestra la reconstrucción de un sector posterior mandibular en altura tras un periodo de distracción.
Dispositivos intraóseos: tenemos dos tipos;
o Tipo implante: son aquellos que se colocan como un implante y que finalizada la distracción y consolidación no es necesaria su remoción. Mejora en estética y comodidad respecto a los yuxtaóseos, pero su colocación en una posición prostética correcta es fundamental ya que se osteointegran y no se pueden retirar.
o Tipo central: se colocan de un modo similar a los de tipo implante, es decir, atraviesan en dirección apicocoronal el segmento a transportar, pero no requieren
la colocación en la situación protésica ideal. (Fig.12)
Fig.12. Ilustración en la que se muestra la colocación de dos implantes osteointagrados una vez transcurrido el periodo de latencia en un sector posterior mandibular reconstruido.
Como inconveniente; se han de retirar, suponiendo un riesgo, al igual que los yuxtaóseos, ya que pueden dañar el segmento y el hueso neoformado.
Estan indicados en;
- defectos verticales severos, cuando la relación longitud de corona requerida: hueso disponible es menor o igual a 1.(12)
Los distractores pueden presentar una serie de complicaciones (10)
- Complicaciones intraoperatorias:
o Fractura del segmento de transporte.
o Dificultad para completar la osteotomía por el lado lingual.
o Excesiva longitud del vector.
- Complicaciones durante la distracción:
o Dirección del segmento de transporte inadecuada.
o Perforación de la mucosa por el segmento de transporte.
- Complicaciones postdistracción:
o Formación de defectos óseos.
- Otras:
o Disestesia del nervio mentoniano.
o Úlceras en tejidos blandos.
Añadir que los distractores presentan un tiempo de tratamiento prolongado y que suponen un coste económico elevado.
En cuanto a la distracción osteogénica para conseguir anchura de cresta decir que los primeros en describir la técnica fueron Aparicio y Jensen et al 2002 pero hay poca literatura al respecto.
La distracción ósea alveolar parece ser un procedimiento efectivo y los implantes colocados tras este procedimiento tienen un % de éxito de un 94% según Chiapasco et al 2004.
Rehabilitación mediante injertos en bloque “Onlay” ( o por aposición).
El empleo de injertos óseos antólogos en bloque tipo “onlay” o por aposición son una alternativa en la reconstrucción del maxilar inferior atrófico, ya sea en altura o en anchura.
La técnica en sí, consiste en la corrección de un defecto óseo alveolar ( área receptora) mediante la aposición y fijación de un trozo de hueso extraído de otra localización ( área donante).
Una vez hemos extraido el hueso de la zona donante, hemos de preparar el lecho receptor. Esta preparación consiste en una elevación completa del periostio y desinserción de cualquier adherencia fibrosa que exista en el hueso de la zona a injertar, en este caso el sector posterior mandibular. (Fig.13)
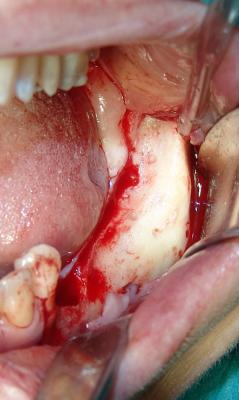
Fig.. 13. Abordaje del área donante. En este caso se trata de la rama mandibular izquierda. Incisión siguiendo el borde anterior de la rama ascendente. Despegamiento de un colgajo de espesor total desinsertando cualquier fibra tendinosa adherida al hueso.
(Cirugía Dra.Marín)
Una vez despejado y expuesto totalmente el hueso se procede a la realización de pequeñas perforaciones en la cortical del hueso receptor para favorecer el sangrado y la migración celular desde este hueso hacia el fragmento de hueso injertado.(Fig.14)
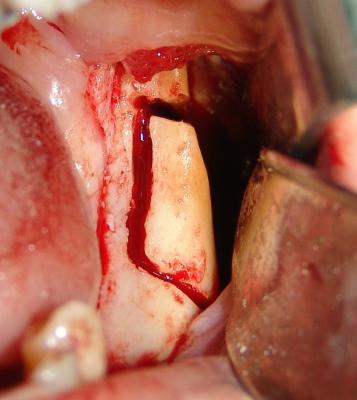
Fig.14. Osteotomías realizadas en la rama mandibular izquierda para la obtención del injerto óseo. Obsérvese una osteotomía longitudinal que conecta las dos osteotomías verticales que delimitan la longitud del injerto. Estas dos descargas verticales se conectan con una osteotomía horizontal en una posición inferior, quedando así delimitado por completo el injerto.
(Cirugía Dra.Marín)
Terminada la preparación de la zona donante, se procede a la fijación del injerto mediante microtornillos, los cuales habrán de ser retirados en una segunda cirugía cuando se coloquen los implantes.
En otras situaciones la fijación del injerto con dicho microtornillo/s será compatible con la fijación de los implantes en la misma intervención, esto será posible si la dirección del microtornillo no imposibilita la colocación del implante.
Existen diferencias según diferentes autores acerca de cual sería el número de microtornillos a emplear para fijar el injerto.
Disponemos de diferentes áreas donantes de hueso; estas son de origen extraoral y de origen intraoral. Este apartado se centra en la reconstrucción del maxilar inferior atrófico mediante injertos de hueso autólogo de origen intraoral.
Decir que el primero en introducir los injertos de hueso autólogo en la rehabilitación oral con implantes fue Bränemark en el año 1975 y hoy día está bien aceptada esta técnica en la rehabilitación oral y maxilofacial.
A su vez, dentro de la boca, existen diferentes zonas donantes; estas son:
- Sínfisis mandibular.
- Rama mandibular.
- Cuerpo mandibular.
- Apófisis coronoides.
- Tuberosidad del paladar.
- Porción anterior del paladar.
Los huesos craneales son de origen intramembranoso, a diferencia del resto de huesos del cuerpo que presenta una osificacación endocondral.
Debido a su origen embriológico este tipo de hueso craneal presenta una menor reabsorción. (31)
Las áreas donantes intraorales son principalmente corticales así disponemos de una mejor densidad ósea para una mejor estabilidad primaria del implante .(Fig.15)
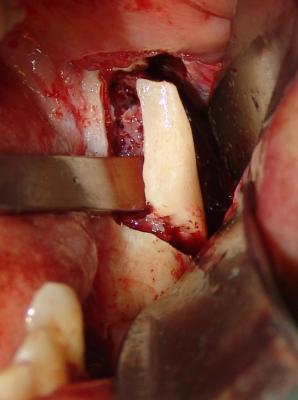
Fig.15. Luxación del fragmento óseo mediante el uso de un escoplo curvo. Obsérvese la medular ósea tras retirar la cortical.
( Cirugía Dra.Marín)
Como desventaja, conseguimos una menor cantidad de tejido, pero suficiente en reconstrucciones de pequeña o mediana envergadura en la región oral.
El postoperatorio es mejor que en las áreas donantes extraorales debido a que ambas zonas operatorias se encuentran en el mismo campo quirúrgico.( menor morbilidad).(24)
Estos injertos presentan un Periodo de cicatrización de 4 a 6 meses. Generalmente se esperan unos 3-4 meses en mandíbula y 4-5 meses en maxilar y se ha de tener en cuenta que cuanto antes se carguen los implantes, menos reabsorción sufrirá el injerto por estimulación mecánica de las células del hueso neoformado.
Según Chiapasco et al 1999 se obtiene un 93.3% de éxito de los implantes.(Fig.16)
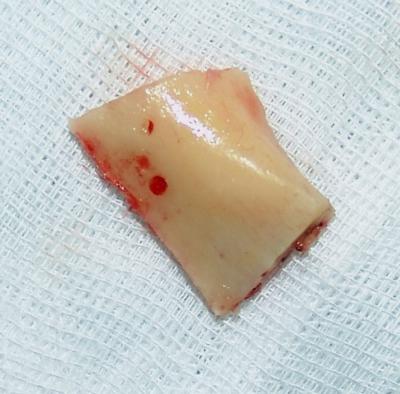
Fig. 16. Fragmento óseo extraido de la rama mandibular. Se aprecia en esta imagen parte de la cresta oblicua externa.
Zonas donantes más frecuentes se encuentran en la mandíbula; cuerpo, rama y sinfisis mandibular.(25,24)
En cuanto al empleo de la rama mandibular, según Misch 2000, estaría indicado su uso en :
• Defecto localizado de moderado a severo.
• Tramo edéntulo de 1 a 4 dientes ( extracción unilateral de rama)
• Aumento de anchura en :
o Sector posterior mandibular estrecho.
o En zonas de pérdida de un solo diente.
• Previa extracción del 3er molar mandibular.
• Combinacion de áreas donantes ( sínfisis, tuberosidad, y tibia).
• Inadecuado volumen óseo disponible en la sínfisis mandibular.
• Reconstrucciones craneofaciales como aumento de la zona malar y reparación de fracturas tipo “blow-out”
Contraindicaciones de la rama mandibular.
• Ramas estrechas ( < 10mm)
• Posición superior del canal mandibular.
• Patología del tercer molar.
• Apertura oral disminuida.
• Osteotomía sagital de rama previa.
• Atrofia severa, defectos alveolares severos.
(Fig.17)
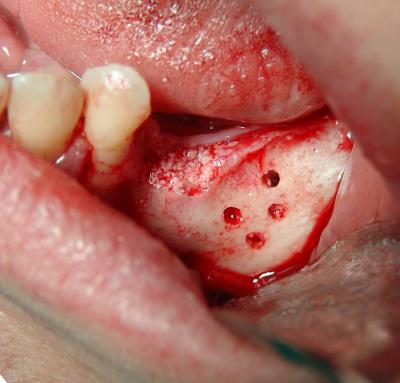
Fig.17. Preparación de la zona receptora; desinserción de todo tipo de fibras adheridas al hueso y perforaciones de la cortical para favorecer su sangrado y migración celular.
Límites anatómicos en la extracción de un injerto de la rama ascendente.(35) (Fig.18)
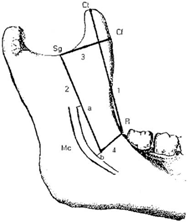
Figura.Núm 18.. Limites anatómicos Sg, escotadura sigmoidea; Ct, punta de la apófisis coronoides, Cf ,punto más anterior de la apófisis coronoides; Mc, canal mandibular; R, 3 mm posterior a la raíz distal del 3er molar( trígono retromolar); a, 3 mm anterior al canal mandibular; b, punto3 mm anterior al canal mandibular 1, porción anterior de la rama ascendente; 2, longitud posterior de la parte anterior de la rama ascendentes; 3,longitud horizontal superior del injerto; 4,longitud horizontal inferior del injerto.
Según Güngörmüs et al 2002 los límites son :
- Superiores : apófisis coronoides y escotadura sigmoidea.
- Inferiores: trígono retromolar.
- Posterior: entrada del nervio en el conducto alveolar.(Fig.19-21)
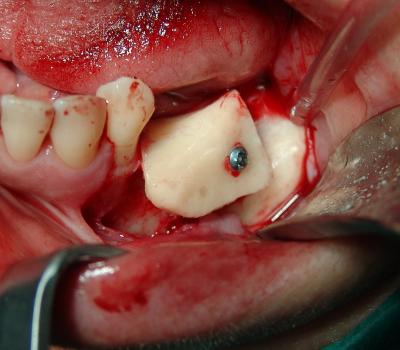
Fig.19. Fijación del injerto en el área receptora mediante un microtornillo. La función del microtornillo es la compresión del injerto en la zona receptora para impedir que se desplace durante el periodo de integración.
(Cirugía Dra.Marín
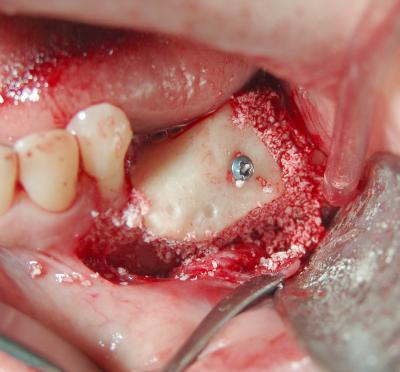
Fig.20. Relleno con Xenoinjerto ( Bio-Oss®)de los posibles gaps que puedan crearse tras la adaptación del injerto en bloque.
(Cirugía Dra.Marín)
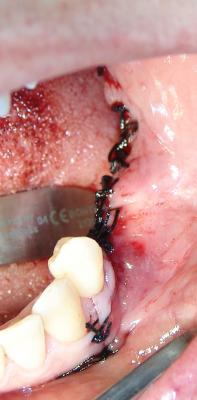
Fig.21. Sutura de la herida quirúrgica. Importante que este cierre se efectúe sin tensión, ya que si no se producirán dehiscencias en el tejido blando que producirán la exposición del injerto.
(Cirugía Dra.Marín)
Utilización del cuerpo mandibular como área donante.
Nos encontramos en una zona mandibular acotada por ciertas estructuras anatómicas, según Capelli et al 2003, estas son:
• Posteriormente: trígono retromolar.
• Anteriormente: agujero mentoniano.
• Inferiormente: borde inferior de la mandíbula.
• Superiormente: dientes de esa zona; molares y premolares.
• En profundidad: el canal mandibular, el cual nos limita el grosor del injerto. (Fig.22)

Fig.22. Ilustración que nos enseña el cuerpo mandibular como área donante.(26)
Utilización de la sínfisis mandibular como área donante.
Cuando se decide el empleo de esta área anatómica como zona donante hemos de saber que se encuentra limitada al igual que las demás áreas por una serie de estructuras anatómicas, estas son:
• Límite superior: ápices de los incisivos y caninos.
• Límite inferior: borde inferior mandibular.
• Límites laterales: agujeros mentonianos.
• En profundidad: transcurre el nervio incisivo y su arteria acompañante.
El abordaje se puede efectuar mediante una incisión sulcular o una incisión paramarginal, realizando unas descargas a nivel de los caninos o primeros premolares.
Con el abordaje intrasulcular el paciente tendrá un mejor postoperatorio pues no diseccionamos el músculo mentoniano. Sin embargo el abordaje paramarginal a pesar del postoperatorio que conlleva, estaría indicado en patología periodontal.
Se levanta un colgajo a espesor total y se buscan las salidas de los nervios mentonianos para protegerlos.
Una vez realizado el colgajo, se efectúan las osteotomías pertinentes en la sínfisis mandibular respetando las estructuras antes mencionadas, guardando un margen de seguridad de 5 mm. Esto es conocido como “regla del 5´”(35). (Fig.23)
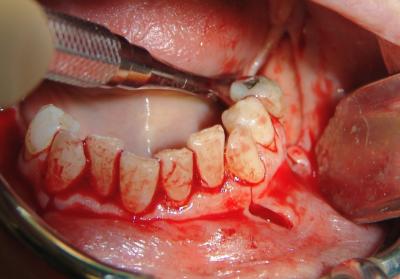
Fig. 23. En esta imagen observamos como se ha efectuado una incisión intrasulcular, decapitando las papilas y se han hecho dos descargas a nivel de los caninos.
La incisión continúa hacia distal para descubrir el sector posterior mandibular que será en este caso el área receptora, debido a la pérdida en ósea en altura que limita la colocación de implantes.
(Cirugía Dra.Soler)
Se realizan las mediciones pertinentes para delimitar el área donante y se realizan las osteotomías en función de la cantidad ósea que necesitemos.(Fig.24-27)
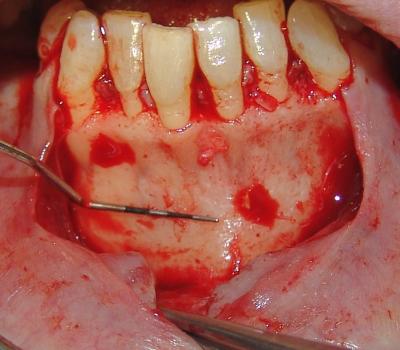
Fig.24. Observamos como se ha levantado un colgajo de espesor total descubriendo así la región sinfisaria. Se ha de proceder al despegamiento de toda inserción tendinosa que se encuentre en la zona para la extracción del bloque de hueso.
Se procede a la medición del tamaño óseo necesario.
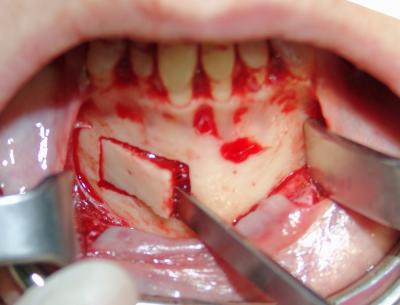
Fig.25 Obsérvese la extracción del fragmento de hueso mediante un escoplo curvo en su parte activa.
(Cirugía Dra.Soler)
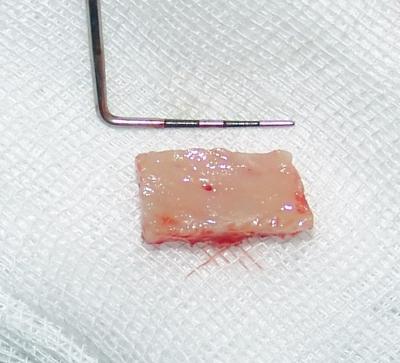 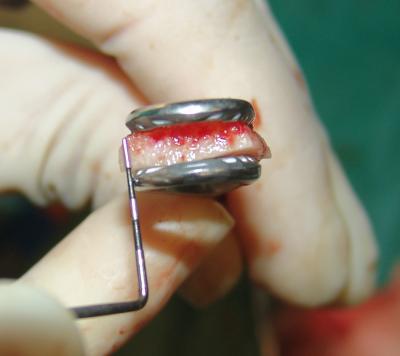
Fig.26 y 27. Medición del injerto extraido.
Una vez se haya extraido el injerto lo guardaremos envuelto en una gasa mojada con suero fisiológico mientras se procede a preparar y activar el área receptora. (Fig.28y 29)
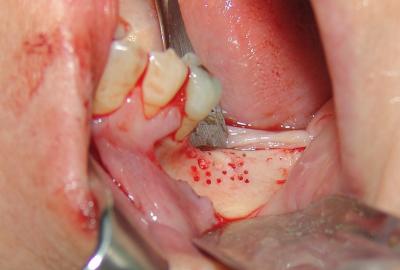
Fig. 28. La activación del lecho receptor consiste en la realización de pequeñas perforaciones para favorecer su sangrado y migración celular al injerto.
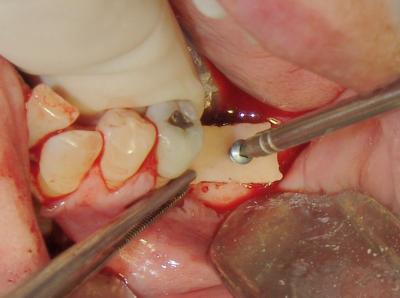
Fig.29. Una vez el área receptora es activada, se procede a la fijación del injerto mediante un tornillo de osteosíntesis
Una vez modelado el injerto y rellenado con material particulado los gaps que se han creado al acoplar el injerto al área receptora, se ha de realizar un cierre estanco de la herida y lo más importante, ha de efectuarse sin tensión ya que conduciría a la dehiscencia del tejido blando con la consecuente exposición del injerto, lo que podría acarrear el fracaso de la reconstrucción.(Fig.30 y 31)
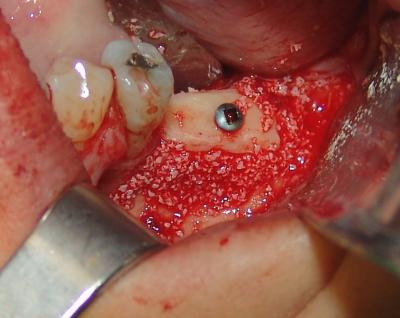
Fig.30 Modelado del injerto para favorecer su adaptación y que no queden espículas óseas que puedan favorecer la aparición de decúbitos y así la dehiscencia del tejido blando.
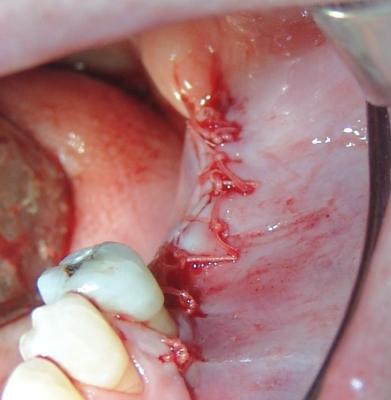
Fig.31 Sutura sin tensión con material reabsorvible.
CONCLUSIONES.
1.- Disponemos de varias alternativas quirúrgicas para la reconstrucción de sectores posteriores mandibulares atróficos.
2.- Cada técnica tiene sus ventajas e inconvenientes.
3.- Hemos de saber seleccionar cada técnica en función del tipo o magnitud del defecto que presente cada paciente.
4.- Existen resultados satisfactorios a largo plazo descritos en la literatura de las diferentes modalidades terapéuticas en la rehabilitación de sectores posteriores mandibulares atróficos.
BIBLIOGRAFÍA.
1.- Influence of prosthetic parameters on the survival and compliacation rates of short implants. Georges Tawil,DDS,DSc,OD/Nadim Aboujaoude,DCD/Roland Younan, DCD,DES.
Int J Oral Maxillofac Implants 2006; 21:275-282.
2.- Managing the posterior mandible of partially edentulous patients with short, porous-surfaced dental implants: Early data from a clinical trial. Douglas Deporter,DDS,MScD/Michael Pharoah,DDS,MSc.
Int J Oral Maxillofac Implants 2001;16:653-658.
3.- Clinical evaluation of short,machined-surface implants followed for 12 to 92 months. Georges Tawil,DDS,DSc.Od/Roland Younan,DCD,DES.
Int J Oral Maxillofac Implants 2003;18:894-901.
4.- Short implants-an analysis of longitudinal studies. Flavio Domingues das Neves,Dennis Fones,Sergio Rocha Benardes, Célio Jesus do Prado, Alfredo Júlio Fernandes Neto..
Int J Oral Maxillofac Implants 2006; 21:86-93.
.5.- Jawbone enlargement using inmmediate implant placement associated with a split crest technique and guided tissue regeneration.
M.Simion,M.Baldoni,D.Zaffe. Int J Periodont Rest Dent 1992; 12:453-473.
6.- Bone regeneration in the edentulous ridge expansion technique:histologic and ultrastructural study of 20 clinical cases.
A.Scipioni, G.B.Bruschi, G.Calesini, E.Bruschi, C.De Martino. Int J periodontics Rest Dent 1999;19:269-277.
7.- Alternative bone expansion technique for immediate placement of implants in the edentulous posterior mandibular ridge: a clinical report.
S.Basa,A.Varol,N.Turker. Int J Oral Maxillofac Implants 2004;19:554-558.
8.- Vertical Alveolar Bone Distraction at Molar region using lag screw principle.Soon-Jung Hwang,MD,DDS,Jong-Geul Jung,dds,Ji-Ung Jung,DDS,Seung-hyung Kyung,DDS,PhD.J Oral Maxillofac Surg 62:787-794,2004.
9.- Vertical alveolar ridge distraction with prosthetic treatable distractors: a clinical investigation. Alexander Gaggl,MD,DDS/Günter Schultes,MD,DDS/Hans Kärcher,MD,PhD. Int J Oral Maxillofac Implants 2000;15:701-710.
10.- Minor complication arising in alveolar distraction osteogenesis.Abel García García,MD,PhD,Manuel Somoza Martín,dds,Pilar Gandara Vila,DDS, Jacobo Lopez Maceiras,DDS. J Oral Maxillofac Surg 60:496-501,2002.
11.- Distraction implants: a new operative technique for alveolar ridge augmentation.
Alexander Gaggl,MD,DDS/Günter Schultes,MD,DDS/Hans Kärcher,MD,PhD.Journal of Cranio-Maxillofacial Surgery 1999.27,214-221.
12.- Alveolar width distraction osteogenesis for early implant placement. Zvi Laster,DDS,Adi Rachmiel,DDS,Ole T.Jensen,DDS,MS. J Oral Maxillofac Surg 63:1724-1730,2005.
13.- A preliminary morphologic classification of the alveolar ridge after distraction osteogenesis. Abel García García,MD,PhD,Manuel Somoza Martín,dds,Pilar Gandara Vila,DDS, Jose Manuel Gandara Rey,MDMPhD,DDS. J Oral Maxillofac Surg 62:563-566,2004.
14.- Alveolar ridge augmentation by distraction osteogenesis. A.Rachmiel, S.Srouji,M.Peled. Int J. Oral Maxillofac Surg.2001;30:510-517.
15.- Alveolar distraction osteogenesis Vs vertical guided bone regeneration for the correction of vertically deficient edentulous ridges: a 1-3 year prospective study on humans. Matteo Chiapasco, Eugenio Romeo, Paolo Casentini, Lia Rimondini. Clin Oral Implant Res.15,2004,82-95.
16.- Alveolar distraction before insertion of dental implants in the posterior mandible. Abel García García,MD,PhD,Manuel Somoza Martín,dds,Pilar Gandara Vila,DDS, Jose Manuel Gandara Rey,MDMPhD,DDS,N.Saulacic. British Journal of Oral Maxillofacial Surgery(2003),41,376-379.
17.- Alveolar ridge osteogenesis using 2 intraosseous distractors: uniform and nonuniform distraction. Abel García García,MD,PhD,Manuel Somoza Martín,dds,Pilar Gandara Vila,DDS, Jacobo Lopez Maceiras,DDS. J Oral Maxillofac Surg 60:1510-1512;2002.
19.- Mobilization of the alveolar nerve with simultaneous implant insertion: a new twchnique. Case report.
M.Bovi. Int J Periodontics Restorative Dent 2005; 25:375-383.
18.- Tissue regeneration adjacent to titanium implants placed with simultaneous transposition of the inferior dental nerve: a study in dogs.
Karl-Erik Kahnberg,Patrick J.Henry,Albert E.S.Tan,CarinaB.Johansson,Tomas Albrektsson.Int J Oral Maxillofac Implants 2000:15:119-124.
20.- Lateralization of the inferior alveolar nerve with simultaneous implant placement: a modified technique .
M.Peleg,Z.Mazor,G.Chaushu,A.K.Garg. Int J Oral Maxillofac Implants 2002;17:101-106.
21.- Inferior alveolar nerve transposition in conjunction with implant placement.
N.Ferrigno,M.Laureti,S.Fanali. Int J Oral Maxillofac Implants 2005;20:610-620.
22.- Vertical alveolar ridge augmentation prior to inferior alveolar nerve repositioning: a patient report.
Perklis Proussaefs. Int J Oral Maxillofac Implants 2005; 20:296-301.
23.- Staged reconstruction of the severely atrophic mandible with autogenous bone graft and endosteal implants.
R.B.Bell,G.H.Blakey,R.P.White,D.G.Hillebrand,A.Mollina. J Oral Maxillofac Surg 60:1135-1141,2002.
24.- Use of the mandibular ramus as a donor site for onlay bone grafting.
C.M.Misch. Journal of Oral Implantology. Vol XXVI/No. One/2000.
25.- Intraoral autogenous block onlay bone grafting for extensive reconstruction of atrophic maxillary alveolar ridges.
D.Schwartz-Arad, L.Levin. J Periodontol 2005;76:636-641.
26.- Autogenous bone graft from the mandibular ramus: Atechnique for bone augmentation.
Matteo Capellli. Int J Periodontics Restorative Dent 2003;23:277-285.
27.- The use of intraoally harvested autogenous block grafts for vertical alveolar ridge augmentation: a human study.
P.Proussaefs,J.Lozada. Int J Periodontics Restorative Dent 2005;25:351-363.
28.- Clinical results of alveolar ridge augmentation with mandibular block bone grafts in partially edentulous patient prior to implant placement.
L.Cordaro, D.S.Amade,M.Cordaro. Clin Oral Impl Res. 13,2002;103-111.
29.- Onlay grafts in combination with endosseous implants in severe mandibular atrophy: one year results of a prospective, quantitative radiological study.
J.W.Verhoeven,J.Ruitjer,M.S.Cune,M.Terlou,M.Zoon. Clin Oral Impl Res 2000: 11:583-594.
30.- Augmentation of the narrow traumatized anterior alveolar ridge to facilitate dental implant placement.
Oikarinen KS,Sandor GKB,Kainulainen VT,Salonen-Kemppi. Dent Traumatol 2003;19:19-29.
31.- Implantology and the severely resorbed edentulous mandible.
C.Stellingsma, A.Vissink, H.J.A.Meijer, C.kuiper, G.M.Raghoebar.Crit Rev Oral Biol Med 15(49:240-248(2004).
32.-Clinical outcome of autogenous bone blocks or guided bone regeneration eith e-PTFE membranes for the reconstruction of narrow edentulous ridges.
M.Chiapasco,S.Abati,E.Romeo,G.Vogel. Clin Oral Impl Res 1999;10:278-288.
33.- Reduction of autogenous bone graft resorption by means of bio-oss coverage: a prospective study.
C.Maiorana,M.Beretta,S.Salina,F.Santoro. Int J Periodontics Restorative Dent 2005;25:19-25.
34.- Ridge augmentation using mandibular block bone grafts: preliminary results of an ongoing prospective study.
A.Sethi,T.Kaus. Int J Oral Maxillofac Implants 2001;16:378-388.
35.- The Ascending Ramus of the Mandible as a Donor Site in Maxillofacial Bone Grafting
Metin Güngörmüs¸, DDS, PhD,* and M. Selim Yavuz, DDS† J Oral Maxillofac Surg 60:1316-1318, 2002.
36.- Ortodoncia contemporánea.Teoría y práctica.
W.R.Proffit. Ediciones Harcourt 2001.Madrid.
37.- A classification of the edentulous jaws.
J.I.Cawood and R.A.Howell. Int J Oral Maxillofac Surg 1998;17:232-237.
|