| PERIODONCIA:Injerto gingival libre.Revisión a propósito de un caso. |
|
|
|
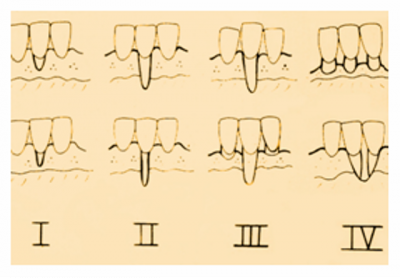
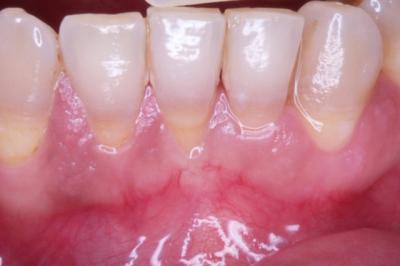
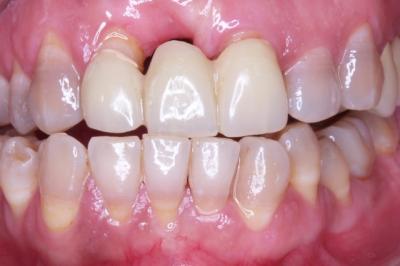
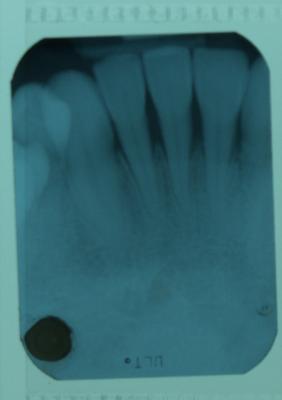
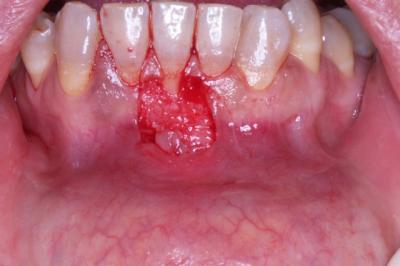
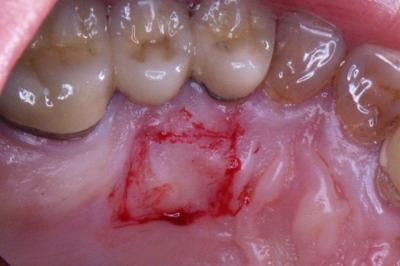
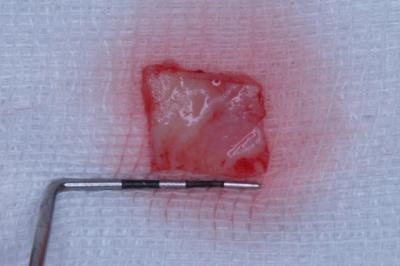
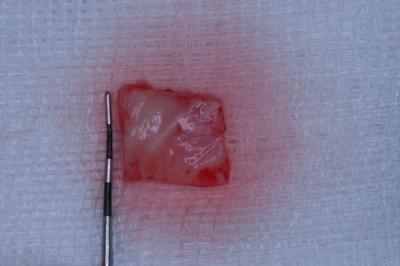
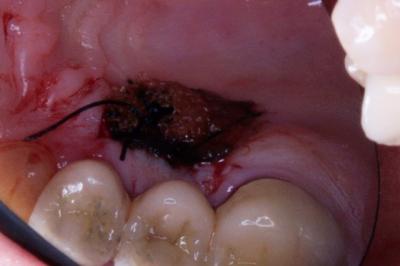
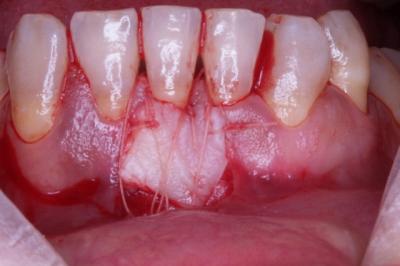
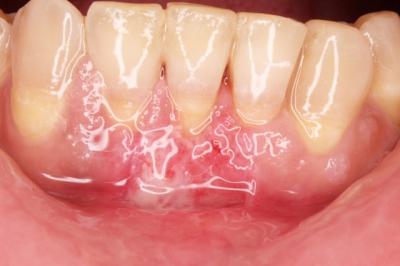
Injerto gingival libre.Revisión a propósito de un caso. En este artículo se revisa la técnica de cirugía mucogingival periodontal conocida como injerto gingival libre. De esta forma, se habla sobre su historia, la técnica y los resultados que se pueden obtener así como de la durabilidad de los mismos. Además, para ilustrarla mejor, se presenta un caso en el que se utilizó la técnica y cuyos resultados fueron altamente satisfactorios. Delgado J, Calvo J, Santos A. Injerto Gingival Libre. Revisión a propósito de un caso. Rev Oper Dent Endod 2007:57 Injerto gingival libre.Revisión a propósito de un caso.Joaquín Delgado* Javier Calvo Zuluaga** Antonio Santos Alemany*** *Alumno del Máster de Periodoncia **Profesor Asociado del Máster de Periodoncia *** Coordinador del Area de Periodoncia Universitat Internacional de Catalunya Barcelona,España INTRODUCCION El injerto gingival libre pertenece a las técnicas de cirugía periodontal plástica. El término cirugía periodontal plástica surgió en el World Workshop in Periodontics en 1989 (1) y englobaba aquellas técnicas destinadas a solucionar problemas relacionados con la encía, mucosa y hueso alveolar. Esto significaba una evolución del término cirugía mucogingival descrito en 1957 (2), y que la definía como los procedimientos destinados a corregir problemas de encía insertada, vestíbulos superficiales e inserciones de frenillos. Este procedimiento forma parte de la terapia periodontal, cuyos objetivos son, devolver al periodonto a un estado de salud, controlando los factores etiológicos de la enfermedad periodontal, y reconstruir en lo posible las secuelas provocadas por la enfermedad. OBJETIVOS, INDICACIONES Y CONTRAINDICACIONES El objetivo que se persigue con el injerto gingival libre es crear una banda adecuada de encía insertada para detener procesos de recesión gingival progresiva, aumentando la salud de los dientes afectados por una cantidad inadecuada de encía insertada. Las indicaciones para realizarlo son (3): -aumento encía insertada (profiláctico) -cubrimiento radicular (terapéutico) -correción defectos mucosos en implantes. -aumento en anchura de tramos edéntulos -eliminación de frenillos aberrantes -prevención del colapso alveolar. -alargamiento coronario. -fenestraciones. Los injertos libres se clasifican en dos tipos según el objetivo para el que se usen: injertos profilácticos, y terapéuticos. Los profilácticos tienen como objetivo prevenir recesiones o interrumpir la progresión de una existente, y solamente está indicado cuando persista la inflamación tras realizar la fase higiénica del tratamiento periodontal y haber mejorado la higiene oral del paciente, para así poder mejorar el control de placa. El injerto terapéutico se usa para conseguir cubrimiento radicular hasta donde sea posible. Esta indicado cuando haya problema estético, dificultad para realizar higiene oral, sensibilidad radicular, predisposición a caries y abrasiones cervicales. Existe controversia sobre cuanta cantidad de encía es necesaria para mantener la salud. Muchos autores, desde la década de los cincuenta, discrepan sobre la cantidad necesaria, aunque muchos de ellos dan una anchura específica. Así un autor en 1963 (4) observó que menos de 1 mm de encía insertada sería suficiente para mantener la salud periodontal siempre y cuando haya buena higiene oral. También otro autor en 1962 (5), advirtió que la altura necesaria de encía queratinizada era de 3mm como mínimo. Asimismo otro autor en 1980 (6) aconsejaba que era suficiente con menos de 1mm de encía adherida. Friedman en 1962 (7) postulaba que la encía necesaria, es la que sea compatible con salud y pueda prevenir la movilidad del margen gingival al traccionar de la mucosa. Lang y Loe en 1972 (8), vieron que eran necesarios al menos 2 mm de encía queratinizada, de los cuales 1mm es de encía insertada y otro mm de encía libre. Otros autores, realizaron estudios sobre cuanta encía es necesaria en tratamientos protéticos, sobre todo cuando se van a colocar márgenes subgingivales. Maynard y Wilson en 1979 (9) vieron que eran necesarios al menos 3 mm de encía insertada cuando se colocan márgenes yuxtagingivales, y Stetler y Bissada en 1987 (10) observaron que era necesario al menos 2mm de encía insertada cuando se van a colocar márgenes subgingivales Todos estos autores, dan un numero especifico de milímetros necesarios para poder mantener la salud, y aunque por lo general difieren en esa cantidad de milímetros, todos coinciden en que es necesario mantener una buena higiene oral y acudir a los mantenimientos periodontales. Más tarde otros autores (11,12), fueron los primeros en ver que salud gingival puede existir en zonas con poca e incluso con ausencia de encía insertada, siempre y cuando exista una higiene oral adecuada y ausencia de placa bacteriana. Por último, Wennstron de nuevo en 1982 (13), realizó un estudio clínico-histológico en perros, en el cual pudo observar, que en presencia de inflamación, el desarrollo de las recesiones, dependía más del grosor que de la altura de encía adherida. Tras todos estos estudios, en los World Workshop in Periodontics de 1994 (14) y 1996 (15), se llegó a la conclusión, de que la encía adherida no es un factor indispensable para poder mantener la salud gingival siempre y cuando exista una buena higiene oral, y por ello la presencia de una zona estrecha de encía adherida no justifica una intervención quirúrgica. Para que se produzca una recesión es necesario saber que existen factores predisponentes, y factores precipitantes, y que debe estar presente al menos uno de cada para que aparezca la recesión. Como factores predisponentes están la presencia de frenillos, vestíbulos poco profundos, malposición dentaria y escasa encía insertada. Como factores precipitantes el trauma oclusal, el trauma por cepillado, tratamiento iatrogénico, inflamación por placa bacteriana y laceración. Uno de esos factores precipitantes, son los márgenes protésicos subgingivales. Estos favorecen la formación de placa, y esto que haya una inflamación persistente, la cual puede permanecer como inflamación crónica o convertirse en una recesión, y eso depende de que haya factores predisponentes o no. En cuanto al tratamiento con ortodoncia, Batenhorst en 1974 (16), observó que si se realizan movimientos hacia vestibular y la cantidad de encía insertada es escasa, aparecían dehiscencias. Maynard en 1987 (17), en un estudio retrospectivo, vió que era necesario el tratamiento mucogingival previamente al tratamiento ortodóncico cuando existía escasa encía insertada. Coatom en 1981 (18), vió que 2 mm de encía insertada, eran suficientes para soportar movimientos ortodóncicos, y además vio que era necesario realizar tratamiento mucogingival previamente a los movimientos ortodóncicos cuando la cantidad de encía insertada era inferior a 2mm. CLASIFICACION DE LAS RECESIONES Las recesiones fueron clasificadas por Sullivan y Atkins en 1968 (19) en primer lugar, y lo hicieron en cuatro tipos según profundidad y anchura, y más tarde Miller en 1986 (20) las clasificó en 4 tipos según relación de la recesión con la línea mucogingival, la altura de la papila y la pérdida ósea interproximal. Miller usó esa clasificación para establecer el pronóstico de su cubrimiento. Así por ejemplo en una clase I y II, cuando la recesión es menor de 5mm, se puede obtener un cubrimiento completo, y cuando mide más de 5 mm, se puede cubrir completamente aunque no de forma tan predecible como en la anterior. En clases III, ningún diente obtendrá cubrimiento radicular completo, y en clases IV tampoco.(Fig.1.0) Fig.1.0 DESCRIPCION DE LA TECNICA El injerto gingival libre fue introducido por Bjorn en 1963 (21), y Nabers en 1962 (22) describió la técnica paso a paso, aunque fue popularizada por Sullivan y Atkins en 1968 (23). Estos autores describieron el injerto gingival libre para aumenta encía insertada, y fue Miller en 1982 (24) el que lo modificó, usándolo para cobertura radicular. Las ventajas del injerto gingival libre, es que es una técnica razonablemente sencilla, y puede usarse para tratar varios defectos a la vez, se puede usar para recubrimiento radicular, y tiene un porcentaje de éxito bastante elevado. Como desventajas tendríamos el requerimiento de dos zonas quirúrgicas, provocando bastantes molestias en la zona dadora sobretodo, el aporte sanguíneo comprometido, y el compromiso estético, puesto que puede quedar con un efecto como si fuera un parche, al ser un tejido más queratinizado. La preparación del lecho receptor en el caso de injerto terapéutico es la siguiente. Se realizan incisiones horizontales a nivel de la línea amelo-cementaria o hasta donde pretendamos cubrir con el injerto. A ambos extremos de la incisión horizontal, se realizan 2 incisiones verticales que sobrepasan la línea mucogingival. Las incisiones se realizan de forma perpendicular a la encía, para conseguir así una correcta adaptación del injerto con el lecho y una buena vascularización. Una vez realizadas las incisiones, se levanta un colgajo de espesor parcial, extendiéndose 3mm en sentido apical a la recesión, y por lo menos 3mm en sentido mesial y distal a la recesión. Una vez levantado el colgajo, con el mismo bisturí, o con ayuda de tijeras, se diseca la encía y se desinsertan correctamente las fibras musculares hasta obtener un lecho inmóvil. Para comprobarlo se tracciona de labios y mejillas, hasta comprobar que al traccionar de ellos, el lecho permanece inmóvil. Es necesario preparar la raíz adecuadamente para recibir el injerto lo m´ss libre de placa posible. Para ello se emplean curetas y métodos químicos como el clorhidrato de tetraciclina o el ácido cítrico, el cual fue propugnado por Miller (24). El mismo autor, tras estudios comparando la misma técnica de injerto con o sin ácido cítrico, no encontró diferencias clínicamente significativas (¿?). Si esas raíces fueran demasiado convexas, se podrían aplanar con fresas para así minimizar la curvatura, y en lo posible la creación de posibles espacios muertos al suturar el injerto. Además de esta manera se reduce al área avascular, lo cual es clave para el éxito del injerto, pues el área vascular, debe ser mayor que el área avascular. Para prepara el lecho donante, en primer lugar, debemos saber cual es el objetivo que perseguimos con nuestra cirugía, ya que según cual sea, tomaremos un grosor u otro de injerto. Los injertos pueden clasificarse según su grosor. Puede ser de espesor fino, el cual prácticamente no se usa, pues son menos de 0´5mm y solo hay epitelio. Espesor intermedio cuando tiene un grosor aproximado de 0´5-0´75 mm, ya contiene algo de conectivo además de epitelio, y se emplea cuando el objetivo es aumentar el grosor de encía. Espesor grueso cuando tiene entre 0´75 y 1´25 mm de grosor y se emplea sobre todo para cobertura radicular, y por último el de espesor total, que se diseca hasta el hueso, y se emplea más frecuentemente cuando vamos a realizar un aumento de reborde. En función del grosor tomado, habrá mayor o menor contracción del injerto. Se llama contracción primaria a la que sufre el injerto al ser retirado del paladar, y secundaria a la que sufre como consecuencia de la cicatrización. Cuanto más fino sea el tejido mayor contracción secundaria y cuanto mas grueso mayor contracción primaria. Otro factor a tener en cuenta cuando se va a tomar el injerto es la profundidad del paladar, y su anatomía. Según estudios de Reiser en 1996 (25), cuando la boveda palatina es profunda, la arteria palatina esta más o menos a unos 17mm de la LAC del segundo molar, cuando la bóveda es media, a unos 12mm, y cuando es plana a unos 7mm. Las incisiones para tomar el injerto deben ser rectas y no biseladas para conseguir un grosor uniforme de injerto. Además es necesario conocer que la submucosa palatina es rica en tejido graso, y ese tejido graso, es necesario eliminarlo, ya que puede actuar como una barrera para la revascularización del injerto. (Sullivan 1968) (23). Para tomar el injerto, primero se medirá con sonda periodontal las dimensiones del lecho receptor preparado, para así tomar un injerto a medida. Normalmente, se toma un injerto 1 o 2 mm más ancho de las medidas registradas debido a la contracción primaria. Una vez conocemos las medidas, vamos al paladar y marcamos con incisiones pero sin profundizar. Una vez esta completamente delineado, empezamos a profundizar desde la parte mesial levantando colgajo de espesor parcial. Para ello nos ayudamos de pinzas, con las cuales vamos separando el injerto. Una vez retirado el injerto, este debe colocarse en suero fisiológico para no deshidratarse, puesto que la deshidratación del mismo, puede ser una de las causas de fracaso posterior del injerto. El lecho cruento que queda en el paladar se presiona con gasas para favorecer la homeostasia y se sutura para intentar mantener el coágulo en la herida. Una vez suturado, podemos ir al injerto extraído, eliminar el tejido graso y recortarlo si fuera necesario para adaptarlo al lecho donante. A la hora de suturar el colgajo es importante conseguir la completa inmovilización del mismo sobre el lecho receptor para una correcta revascularización y evitar la ruptura de los vasos neoformados. Se aconseja el uso de suturas de 4 o 5 ceros y perforarlo el menor número de veces posible. Para suturar el injerto se pueden emplear puntos simples que lo sujeten a la encía adyacente y suturar suspensorias que no perforan en injerto, si no que se anclan en periostio y lo que hacen es presionar el injerto hacia el lecho, de forma que se consigue un contacto íntimo, evitando la formación de espacios muertos. Una vez suturado el injerto, se aconseja presionarlo con gasas durante 5 minutos, para eliminar el posible coágulo que se haya formado entre injerto y lecho y así aproximar ambos. De esta forma se favorece la cicatrización, la cual tiene 3 fases. La primera de ellas, y muy importante para la supervivencia del injerto, depende de la circulación plasmática que proviene del lecho receptor y de la encía adyacente. Esta circulación plasmática es la responsable de la supervivencia del injerto, y si no ocurre, el injerto será rechazado o se necrosará. Esta etapa de la cicatrización del injerto ocurre durante los primeros 3 días. La segunda fase de la cicatrización, sería la revascularización del injerto, la cual dura desde el cuarto día hasta el décimo día. Durante esta fase, los capilares del lecho receptor proliferan hacia el injerto, para anastomosarse con los vasos del injerto y formar una nueva red de capilares. La porción central del injerto es la última en revascularizarse. La tercera y última fase de la cicatrización es la maduración tisular que dura hasta el día 42 más o menos. Normalmente al día 14, el sistema vascular es prácticamente normal y el epitelio va madurando gradualmente formando una capa de queratina. Estas etapas en la cicatrización fueron descritas por diversos autores (23,26). CASO CLÍNICO Paciente de 66 años que acude a la clínica porque se ve una recesión en el 41, y le preocupa que siga aumentando, además de producirle hipersensibilidad (Fig. 1.1 y 1.2) En el momento de la primera visita, se le valora el diente, y observamos que además de sufrir trauma oclusal en esa pieza, estaba necrótico, de modo que se le ajusta la oclusión, se le realiza profilaxis, se le dan instrucciones de higiene oral para que en el momento de realizar la cirugía, la zona este completamente desinflamada y libre de placa, y se remite al master de endodoncia para que le realicen tratamiento de conductos en esa pieza. Una vez terminada la endodoncia, esperamos un mes para volver a valorar la pieza, y en ese momento se decidió realizarle un injerto. Se optó por realizar un injerto gingival libre ya que el objetivo es ganar encía queratinizada de la cual carece en la zona y además intentar cubrir la raíz en lo posible. La paciente no padece ninguna enfermedad sistémica, no toma ninguna medicación y no presenta enfermedad periodontal. La recesion es una clase III de Miller, es decir ha habido pérdida de hueso interproximal, y por tanto realizamos las incisiones a nivel de hueso, que es hasta donde podremos cubrir (Fig. 2). Se realiza la incisión coronal extendiéndonos un diente a mesial y uno a distal. La recesión podría clasificarse también como profunda y estrecha según Sullivan y Atkins. Al ser estrecha la recesión no necesitamos una gran extensión lateral del injerto, pues la zona avascular no es demasiado grande. Las incisiones se realizan perpendiculares a la encía para crear un margen en “butt-joint” (Miller 1982). En ambos extremos de la incisión horizontal se realizan dos incisiones de descarga que sobrepasan la linea mucogingival, hasta por lo menos 5mm apical al margen de la raiz denudada (Fig. 3 y 4) Se levanta un colgajo de espesor parcial dejando el periostio en el lecho y eliminando todo el colgajo levantado. Este lecho ha de ser firme, regular y sin movilidad al traccionar de los labios (Fig. 5). Una vez preparado el lecho receptor medimos con sonda periodontal el tamaño de injerto que necesitamos, teniendo en cuenta que este ha de ajustar perfectamente a al lecho preparado y extenderse por lo menos 3 mm apical al margen de la raíz denudada, y colocamos gasa con suero salino en el lecho mientras tomamos el injerto del paladar. En este caso el tamaño de injerto que necesitamos es de 15×10 mm. Conociendo las medidas necesarias de injerto, vamos al paladar y marcamos superficialmente las incisiones con el tamaño deseado, que siempre debe ser uno o dos mm mayor del tamaño que necesitamos puesto que los injerto sufren contracción primaria una vez que son retirados del paladar, con lo cual nos podríamos encontrar con que el injerto se ha quedado demasiado pequeño para el lecho que habíamos preparado. Una vez comprobado que el tamaño marcado es el apropiado, se comienza a profundizar las incisiones (Fig. 6) Estas incisiones no deben llegar a hueso. Se levanta el injerto como si fuera un colgajo de espesor parcial puesto que no deseamos levantar el periostio con el injerto. Las incisiones son de nuevo perpendiculares, no biseladas, creando también un márgen en “butt joint” que luego ajuste con el realizado en el lecho receptor. El injerto tomado tiene aproximadamente 2´5mm. de espesor, y una vez retirado, se introduce en suero salino para que se mantenga hidratado durante el tiempo que se tarde en suturar el paladar y vayamos a colocar ya el injerto en la zona receptora. A este injerto se le elimina el tejido adiposo, intentando que la superficie del conectivo sea lo mas suave y lisa posible, de modo que al final el injerto se queda en 1´5mm. de espesor (Fig. 7 y 8) El lecho donante en este caso se sutura con 3 puntos en aspa que favorezcan la estabilización del coágulo y con una red hemostática (Surgycel®) (Fig. 9) Ahora se puede proceder a colocar el injerto en el lecho receptor para comprobar que el injerto es del tamaño adecuado y se ajusta con el lecho. En caso de que no lo haga, se puede retocar hasta que lo haga. El injerto se coloca de tal forma que coincida el margen en “butt joint” del injerto con el del lecho receptor, aumentando de esta forma la superficie de contacto entre ambos. Una vez colocado el injerto ajustado se suturan con puntos interrumpidos a las papilas para poder estabilizarlo. Una vez estabilizado se pueden realizar suturas suspensorias que se anclen en periostio, sin perforar el injerto, y cuya misión es presionar el injerto contra el lecho de forma que ajuste perfectamente, estén en contacto íntimo y disminuir la probabilidad de que se formen espacios muertos entre ambos, los cuales no permitirían la difusión de la circulación plasmática entre uno y otro. Esto no permitiría la supervivencia del injerto llevándolo a la necrosis (Fig. 10). Una vez terminado de suturar el injerto, se hace presión durante 3-5 minutos, para conseguir eliminar el posible coágulo que se haya formado bajo el injerto y que pudiera evitar ese contacto intimo necesario entre injerto y lecho, y después se comprueba que el injerto este totalmente inmóvil. Para ello, se tracciona de los labios, y se comprueba que al hacerlo, el injerto permanece totalmente inmóvil. Una vez comprobado a la paciente se le dan instrucciones post-quirúrgicas adecuadas y se le da cita a la semana para comprobar el estado del injerto. En esa visita de control se le vuelve a dar cita para la siguiente semana para retirar ya los puntos (Fig. 11) Después se realizan controles al mes (Fig. 12), dos mesesy por último a los 4 meses (Fig. 13) CONCLUSION Como se puede observar, la técnica de injerto gingival libre resulta una técnica relativamente sencilla y fiable para conseguir el aumento de encía insertada alrededor de dientes e implantes. Además los resultados se mantienen a largo plazo siempre que el paciente esté motivado, manteniendo unos niveles de higiene oral óptimos, y acudiendo periódicamente a las revisiones y mantenimientos periodontales. BIBLIOGRAFIA 1. World Workshop in Periodontics 1989 2. Friedman N. Mucogingival surgery. Texas Dent J 75:358;1957 3. Sato, Cirugía periodontal. Atlas clínico, ed. Q. S.L. 2002, Barcelona. 4. Bowers GM. A study of the wide of attached gingiva. J Periodontol 34:201;1963 5. Corn H. Periosteal separation: Its clinical significance. J Periodontol 33:140;1962 6. Dorfman HS, Kennedy JE, Bird WC. Longitudibal evaluation of free autogenous gingival grafts. J Clin Peridontol 7:316;1980 7. Friedman N. Mucogingival surgery: The apically repositiones flap. J. Periodontol 33:328;1962 8. Lang NP, Löe H. The relationship between the width of keratinized gingiva and gingival health. J Periodontol 43:623;1972 9. Maynard JG Jr, Wilson RD. Physiologic dimensions of the periodontum siginificant to restorative dentistry. J Periodontol 50:170;1979 10. Stetler KJ, Bissada NB. Significance of the width of keratinized gingiva on the periodontal status of teeth with submarginal restorations. J Periodontol 58:696;1987 11. Miyasato M, Crigger M, Egelberg J. Gingival conditions in areas of minimal appreciable width of attached gingiva. J Clin Periodontol 4:200;1977 12. Wennstrom JL, Lindhe J, Nyman S. Role of keratinized gingiva for gingival health. J Clin Periodontol 8:311;1981 13. Wennstrom JL, Lindhe J, Nyman S. The role of keratinized gingiva in plaque-assoicated gingivitis in dogs. J Clin Periodontol 9:75;1982 14. World Workshop in Periodontics 1994 15. World Workshop in Periodontics 1996 16. Batenhorst KF, Bowers GM, Williams JE. Tissue changes resulting from facial tipping and extrussion of incisors in monkeys. J Periodontol 45:660;1974. 17. Maynard JG. The rationale for mucoginigval theray in the child an adolescent. Int J Periodont Rest Dent 7(1):37;1987 18. Coatom GW, Behrents RG, Bissada NF. The width of keratinized gingiva during orthodontic treatment: its significance and impact on periodontal status. J Periodontol 52:307;1981 19. Sullivan HC, Atkins JH. Free autogenous gingival grafts. I. Principles of successful grafting. Peridontics 6:121;1968A 20. Miller PD. A classification of marginal tissue recession. Int J Periodont Rest Dent 2:9;1985A 21. Bjorn H. Free transplantion of gingiva propia. Sven Tandlak Tidsker 22:684;1963. 22. Nabers JM. Free gingival grafts. Periodontics 4:243;1966 23. Sullivan HC, Atkins JH. Free autogenous gingival grafts. III. Utilization of grafts in the treatment of gingival recession. Periodontics 6:152;1968B 24. Miller PD. Root coverage using a free soft tissue autogenous graft following citric acid application. I. Technique. Int J Periodont Rest Dent 2:65;1982 25. Reiser GM, Bruno JF, Mahan PE. The subepithelial connective tissue graft palatal donorsite: Anatomic considerations for surgeons. Int J Periodont Rest Dent 16(2):131;1996 26. Oliver R, Löe H, Karring T. Microscopic evaluation of the healing and revascularization of the gigival grafts. J Periodont Res 3:84;1968 |
| < Anterior | Siguiente > |
|---|