|
|
|
|
|
|
Romero E, Morelló S. Blanqueamiento dental interno y
externo.Utilización de glass conector en la rehabilitación. Rev Oper
Dent Endod 2006;5:15
Blanqueamiento dental interno y externo. Utilización de glass conector en la rehabilitación
Edgar Teddy Romero Pelaez*
Sergio Morelló Castro**
*Profesor Máster Estética Dental
**Profesor Asociado
Universitat Internacional de Catalunya
Barcelona,España
INTRODUCCION
Una de las causas más frecuentes de asistencia del paciente a
la consulta del profesional odontólogo especializado en el área de la
Estética Dental es el blanqueamiento dental. Muchos de los pacientes
pueden tener dientes anatómicamente simétricos, pero si no poseen un
color estético y armónico, llama la atención a una simple mirada.
Todas las técnicas de blanqueamiento dental tienen por principio
activo la oxidación y el rompimiento de las moléculas oscurecidas, a
través del oxígeno liberado por los agentes blanqueantes.
La oxidación es una transformación lenta, que consiste en la liberación
de iones. En el proceso inicial los anillos de carbono altamente
pigmentados son abiertos en cadenas de un color más claro. Los
compuestos de carbono C = C usualmente pigmentados de color amarillo
son convertidos en grupos OH- generalmente incoloros. (1)
Existen factores intrínsecos, producidos cuando algún pigmento penetra
al diente, se presenta durante o después de la formación del esmalte y
la dentina.Algunos colorantes aparecen en la superficie del diente
después de la erupción y otros son resultado de procedimientos
odontológicos.
Existen dos grupos , el primero son el de tinciones naturales: es decir
tinciones adquiridas ,pueden estar en la superficie o incorporados en
la estructura dental.En ocasiones son resultado de defectos en el
esmalte o aparecen después de una lesión traumática. El segundo
grupo,es el de causas iatrogénicas es decir los provocados ,que son
resultado de procedimientos odontológicos y por lo regular se pueden
prevenir. Entre los materiales a utilizar para el blanqueamiento
dental, tenemos: el peróxido de hidrógeno con diferentes
concentraciones , el perborato sódico y el peróxido de carbamida son
compuestos químicos que se degradan de manera gradual ,para liberar
bajos niveles de peróxido de hidrógeno. Tanto el peróxido de hidrógeno
como el peróxido de carbamida ,son los indicados principalmente para
aclaramiento externo, mientras que el perborato sódico, es indicado
para el aclaramiento interno.(2)
El PERÓXIDO DE HIDROGENO es un oxidante poderoso disponible en
varias concentraciones. El más usado es de 38% en consultorio dental.
Estas soluciones de alta concentración se deben manejar con cuidado
porque son inestables, pierden el oxígeno con rapidez y se volatilizan
a no ser que estén refrigeradas. También son cáusticos y queman los
tejidos.
El PERBORATO SÓDICO es un agente oxidante esta disponible en
forma de polvo o en varias combinaciones comerciales patentadas. Cuando
esta fresco, contiene casi 95% de perborato de sodio, que corresponde
al 9.9% de oxígeno disponible, es estable cuando esta seco, pero en
presencia de ácido, aire caliente o agua se descompone para formar
metaborato de sodio, peróxido de hidrógeno y oxígeno efervescente. La
mayor parte de las preparaciones son alcalinas, se controlan con mayor
facilidad y seguridad.
El PERÓXIDO DE CARBAMIDA es conocido
también como peróxido de urea, y esta disponible en
concentraciones entre el 3 y 20%. Los más utilizados contienen cerca de
10 a 15% de peróxido de carbamida y tienen un pH promedio de 5 a 6.5.
Por lo regular, también incluyen glicerina o glucolpropileno, estanato
de sodio, ácido fosfórico o cítrico y saborizante.
El 10% de peróxido de carbamida se descompone en urea, amonio dióxido
de carbono y equivale a de 3.6% de peróxido de hidrógeno. (1,3-4)
HISTORIAL CLINICO:
Una paciente de 33 años de edad asistió a la consulta indicando que
quería cambiar el color de su diente 2.1. Refirió que hacía 15 años
había sufrido un traumatismo y el diente fue endodonciado, a partir de
lo cual el color empezó a cambiar gradualmente. La paciente fumaba 3
cigarrillos semanales, presentaba hábito de bruxismo y una sonrisa
alta (Clasificación según Fradeani,Fig. 1b,) lo cual hacía que el cambio
de color del diente 2,1 fuera más notorio.
Se completó la exploración física con pruebas de vitalidad, exámenes
radiográficos, de oclusión y fotografías. (Figs. 1-5)
DIAGNÓSTICO
El diente 2,1 estaba endondonciado y no presentaba signos ni síntomas
de patología periapical. El diente fue restaurado con un perno metálico
cubierto de composite . Se determinó que la pigmentación intrínseca que
sufría el diente 2,1 podía haber sido producida por causa hemorrágica,
necrosis o restos pulpares. Ello pudo deberse a que no se eliminó en su
totalidad el paquete vasculonervioso o fue eliminado de forma tardía.
Además se observó que el diente 1,1 y 2,1 presentaban un leve desgaste
incisal, producto del bruxismo.
El diente 2,2 se encontraba vestibularizado y hacia apical. Y el márgen
gingival no adoptaba su posición normal, es decir se encontraba por
encima del 2,1 y 2,3.
PLAN DE TRATAMIENTO
Se indicó a la paciente que el primer tratamiento de elección sería el
tratamiento ortodóncico para poder uniformar la posición dental, el
arco dental y la línea de sonrisa; posteriormente realizar un
remodelado gingival para igualar la altura de los márgenes gingivales.
Este tratamiento fue rechazado por la paciente en vista de que se veía
imposibilitada económicamente, motivo por el cual decidió realizarse
únicamente el blanqueamiento del diente 2,1. Se determinó que para
cambiar el color del diente 2,1 era necesario realizar un
blanqueamiento dental interno con perborato sódico, debido a que este
diente había sufrido un traumatismo con el objeto de no producir una
reabsorción; previo a este y bajo análisis radiográfico se determinó
que era necesario eliminar el perno metálico y hacer la reendodoncia.
En vista a que se realizara el blanqueamiento dental de un solo diente
además se planificó realizar posteriormente un blanqueamiento de ambas
arcadas, para poder uniformar el color de todos los dientes.
PROCEDIMIENTO CLÍNICO
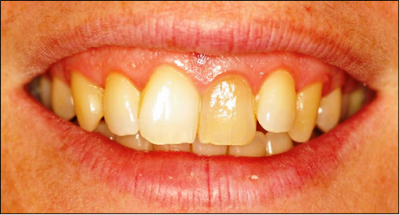 Fig. 1 Fotografía inicial en sonrisa
Fig. 1b Sonrisa alta, según Fradeani
{mosimage} Fig. 1 Fotografía inicial en sonrisa
Fig. 1b Sonrisa alta, según Fradeani
{mosimage}
Fig. 2 Fotografía inicial con retractores labiales
Fig.3
Fotografía inicial de la arcada superior donde se observa mal posición
dental, margen gingival mas alto del 2,2 , e irregularidad de márgenes
incisales de 2,1 y 1,1.
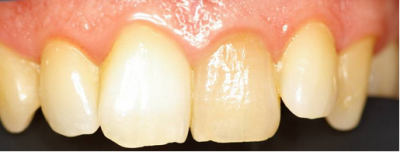 Fig. 4. Fotografía palatina, donde se observa el perno metálico a la trans-iluminación. Fig. 4. Fotografía palatina, donde se observa el perno metálico a la trans-iluminación.
Fig.5. Radiografía previa donde se observa un mal compactado de la gutapercha, y la presencia de un perno metálico.
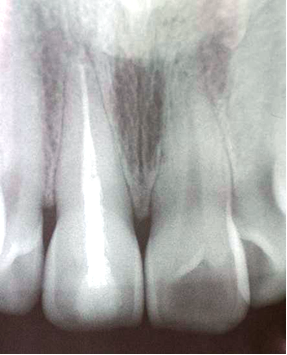 Fig.6 Eliminación obturación de composite palatino del diente del 2,1 Fig.6 Eliminación obturación de composite palatino del diente del 2,1
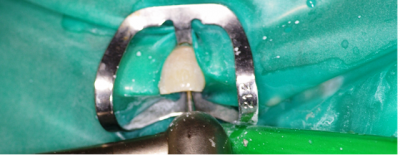 Fig.7 Localización del perno metálico Fig.7 Localización del perno metálico
Fig.9
Se procedió a relizar la re-endodoncia con instrumental rotatorio
mediante el sistema protaper y su posterior obturación con System B. Se
dejó obturación provisional de Cavit hasta la siguiente sesión.

Fig.10 a
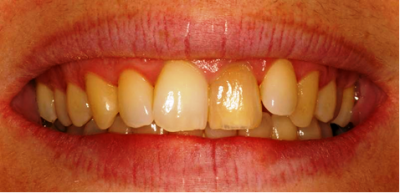
Fig.10b
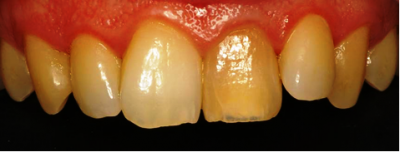
Fig.10 c
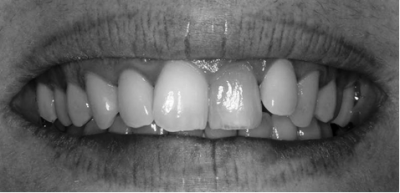
Fig. 10d
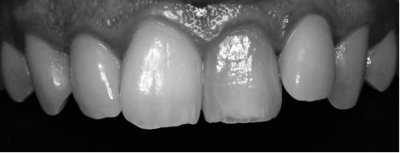
Fig.11 a
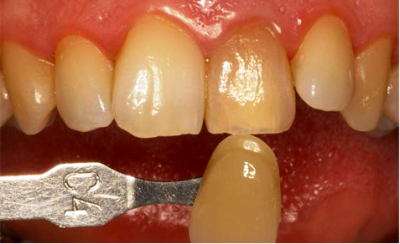
Fig.11b
Fig.12
Fotografía de la preparación palatina para proceder a la utilización
del agente Blanqueante, donde se observa en el fondo de la cavidad el
composite flow que se encuentra a 2 mm por debajo del margen gingival.
Fig.13
Se mezcló el Perborato Sódico con agua destilada , y no con Peróxido de
Hidrógeno con el objeto de evitar reabsorciones radiculares, ya que se
tataba de un diente traumatizado.
Fig. 14.
Se aplicó el Perborato Sódico en la cavidad, sobre este se dejó una
Torunda de algodón, y sobre este una obturación provisional de cavit,
durante un período de 8 días.
Fig.15.
Control a los 8 días donde ya se observa la reacción del agente
blanqueador. En esta sesión se desobtura y se deja el agente
blanqueante durante un período de 8 días.
Fig.
16. Control a los 16 días donde ya se observa una mayor reacción del
agente blanqueante, y el diente ya tiene la similitud en color a los
dientes restantes. Se procede a desobturar y se deja el agente
blanqueante por un período de 8 días más, con el objetivo de prevenir
reacciones de recidivas.
Fig.
17. Control a los 21 días donde se observa el completo blanqueado del
diente y con un color más blanco del 2,1 en relación a los adyacentes.
Fig.18 a- b Fotografías donde se compara el color C4 (guía vita) previo al blanqueamiento interno.
Fig.19.
Fotografía donde se puede observar un mayor blanqueamiento del 2,1
respeto a los dientes adyacentes.Observamos un color B2 de los dientes
a excepción del 2,1.
Una vez logrado el blanqueamiento dental interno, se
observó que los dientes adyacentes no presentaban colores uniformes y
se encontraban pigmentados exógenamente ,más aún a nivel de cuellos
cervicales , motivo por el cual se procedió a realizar el
blanqueamiento dental externo en consulta , como se había planificado.
Fig.20 Se realizó la eliminación de placa bacteriana con cepillo mecánico,para un mejor efecto del blanqueamiento externo.
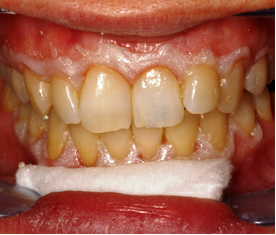 Fig.21 Aislamiento de tejidos gingivales con Opal Dam (Ultradent) Fig.21 Aislamiento de tejidos gingivales con Opal Dam (Ultradent)
Fig.22 Aplicación de gel Peróxido de Hidrógeno al 38% Opalescente Extra Boost (Ultradent)
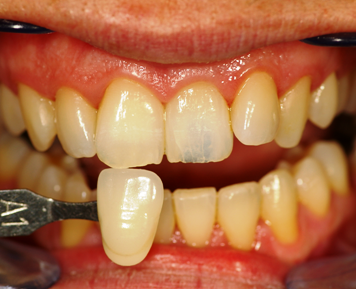 Fig.23a Fig.23a
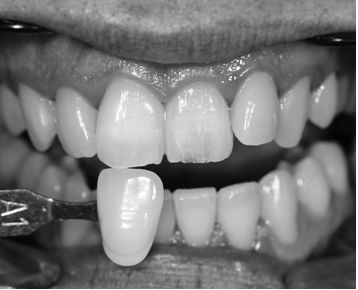 Fig.23b Fig.23b
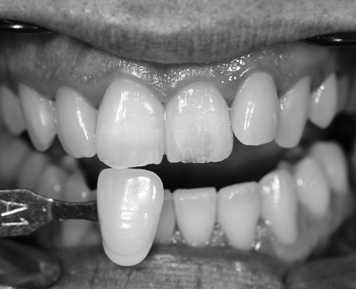
Fig.24a
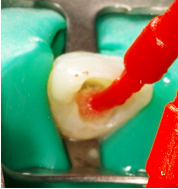
Fig.24 b
Fig.25.
Debido a la poca capa de esmalte , translucidez que presentaba el
diente y poco valor, se determinó que era necesario realizar la
obturación del diente con composites opacos, motivo por el cual se
decidió utilizar Glass Conector (Miccerium) para devolver la capa
proteica, fluorescencia y naturalidad al diente.
Fig.26 Luego se procedió realizar la obturación con composite A3 dentina y un A1 esmalte.
Fig. 27.
Se puede observar en la fotografía una disminución de la translucidez
del cuerpo del diente. Como estaba planificado, se procedió a realizar
la restauración de bordes incisales de 1,1 y de 2,1. Se determinó
realzar la forma ovalada de ángulos incisales en vista a que el
paciente era de sexo femenino y de esta forma darle un toque de
delicadez a su sonrisa y rostro.
Fig. 28.
Fotografía de control tras 7 días donde se observan los dientes
re-hidratados y la mejora del mimetismo en el color de todos los
dientes.
Fig. 29a
Fig.29b
Fig.29 a) Fotografía previa al tratamiento b) fotografía final
Dr. Edgar Teddy Romero Pelaez
dr_t_romero@hotmail.com
La Paz- Bolivia BIBLIOGRAFIA
1.- David M. Clark. DDS. Ma, John Hintz. DDS. Case Report: In
–Office Tooth Whitening Procedure with 35% Carbamide peroxide Evaluated
by the minolta Cr-321 Chroma Meter, Journal of Esthetic Dentistry, vol.
10, 1998.
2.- Roman M. Cibirka. DDS. MS, Michael Myers,
DDS, Ms y Colaboradores. Clinical Study of Tooth Shade Lightening from
Dentist-Supervised. Patient-Applied Treatment with Two 10% Carbamide
Peroxide Gels,Journal of Esthetic Dentistry,vol.11 number 6, 1999
3.- Edward J. Swift., DMD,Ms, Ask the Experts, Dentin Bonding,
at Home Bleaching, Journal of the Esthetic Dentistry, vol 11, number
4,1999.
4.- Angela Wandera, Robert J. Feigal, William H Douglas, Maria
R. Pintado, Home-Use Tooth bleaching Agents: An in vitro Study on
Quantitative effects on Enamel, Dentin, and Cementum, Quintessence
International, vol 25,number 8, 1994.
5. Esthetic analysis, Mauro Fradeani, p. 38-60, Edición Quintessence, 2004
|
|
|
|
|
Estáis conectados: |
|
Tenemos 18 visitantes en línea |
|
|